Вопросы специалисту
Андрей, 43 года, г. Тверь
Добрый день. У меня сахарный диабет 2 типа. Диагностирован более 6 лет назад. Столкнулся с импотенцией 3 месяца назад. Половое влечение присутствует, но возбуждение не достигается, соответственно вступить в половую связь невозможно. Врач посоветовал использовать виагру, но как я понимаю это временная мера. Как возвратить мужское здоровье.
Добрый день, Андрей. Да, применение препарата Виагра и его аналогов – временная мера. Обратитесь к андрологу или урологу для определения истинной причины нарушения. 3 месяца – существенный срок, важно исключить наличие смежных патологий, таких как простатит и аденома. Если имеется возможность обратитесь к психологу.
Дмитрий, 37 лет, г. Москва
Добрый день. У меня сахарный диабет 2 типа, и я постоянно сталкиваюсь с его осложнениями, в этот раз импотенция. Как диабетик со стажем я решил принять решение самостоятельно, приобрел одно из популярных средств для повышения потенции – Аликапс.
После приема первой дозы средства столкнулся с болью в области пояснице. Симптом присутствовал в течении ночи, на утро все прошло. Думал, что случайность, но при повторном применении ситуация повторилась. Порекомендуйте средство без побочных эффектов.
Добрый день, Дмитрий. К сожалению, порекомендовать безопасный препарат для потенции при сахарном диабете без данных обследования – невозможно.
Вам в любом случае показана очная консультация специалиста. Расскажите врачу о проявлении боли после использования средства, не исключена вероятность проявления еще одного осложнения диабета – пиелонефрит. Рекомендую пройти обследование в кратчайшие сроки.
Роман, 30 лет, г. Краснодар
Добрый день. Диабетом страдаю с детства, сейчас использую короткий инсулин, постоянно слежу за своим самочувствием и думал, что осложнения обойдут меня стороной. Неужели у мужчины в 30 лет может быть импотенция? Я конечно не уверен, но вчера вечером, с любимой девушкой я не смог возбудиться. Алкоголь не употребляю, курю не более 10 сигарет в сутки.
Добрый день, Роман. Импотенция, к сожалению, возможна и в вашем возрасте, но это не повод отчаиваться. Обратитесь к специалисту, если такое проявление было однократным своевременное лечение даст положительный результат. Также важно исключить вероятность присутствия психологического фактора.
Клиническая картинаПравить
Начальные стадии поражения характеризуются отсутствием глазных симптомов (снижения остроты зрения, боли и других). Потеря или снижение остроты зрения — поздний симптом, сигнализирующий о далеко зашедшем, необратимом процессе (не следует пренебрегать современным плановым офтальмологическим исследованием)[9].
Основная причина потери зрения — диабетическая ретинопатия, различные проявления которой выявляются у 80—90% пациентов. По данным академика Ефимова А. С., при офтальмологическом исследовании 5 334 лиц с сахарным диабетом ретинопатия различной степени выраженности выявлена у 55,2% пациентов (I стадия — 17,6%, II стадия — 28,1%, III стадия — у 9,5%). Полная потеря зрения среди всех обследованных составила около 2%[5].
Ретинопатия — поражение сосудов сетчатки. Основные «мишени» для структурных изменений в сетчатке:
- артериолы — липогиалиновый артериосклероз («плазматический васкулёз»), наиболее поражаемы прекапиллярные артериолы и капилляры в задней области глазного дна;
- вены — расширение и деформация;
- капилляры — дилатация, увеличение проницаемости, местная закупорка капилляров, вызывающая перикапиллярный отёк; дегенерация внутристеночных перицитов с пролиферацией эндотелия, утолщение базальных мембран, образование микроаневризм, кровоизлияния, артериовенозные шунты, неоваскуляризация;
- набухание волокон striatum opticum, просматривающееся как серые области и облаковидные пятна, выраженные экссудаты, отёк диска зрительного нерва, атрофия и отслоение сетчатки[5].
Признаки, указывающие на развитие импотенции
 Болезненное мочеиспускание как тревожный признак.
Болезненное мочеиспускание как тревожный признак.
Тест: на определение риска сахарного диабета 2 типа
 Результат:
Результат:
Присоединяйтесь к нашей группе Telegram и узнавай о новых тестах первым! Перейти в Telegram
Поделиться в Facebook Поделиться в VK
К характерным симптомам, проявляющимся при диабете, и указывающим на развитие импотенции относят следующие проявления:
- боли в момент возбуждения,
- болезненность процесса мочеиспускания,
- снижение чувствительности головки полового члена,
- снижение полового влечения,
- отсутствие эякуляции,
- отсутствие напряжения полового члена,
- бесплодие.
Некоторые из перечисленных симптомов являются характерными осложнениями эректильной дисфункции.
Характерные признаки патологии
Симптомы у женщин практически ничем не отличаются от мужских, но для точности диагностики нужно их отличать. Необходимо заметить, что игнорирование признаков надвигающегося диабета у женщин может привести к развитию серьёзных осложнений и даже инвалидизации.
Читайте также: Симптомы сахарного диабета 1 типа
К первым признакам сахарного диабета организме относятся такие симптомы, как:
- Слабость. Быстрая утомляемость, частые приступы сонливости являются одним из первых тревожных симптомов независимо от типа. Слабость легко спутать с ощущениями при гормональных колебаниях во время менструального цикла. Слабость при данном заболевании может ошибочно быть принята за ежемесячные отклонения в общем самочувствии.
- Жажда. Чувство сухости во рту и неутолимая жажда являются одними из самых характерных признаков заболевания у женщин, однако данный признак весьма неспецифичный. Возникновение жажды и склонности к употреблению большого количества жидкости возникает из-за сильного обезвоживания организма в результате учащённого мочеиспускания.
- Частое мочеиспускание, характерно для данного заболевания и возникает, как компенсаторный механизм для выведения лишней глюкозы из организма. Такое состояние называется гликозурия и определяется при сдаче общего анализа мочи.
Также существуют отдельные симптомы характерные для того или иного вида заболевания. Первый тип диабета сопровождается быстрым похуданием женщины, и этот симптом отмечается на фоне увеличенного аппетита. Напротив, заболевание 2 типа характерено для женщин с нарушением метаболических процессов, часто у них отмечается избыточная масса тела или даже ожирение различной степени. С годами признаки и симптомы заболевания нарастают.

Уровень тестостерона и импотенция
Тестостерон – мужской половой гормон, оказывающий воздействие не только на половую функцию, но и принимающий участие в процессе обмена липидов. Снижение концентрации вещества приводит к повышению риска развития импотенции при сахарном диабете.
Среди факторов, угнетающих процесс выработки вещества, выделяют следующие:
- инфекционные процессы,
- травмы мошонки,
- ненормированный прием некоторых лекарственных средств,
- ЧМТ,
- гипертоническая болезнь.
Важно! Чем больше в организме мужчины продуцируется тестостерона – тем меньше риск развития диабете.
 Как снизить риск развития импотенции.
Как снизить риск развития импотенции.
При развитии гипергликемии объемы продуцирования тестостерона несколько уменьшаются, развивается импотенция, соответственно, ответ на вопрос, может ли быть импотенция от сахарного диабета – положителен.
Используемые методы диагностики
 Важно уделить внимание поиску психологических причин.
Важно уделить внимание поиску психологических причин.
Лечение эректильной дисфункции при сахарном диабете в обязательном порядке начинают с комплексного обследования, включающего:
- полноценный гормональный скрининг, требующий определение концентраций тестостерона, эстрадиола и пролактина,
- анализ на определение тиреотропных гормонов,
- допплерографическое исследование проходимости сосудов,
- определение тактильной чувствительности,
- осмотр предстательной железы,
- интракавернозное исследование.
В обязательном порядке требуется сдача крови на определение концентрации сахара.
Патология желудочно-кишечного тракта при сахарном диабете
Опубликовано в журнале:
«Эффективная фармакотерапия. Гастроэнтерология», 2011, № 5, с. 12-18
Д.м.н., проф. Т.Е. Полунина
ГОУ ВПО «Московский государственный медико-стоматологический университет» Минздравсоцразвития России
В настоящее время особое внимание клиницистов привлечено к проблеме патологии желудочно-кишечного тракта (ЖКТ) при сахарном диабете (СД). Это связано с тем, что благодаря более глубокому изучению патофизиологии и классификации симптомов СД была определена патогенетическая связь этого заболевания с желудочно-кишечной симптоматикой. Проявление симптомов меняется в широких пределах и затрагивает весь ЖКТ.
Проявляются в виде моторной дисфункции пищевода, гастроэзофагеального рефлюкса, изжоги. У больных СД заболевания пищевода встречаются чаще по сравнению с контрольными группами. Это обусловлено ДАН, которая приводит к следующим нарушениям:
- снижению давления желудочного сфинктера (гипергликемия увеличивает время «переходных расслаблений» сфинктера пищевода);
- уменьшению амплитуды и частоты перистальтических волн и возрастанию асинхронных и неэффективных волн пищеводных сокращений;
- запаздыванию желудочной секреции.
Признаки и симптомы:
- изжога — ощущение жжения в загрудинной области, чаще всего возникающее после приема пищи;
- регургитация — появление желудочного содержимого во рту или носоглотке, также возникающее после приема пищи;
- другие симптомы — боль за грудиной, дисфагия, тошнота, хронический кашель.
- эзофагогастродуоденоскопия с биопсией, если симптомы являются тяжелыми или постоянными, даже при проведении терапии;
- анализ биопсийного материала для исключения метаплазии (дисплазии) при пищеводе Барретта;
- 24-часовая рН-метрия для подтверждения диагноза у больных с симптомами пищеводных нарушений;
- измерение времени поддержания рН на уровне манометрия пищевода для исследования нарушения подвижности и исключения склеродермии или ахалазии до проведения хирургического вмешательства;
- двойное рентгеноконтрастное исследование с использованием бария для определения язв или эрозий в пищеводе.
Изменение образа жизни:
- сон в положении с приподнятой верхней частью тела;
- принятие вертикального положения после приема пищи;
- исключение из рациона питания жирных продуктов, шоколада, чрезмерного потребления алкоголя, кислых напитков;
- исключение тесной одежды и тугого затягивания ремня на талии;
- снижение массы тела для грузных или страдающих ожирением пациентов;
- прекращение курения.
Медикаментозная терапия — ингибиторы протонной помпы (пантопразол, эзомепразол и др.); блокаторы Н2-рецепторов гистамина (фамотидин).
Хирургический метод лечения -фундопластика: часть желудка фиксируется вокруг нижней части пищевода для дополнительной поддержки нижнего сфинктера пищевода.
Диабетический гастропарез — состояние, при котором секреция желудка при приеме пищи осуществляется с задержкой, что приводит к застою пищи в желудке. Возникает из-за сниженной иннервации желудочной функции при наличии гипергликемии. Гипергликемия приводит к расслаблению мышечных тканей желудка, уменьшению частоты, распространения и амплитуды сокращения антральных волн, возникающих после приема пищи, и стимулирует фазу пилорических волн. Все это замедляет желудочную секрецию и двигательную функцию желудка. Признаки и симптомы:
- изжога или рефлюкс;
- тошнота и рвота непереваренной пищей;
- неконтролируемый уровень сахара в крови;
- раннее насыщение;
- вздутие живота;
- плохой аппетит и потеря массы тела.
Диагноз диабетического гастропареза основывается на следующих критериях:
- клинические проявления (раннее насыщение, тошнота, рвота, вздутие живота);
- отсутствие коррекции гликемического профиля, несмотря на проводимую терапию;
- снижение секреторной функции желудка;
- отсутствие обструкции в желудке или тонкой кишке, подтвержденной эндоскопией или радиографией с использованием бария.
Терапия направлена на устранение симптомов и включает:
- диетическое питание — обезжиренная пища, частые дробные приемы пищи, гомогенизированная жидкая пища, насыщенная витаминами, энтеральное питание, парентеральное питание при нарушении моторики;
- контроль гликемического профиля;
- медикаментозную терапию — стимуляторы моторно-эвакуаторной функции верхних отделов желудочно-кишечного тракта (прокинетики): итоприд, домперидон и метоклопрамид;
- хирургические методы — желудочная электростимуляция; имплантируемое устройство для желудочной стимуляции (выбор для пациентов с тяжелым гастропарезом, не поддающимся лечению другими методами).
Заболевания тонкой кишки
Могут быть обнаружены более чем у 80% пациентов с длительным анамнезом СД. Наиболее частым (23% пациентов в большинстве исследований) и общим нарушением является замедление кишечного транзита.
Длительная гипергликемия тонкой кишки при автономной невропатии (вагусной и симпатической) приводит к нарушению подвижности тонкой кишки, снижению секреции или уменьшению всасывания. Нарушенная подвижность тонкого кишечника ведет к слабому перемещению пищи, вызывает усиленное размножение бактерий, полную мальабсорбцию, способствует слабому ионному обмену, что заканчивается увеличением внутриполостной осмолярности, пассивным передвижением жидкости в полости кишечника и поносом.
- водянистый, безболезненный ночной понос;
- боль в животе;
- нейропатия тонкой кишки;
- вздутие живота.
Лабораторные и инструментальные исследования — копрология, анализ кала на дисбактериоз, колоноскопия, гастроинтестинальная эндоскопия с биопсией (гистология и бактериология).
Диагноз обычно основывается на исключении других причин диареи, таких как лекарственные (метформин, антибиотики широкого спектра действия) или глютеновая болезнь.
Неотложная помощь — повторная гидратация и коррекция электролитных нарушений, кишечные антисептики, антидиарейные средства (Лоперамид, Смекта). Длительное лечение: постоянный контроль за гликемическим профилем и диабетической энцефалопатией.
Заболевания толстой кишки
- наличием ДАН;
- снижением желудочно-ободочного рефлекса;
- уменьшением основного давления внутреннего анального сфинктера (автономная иннервация);
- дисфункцией внешнего анального сфинктера и лонно-ректальных мышц, приводящей к снижению расслабляющей способности;
- нарушением гликемического профиля;
- уровнем субстанции Р, которая стимулирует панкреатическую секрецию, секрецию электролита и кишечную подвижность.
- запоры;
- усиление потребности в слабительных средствах; недержание кала.
Лабораторные и инструментальные исследования:
- копрология;
- ректороманоскопия;
- исключение других причин запора (например, гипотиреоидной или лекарственной этиологии);
- аноректальная манометрия.
Терапия запора включает в себя:
- гидратацию;
- регулярную физическую активность;
- увеличение количества пищи с содержанием грубой клетчатки;
- прием лактулозы;
- применение осмотических слабительных средств в более тяжелых случаях.
Неалкогольная жировая болезнь печени
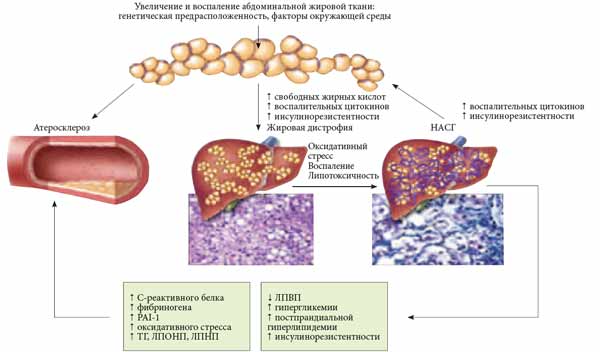
Рис. 1. Основные составляющие метаболического синдрома
Современное понятие НАЖБП охватывает широкий спектр поражений печени и включает две ее основные формы: жировую дистрофию печени и НАСГ. Взаимосвязь патогенеза НЖБП с ИР позволяет считать это заболевание одним из независимых компонентов МС, клиническая значимость которого заключается в значительном прогрессировании атеросклеротического поражения сосудов (рис. 2). В некоторых случаях возможна трансформация НАСГ в цирроз, что требует проведения трансплантации печени. Жировая инфильтрация печеночных клеток лежит в основе жировой дистрофии печени. Морфологическим критерием жировой дистрофии является содержание триглицеридов в печени более 5-10%. При прогрессировании НАСГ в печени выявляются воспалительно-некротические изменения, которые больше напоминают гепатит, вследствие чего при обнаружении подобного поражения печени устанавливается диагноз «НАСГ». В связи с этим большинство исследователей сходятся во мнении, что НАЖБП является печеночной составляющей МС. Снижение чувствительности к инсулину проявляется в жировой, печеночной, мышечной тканях, в надпочечниках. В жировой ткани ИР характеризуется нарушением чувствительности клеток к антилиполитическому действию инсулина, что приводит к накоплению свободных жирных кислот и глицерина, которые выделяются в портальный кровоток, поступают в печень и становятся источником формирования атерогенных ЛПНП. Кроме этого, ИР гепатоцитов снижает синтез гликогена и активирует гликогенолиз и глюконеогенез.
На рисунке 3 представлена схема «двойного удара» в развитии жировой болезни печени. На ранних стадиях повреждения печени усиливается воздействие TNF-a на гепатоциты, одновременно он инициирует различные клеточные сигналы, повышающие проницаемость митохондриальной мембраны, что приводит к высвобождению реактивных форм кислорода и способствует апоптозу гепатоцитов — «первый удар». Однако большинство здоровых гепатоцитов использует потенциально «летальные» сигналы для активации множественных адаптивных разнонаправленных ответов, что позволяет клеткам выжить. «Второй удар» подавляет эту адаптационную способность и также приводит к апоптозу. Даже в том случае, когда адаптация к «первому удару» успешна и гепатоцитам удается выжить, они становятся очень уязвимыми к отрицательным воздействиям. Это приводит к частичной деполяризации внутренней митохондриальной мембраны, и в случае нарушения трансмембранных ионных градиентов происходит некроз клетки.
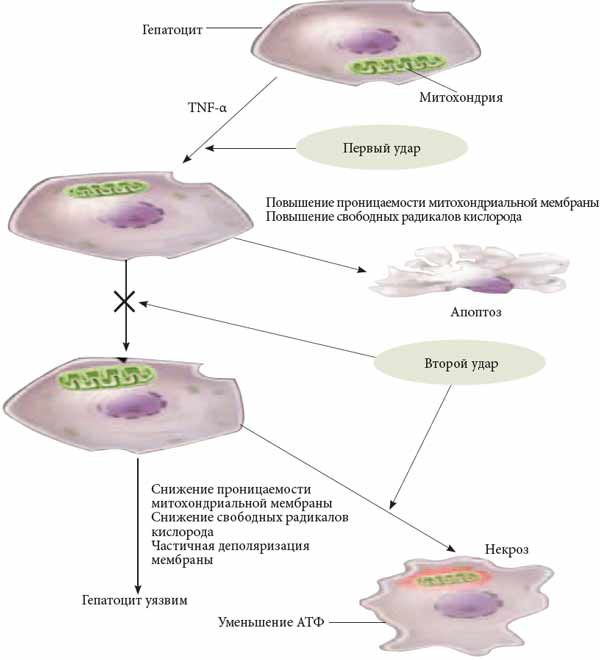
Примечание: TNF-a — фактор некроза опухоли а.
У большинства пациентов НАЖБП характеризуется длительным, стабильным бессимптомным течением. Поэтому, по современным представлениям, специальная фармакотерапия показана только больным с прогрессирующим течением этого заболевания или высоким риском его прогрессии. Ожирение, СД 2 типа, гиперлипидемия — основные состояния, ассоциируемые с развитием НАЖБП.
Фармакотерапия НАЖБП представлена в таблице 1. Необходимыми условиями для устранения ИР — главного патогенетического фактора НАЖБП — также являются мероприятия, направленные на снижение массы тела: изменение образа жизни, уменьшение калорийности питания, увеличение двигательной активности. Для лиц с избыточной массой тела и ожирением реально достижимая цель — ее снижение примерно на 7-10% за 6-12 месяцев. Снижение массы тела должно сочетаться с физической активностью умеренной интенсивности (минимум 30 минут в день). Регулярная мышечная активность приводит к метаболическим изменениям, снижающим ИР. Многочисленные данные о влиянии снижения массы тела на состояние печени весьма противоречивы. Показано, что быстрая потеря массы тела закономерно приводит к нарастанию активности воспаления и прогрессии фиброза. В то же время ее снижение на 11-20 кг/год положительно влияет на выраженность стеатоза и воспаления, степень фиброза печени. Безопасной считается потеря массы до 1600 г в неделю для взрослых и до 500 г — для детей. Это достигается при суточном калораже пищи 25 ккал/кг и активных физических упражнениях или применении ингибитора кишечной липазы орлистата. На фоне нормализации биохимических показателей печени отмечается достоверное уменьшение стеатоза, воспаления, повреждения и фиброза печени. Ранняя диагностика НАЖБП и определение факторов риска неблагоприятного течения заболевания являются важными в выборе адекватного метода лечения, способного предотвратить дальнейшее прогрессирование НАЖБП. В связи с этим все пациенты с МС и высокой вероятностью НАЖБП, и особенно НАСГ, должны быть обследованы с целью оценки состояния печени. Наиболее информативным методом оценки состояния печени является биопсия.
Таблица 1. Фармакотерапия НАЖБП
Основным в лечении НАЖБП является снижение массы тела за счет изменения образа жизни, а также лечение ИР и других компонентов МС. Предложенные фармакологические препараты для лечения НАЖБП могут быть использованы врачами в своей практике.
Цирроз — это конечная стадия хронических заболеваний печени различной этиологии, его главные отличительные черты — узловая перестройка паренхимы и распространенный фиброз. Различают две формы цирроза печени:
- макроузловой — большинство узелков больше 3 мм в диаметре;
- микроузловой — большинство узелков меньше 3 мм в диаметре.
На ранней стадии цирроз проявляется потерей аппетита, тошнотой, снижением массы тела, усталостью, слабостью, истощением; на стадии декомпенсации — отеком ног и асцитом, гематомами, кожным зудом, желтухой, печеночной энцефалопатией.
Лабораторные и инструментальные исследования — компьютерная томография (КТ), ультразвуковое исследование (УЗИ), биопсия печени («золотой стандарт»).
Терапия цирроза печени основывается на приеме гепатопротекторов, легких слабительных средств, бета-адреноблокаторов (для коррекции портальной артериальной гипертензии), мочегонных средств, уменьшении содержания белка в пище.
Является наиболее частой первичной опухолью печени. Ее распространенность в западных странах составляет 4 случая на 100 000 населения. Большинство больных этим заболеванием умирают в течение 1 года после установления диагноза. Частота встречаемости гепатоцеллюлярной карциномы у пациентов с СД в 4 раза превышает частоту в общей популяции. Вероятная последовательность событий, приводящих к возникновению гепатоцеллюлярной карциномы у пациентов с СД, включает гиперинсулинемию, ускоренный липолиз, аккумуляцию липидов в гепатоцитах, оксидативный стресс с формированием избытка свободных радикалов. Результатом оксидативного стресса является повреждение ДНК и некроз гепатоцитов. Восстановление структуры ткани происходит с пролиферацией клеток и фиброзом. Однако в ходе этого процесса велика вероятность возникновения хромосомной нестабильности и появления генетических дефектов, что и предрасполагает к злокачественной трансформации. Важным фактором, участвующим в канцерогенезе, является инсулиноподобный фактор роста 1, который способствует пролиферации клеток, активируя субстрат 1 инсулинового рецептора. В свою очередь высокая концентрация субстрата 1 инсулинового рецептора оказывает туморости-мулирующий эффект за счет усиления пролиферации клеток, в ходе которой происходит потеря части информации ДНК, включая гены, подавляющие опухолевый рост. Больным с высоким риском развития рака печени целесообразно проведение скрининговых исследований и определение маркера опухоли — альфа-фетопротеина (АФП). Цель подобного наблюдения — выявление карциномы на стадии, когда она может быть удалена. Частота проведения исследований должна определяться гистологическим типом опухоли. Скрининговые исследования АФП и УЗИ печени через каждые 6 месяцев необходимо начинать в возрасте 35 лет.
Острая печеночная недостаточность
Острая печеночная недостаточность (ОПН) — это развитие печеночно-клеточной недостаточности с энцефалопатией в течение 8 недель после появления первых признаков при отсутствии поражений печени в анамнезе. ОПН возникает при резком нарушении функции печени, вызванном поражением ткани органа вследствие разнообразных причин. ОПН характеризуется высокой смертностью, обусловленной в основном отеком мозга и инфекционными осложнениями. Частота развития ОПН у пациентов с СД почти в два раза выше, чем в контрольной группе (2,31 против 1,44 на 10 000 человек в год соответственно). При этом риск ОПН остается значительным даже после исключения из анализируемой группы пациентов с заболеваниями печени и подвергавшихся лечению троглитазоном (пероральным гипогликемическим препаратом с доказанной гепатотоксичностью). В то время как механизмы взаимосвязи СД и ОПН остаются неясными, гепатотоксический эффект пероральных сахароснижающих препаратов не вызывает сомнении. При анализе медицинской документации 171 264 пациентов с СД удалось установить, что в 35 случаях (1 на 10 000 человек в год) ОПН не имела других причин, кроме применения инсулина, производных сульфонилмочевины, метформина и троглитазона.
Вторичная гипогликемия, возникающая из-за снижения глюконеогенеза вследствие дефицита гликогена и увеличения циркулирующего уровня инсулина, — характерное для ОПН состояние, требующее интенсивного лечения. Исследование глюкозы крови должно проводиться достаточно часто (например, каждые 4 часа), возникшая гипогликемия эффективно купируется 10% или большей концентрации раствором декстрозы.
- обладает гепатопротективным эффектом, который заключается в стимулировании глюконеогенеза в печени;
- препятствует процессу накопления липидов в печени;
- оптимизирует белковый и углеводный обмен;
- участвует в окислении жирных кислот и ацетата, предупреждает развитие жирового стеатоза печени;
- подавляет синтез оксида азота гепатоцитами (профилактика и купирование реологических расстройств и сосудистых нарушений).
Таблица 2. Схемы ведения пациентов с ОПН в зависимости от осложнений
Тиогамма — лекарственный препарат меглюминовой соли тиоктовой кислоты — выпускается немецкой фармацевтической компанией «Вёрваг Фарма». Тиогамма — единственное лекарственное средство, которое выпускается в форме готового раствора для инфузий. Флакон препарата содержит 600 мг меглюминовой соли тиоктовой кислоты.
1. Влияние на энергетический метаболизм, обмен глюкозы и липидов:
- участие в окислительном декарбоксилировании а-кетокислот с активацией цикла Кребса;
- усиление захвата и утилизации глюкозы клеткой, потребления кислорода;
- повышение основного обмена;
- нормализация глюконеогенеза и кетогенеза;
- торможение образования холестерина.
2. Цитопротективное действие:
- повышение антиоксидантной активности (прямое и опосредованное через системы
- витаминов С/Е, цистин/цистеин и глютатионовую систему); стабилизация митохондриальных мембран.
3. Влияние на реактивность организма:
- стимуляция ретикуло-эндотелиальной системы;
- иммунотропное действие (снижение уровня интерлейкина-1 и TNF-a);
- противовоспалительная и обезболивающая активность, связанная с антиоксидантным действием.
4. Нейротропные эффекты:
- стимуляция роста аксонов;
- положительное влияние на аксональный транспорт;
- уменьшение вредного влияния свободных радикалов на нервные клетки;
- нормализация аномального поступления глюкозы к нерву;
- предупреждение и уменьшение повреждения нервов при экспериментальном диабете.
5. Дезинтоксикационное действие (при отравлении фосфорорганическими соединениями, свинцом, мышьяком, ртутью, сулемой, цианидами, фенотиазидами и др.).
Тиоктовая (альфа-липоевая) кислота — эндогенный антиоксидант (связывает свободные радикалы), в организме образуется при окислительном декарбоксилировании альфа-кетокислот. В качестве коэнзима митохондриальных мультиферментных комплексов участвует в окислительном декарбоксилировании пировиноградной кислоты и альфа-кетокислот. Способствует снижению концентрации глюкозы в крови и увеличению гликогена в печени, а также преодолению инсулинорезистентности. По характеру биохимического действия близка к витаминам группы В. Участвует в регулировании липидного и углеводного обмена, стимулирует обмен холестерина, улучшает функцию печени. Оказывает гепатопротекторное, гиполипидемическое, гипохолестеринемическое, гипогликемическое действие. Улучшает трофику нейронов. Использование меглуминовой соли тиоктовой кислоты в растворах для внутривенного введения (имеющей нейтральную реакцию) позволяет уменьшить выраженность побочных реакций.
Комментарии
(видны только специалистам, верифицированным редакцией МЕДИ РУ)
Мочевыделительная системаПравить
- специфические (диабетическая нефропатия) и
- неспецифические (артериолосклероз и артериосклероз почечной артерии и её ветвей, поражение канальцев, пиелонефрит, некротизирующий почечный папиллит, острый некроз канальцев).
Неспецифические поражения почек
Орган зренияПравить
- Непролиферативная ретинопатия (диабетическая ретинопатия I) — характеризуется наличием в сетчатой оболочке глаза патологических изменений в виде микроаневризм, кровоизлияний, экссудативных очагов и отёка сетчатки. Отёк сетчатки, локализующийся в центральной (макулярной) области или по ходу крупных сосудов — важный элемент непролиферативной диабетической ретинопатии.
- Препролиферативная ретинопатия (диабетическая ретинопатия II) — характеризуется наличием венозных аномалий, большим количеством твёрдых и «ватных» экссудатов, интраретинальными микрососудистыми аномалиями (ИРМА), множеством крупных ретинальных геморрагий.
- Пролиферативная ретинопатия (диабетическая ретинопатия III) — характеризуется неоваскуляризацией диска зрительного нерва и/или других отделов сетчатой оболочки глаза, кровоизлияниями в стекловидное тело, образованием фиброзной ткани в области преретинальных кровоизлияний.
- При диабетической ретинопатии I стадии (непролиферативная ретинопатия) показаны частые повторные офтальмологические исследования. Врач должен проверить, насколько правильно пациент контролирует уровень глюкозы в крови.
- При диабетической ретинопатии II или III стадии (соответственно препролиферативная и пролиферативная ретинопатия) показана лазерная фотокоагуляция[4].
Этот раздел статьи ещё не написан.
Здесь может располагаться Помогите Википедии, написав его. (31 декабря 2013)
Группы заболеваний
 Боли внизу живота.
Боли внизу живота.
Основные группы заболеваний, присутствующие в гинекологии представлены в форме таблицы:
Воспалительные процессы часто приводят к плачевным исходам – снижение либидо из-за постоянного дискомфорта, внематочная беременность, бесплодие. При своевременном обращении к врачу избавиться от патологий без осложнений – возможно. Только адекватное лечение позволит предотвратить переход заболевания в хроническую форму.
Синдром поликистозных яичников
 Поликистоз яичников – чем опасен.
Поликистоз яичников – чем опасен.
СПКЯ или синдром поликистозных яичников проявляется на фоне расстройств женского гормонального фона. Подобная патология связана с преобладанием мужских гормонов.
Важно! Диагноз синдром поликистозных яичников довольно распространен. Подобную патологию диагностируют у 10% женщин репродуктивного возраста.
Современная медицина выделяет следующие факторы, предрасполагающие к развитию недуга:
- генетическая предрасположенность,
- инсулинорезистентность,
- активизация процессов продуцирования лютеинизирующего гормона.
Расстройство может иметь следующую клиническую картину:
- скудные менструальные кровотечения,
- расстройства менструального цикла,
- появление волос на лице, груди, животе,
- выпадение волос,
- ожирение.
 При поликистозе трудно сбросить лишний вес – проблемной зоной является живот.
При поликистозе трудно сбросить лишний вес – проблемной зоной является живот.
Поставить диагноз помогают следующие мероприятия:
- первичный гинекологический осмотр,
- УЗИ органов малого таза,
- анализ на свободный тестостерон,
- исследования на женские половые гормоны.
Лечение подбирается в частном порядке в зависимости от нескольких факторов, в частности от желания женщины в дальнейшем родить ребенка.
 Самолечение – недопустимо.
Самолечение – недопустимо.
Тест: на определение риска сахарного диабета 2 типа
Присоединяйтесь к нашей группе Telegram и узнавай о новых тестах первым! Перейти в Telegram
Основные принципы терапии:
- Изменение ритма жизни. Стоит пересмотреть питание и оценить роль физических нагрузок в восстановлении здоровья.
- Прием гормональных контрацептивов. Такие препараты не только помогают снизить риск нежелательного зачатия, но и помогают стабилизировать женский гормональный фон. Стоит помнить, что контрацептивы при сахарном диабете должны подбираться в индивидуальном порядке, в некоторых случаях требуется пересмотр схемы лечения диабета.
- Прием антиандрогенов. Препараты снижают уровень мужских гормонов и устраняют угревую сыпь. Помогают справиться с проблемой потери волос.
При планировании беременности овуляцию стимулируют медикаментозно.
Вагинальный кандидоз
Вагинальный кандидоз или молочница – инфекционная патология, проявляющаяся на фоне активности гриба рода кандида (на фото). Такие грибки присутствуют в микрофлоре влагалища каждой женщины, но их содержание не указывает на наличие патологии.
Кандидоз при сахарном диабете развивается из-за повышения концентрации калия в крови и гормональных расстройств. Такие микроорганизмы используют глюкозу в качестве питательной среды.
Внимание! Лечить кандидоз при сахарном диабете довольно сложно. Патология имеет склонность к рецидивам.
Перечень причин, способствующих развитию патологии можно представить в следующем виде:
- снижение иммунных показателей,
- наличие хронических инфекций,
- предрасположенность к аллергическим реакциям,
- стрессовые ситуации,
- кандидоз у полового партнера.
Молочница предается половым путем и при использовании общих предметов гигиены с половым партнером. Заражение может проявляться из-за микротрещин слизистых оболочек, посредством которых патогенный грибок проникает в организм.
Патология может развиваться у пациентов, не соблюдающих правилами личной гигиены и пренебрегающих рекомендациями смены нательного белья 1 раз в сутки. Патология также может развиваться на фоне активной гигиены с применением неподходящих моющих средств. Для обеспечения чистоты половых органов стоит применять пенки и муссы для интимной гигиены с нейтральными показателями кислотности.
 Зуд в промежности.
Зуд в промежности.
Основным симптомом кандидоза является зуд половых органов. Нередко такой же признак указывает и на развитие диабета. Характерной особенностью является то, что кандидоз развивается у представите6лей обеих полов. Заболевание у мужчин проявляется симптомами баланопостита.
Перечень характерных признаков можно представить в следующем виде:
- затрудненность мочеиспускания,
- жжение в области уретры,
- боли при сексуальной близости,
- выраженный зуд,
- выделения, имеющие характерный, неприятный запах.
 Лечение должны проходить оба половых партнера.
Лечение должны проходить оба половых партнера.
В период лечения молочницы при сахарном диабете необходимо уделить особенное внимание снижению показателей сахара в крови. Такое условие является необходимым для подавления активности грибков.
Схема терапевтического воздействия при СД всегда определяется в индивидуальном порядке. Механизм может быть определен после уточнения характера протекания болезни. При хроническом течении курс воздействия может быть продолжительным.
Кольпит
Кольпит при сахарном диабете также проявляется довольно часто. Такая патология имеет инфекционную природу.
 Наиболее надежную защиту обеспечивают барьерные контрацептивы.
Наиболее надежную защиту обеспечивают барьерные контрацептивы.
Важно! Распространенная причина вагинита при сахарном диабете – незащищенные половые связи.
Перечень причин, способных выступать в качестве провокатора можно представить в следующем виде:
- бактерии проникают во влагалище в процессе полового акта и провоцируют воспаление,
- травмы слизистых оболочек влагалища, полученные в ходе неаккуратного осмотра или грубого сексуального контакта,
- истончение слизистых оболочек из-за недостаточного кровоснабжения тканей влагалища,
- продолжительный прием антибактериальных составов,
- нарушение правил гигиены,
- снижение протекционных свойств организма.
Кольпит часто развивается при сахарном диабете из-за снижения защитных свойств иммунной системы. На фоне дисфункции яичников проявляются поражения кровеносных сосудов, и развивается воспалительный процесс.
Стоит заметить, что вагинит при сахарном диабете активно прогрессирует, потому при появлении его первых симптомов стоит обратиться к врачу. Такие действия помогут снизить риск развития опасных осложнений.
Инструкция, обеспечивающая лечение известна специалисту. Беспрекословное выполнение алгоритма позволит восстановить здоровье репродуктивной системы без последствий для организма.
Эндометриоз
 Эндометриоз как опасное заболевание.
Эндометриоз как опасное заболевание.
Высокая вязкость крови при сахарном диабете приводит к нарушению процесса кровоснабжения яичников и надпочечников – на этом фоне часто развивается эндометриоз. При эндометриозе проявляются поражения репродуктивной системы, клетки эндометрия разрастаются за пределы внутренних стенок матки.
При отсутствии своевременной терапии эндометрий отторгается и провоцирует воспаление. Осложнения эндометриоза при диабете проявляются часто, к перечню наиболее распространенных, относят онкологические процессы и бесплодие.
При СД нарушается ток крови, провоцирующий изменения процессов работы органов репродуктивной системы. Из-за нехватки инсулина в крови часто развиваются нарушения гормональной системы.
Причины, провоцирующие эндометриоз при диабете, могут быть следующими:
- активное продуцирование эстрогена,
- нарушения в работе щитовидной железы,
- снижение баланса прогестерона,
- нарушения процессов регенерации слизистых оболочек половых органов,
- изменения процессов обмена веществ.
Внимание! Очаги эндометриоза при диабете могут располагаться не только в органах половой сферы.
 На какие симптомы стоит обращать внимание.
На какие симптомы стоит обращать внимание.
Клиническая картина, характерная для эндометриоза выглядит следующим образом:
- проявление острых болей, имеющих циклический характер,
- тошнота, оканчивающаяся рвотными позывами,
- повышение показателей температуры тела,
- мажущие выделения не связанные с менструальным кровотечением,
- обильные кровотечения в период менструации,
- раздражительность и нервозность,
- сбои сердечного ритма,
- боли внизу живота,
- анемия.
Лечить эндометриоз при сахарном диабете должен врач. Подбирать оптимальные методики воздействия стоит в частном порядке, с учетом индивидуальных особенностей организма женщины. Для устранения причин болезни применяются гормональные средства и витаминные комплексы.
 Только своевременное обращение к доктору поможет предупредить развитие серьезных проблем со здоровьем.
Только своевременное обращение к доктору поможет предупредить развитие серьезных проблем со здоровьем.
Основные цели воздействия:
- восстановление баланса эстрогена и прогестерона в крови,
- восстановление работы поджелудочной железы,
- приведение баланса гормональной системы в норму,
- отладка менструального цикла,
- активизация кровообращения, снижение вязкости крови,
- восстановление иммунных показателей.
Перечисленные препараты при сахарном диабете должны приниматься под контролем врача. Связано это с тем, что только специалист сможет подобрать составы, не изменяющие толерантность к глюкозе.
Цена несвоевременного лечения гинекологических заболеваний для женщины может быть крайне высокой. Патологии при сахарном диабете имеют особенность стремительно прогрессировать, вовлекая в процесс все органы репродуктивной системы. Исход малейшего воспаления может быть плачевным – женщина может полностью утратить возможность стать матерью.
ПатогенезПравить
Диагностика
Основным методом диагностики любой формы является проведение лабораторных анализов. Обязательно у больной берётся венозная кровь для биохимического исследования, в ходе которого определяется концентрация глюкозы в плазме крови. При повышении цифр глюкозы более чем 7 ммоль/л в крови говорит о наличии инсулинорезистентности и сахарного диабета. Обязательно определяется общий анализ мочи, в котором выявляется положительный глюкзурический тест. Вместе с мочой выводится большое количество глюкозы, чтобы скомпенсировать гипергликемию крови.
Определяющим диагноз исследованием является определение гликированного гемоглобина, который говорит о тяжести заболевания.
Лечение сахарного диабета у женщины зависит от его типа. При инсулинозависимой форме сахарный диабет у женщин необходимо пожизненно корректировать путём инсулинозаместительной терапии. При этом женщина вводит инсулин подкожно несколько раз в день. Дозировка инсулина подбирается индивидуально лечащим врачом. Для заместительной терапии применяются различные виды инсулина. Еще одним основным условием коррекции гипергликемии является диетотерапия, которая несет до 50% эффективности лечения. Специальная диета для диабетиков включает строгий контроль за потреблением углеводистой пищи. Пациентки с сахарным диабетом обязательно должны вести здоровый образ жизни и избегать гиподинамии.
Из-за чего возникает диабет у женщин
Сахарный диабет 1 типа выявляется чаще всего у молодых девушек и его возникновение связывают с наличием в прошлом инфекционно-воспалительных заболеваний. Очень часто можно встретить случаи, когда девушка в детстве болела краснухой или другими детскими инфекциями, а спустя многие годы, у неё развивается инсулинозависимая форма заболевания.
Сахарный диабет 2 типа развивается в более позднем возрасте, его возникновение связано с огромным количеством причин, т. е. сахарный диабет второго типа является мультифакториальным заболеванием. Основными факторами, приводящими к развитию инсулинрезистентного варианта заболевания, являются:
- Неправильный образ жизни в совокупности с гиподинамией является основным фактором в наборе излишней массы тела.
- Ожирение, из-за неправильного несбалансированного питания и употребления большого количества углеводистой пищи.
- Стрессовые ситуации. Частые психоэмоциональные перенапряжения.
- Недостаточное количество сна приводит к накоплению и отложению в организме женщины жиров.

При недостаточности инсулина глюкоза не может проникнуть из кровеносного русла в клетки организма, что и вызывает гипергликемию
Излишнее количество жировой ткани постепенно формирует инсулинорезистентность у всех тканей организма, что приводит к накоплению глюкозы в крови. Кстати говоря – избыточная масса тела является одним из симптомов инсулинорезистентной нормы заболевания. С целью компенсации гипергликемии клетки поджелудочной железы начинают активно вырабатывать инсулин и с течением времени подвергаются истощению.
Еще одной, так сказать, женской формой заболевания, является гестационный сахарный диабет. Он возникает во время беременности, если у женщины имеется наследственная предрасположенность к данному заболеванию. Гестационная форма возникает из-за значительной гормональной перестройки женского организма во время беременности и лактации. При развитии беременности происходят изменения во всех видах обменов веществ, в том числе может сформироваться и инсулинорезистентность.
ПрогнозПравить
В запущенных случаях и при сочетании сахарного диабета с гипертонической болезнью, атеросклерозом весьма серьёзен.
