
Сахарный диабет 1 типа – это эндокринное заболевание, характеризующееся недостаточным производством инсулина и повышением уровня глюкозы в крови. Из-за продолжительной гипергликемии пациенты страдают от жажды, теряют вес, быстро утомляются. Характерны мышечные и головные боли, судороги, кожный зуд, усиление аппетита, частые мочеиспускания, бессонница, приливы жара. Диагностика включает клинический опрос, лабораторные исследования крови и мочи, выявляющие гипергликемию, недостаток инсулина, метаболические нарушения. Лечение проводится методом инсулинотерапии, назначается диета, занятия физической культурой.
Общие сведения
Термин «диабет» происходит из греческого языка и означает «течет, вытекает», таким образом, название болезни описывает один из ее ключевых симптомов – полиурию, выделение большого количества мочи. Сахарный диабет 1 типа называют также аутоиммунным, инсулинозависимым и ювенильным. Заболевание может проявиться в любом возрасте, но чаще манифестирует у детей и подростков. В последние десятилетия отмечается рост эпидемиологических показателей. Распространенность всех форм сахарного диабета составляет 1-9%, на долю инсулинозависимого варианта патологии приходится 5-10% случаев. Заболеваемость зависит от этнической принадлежности пациентов, наиболее высока среди скандинавских народов.
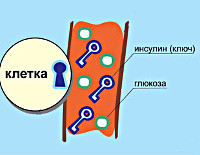
Причины СД 1 типа
Факторы, способствующие развитию болезни, продолжают исследоваться. К настоящему времени установлено, что сахарный диабет первого типа возникает на основе сочетания биологической предрасположенности и внешних неблагоприятных воздействий. К наиболее вероятным причинам поражения поджелудочной железы, снижения выработки инсулина относят:
- Наследственность. Склонность к инсулинозависимому диабету передается по прямой линии – от родителей к детям. Выявлено несколько комбинаций генов, предрасполагающих к болезни. Они наиболее распространены среди жителей Европы и Северной Америки. При наличии больного родителя риск для ребенка увеличивается на 4-10% по сравнению с общей популяцией.
- Неизвестные внешние факторы. Существуют некие воздействия среды, провоцирующие СД 1 типа. Этот факт подтверждается тем, что однояйцевые близнецы, имеющие абсолютно одинаковый набор генов, заболевают вместе лишь в 30-50% случаев. Также установлено, что люди, мигрировавшие с территории с низкой заболеваемостью на территорию с более высокой эпидемиологией, чаще болеют диабетом, чем те, кто отказался от миграции.
- Вирусная инфекция. Аутоиммунный ответ на клетки поджелудочной может быть запущен вирусной инфекцией. Наиболее вероятно влияние вирусов Коксаки и краснухи.
- Химикаты, лекарства. Бета-клетки железы, производящей инсулин, могут быть поражены некоторыми химическими средствами. Примерами таких соединений являются крысиный яд и стрептозоцин – препарат для онкологических больных.
Патогенез
В основе патологии лежит недостаточность производства гормона инсулина в бета-клетках островков Лангерганса поджелудочной железы. К инсулинозависимым тканям относятся печеночная, жировая и мышечная. При сокращении секреции инсулина они перестают принимать глюкозу из крови. Возникает состояние гипергликемии – ключевой признак сахарного диабета. Кровь сгущается, нарушается кровоток в сосудах, что проявляется ухудшением зрения, трофическими поражениями конечностей.
Недостаточность инсулина стимулирует распад жиров и белков. Они поступают в кровь, а затем метаболизируются печенью в кетоны, которые становятся источниками энергии для инсулиннезависимых тканей, включая ткани головного мозга. Когда концентрация сахара крови превышает 7-10 ммоль/л, активизируется запасной путь выведения глюкозы – через почки. Развивается глюкозурия и полиурия, вследствие чего возрастает риск дегидратации организма и дефицита электролитов. Для компенсации потери воды усиливается чувство жажды (полидипсия).
Классификация
Согласно рекомендациям Всемирной организации здравоохранения, сахарный диабет I типа подразделяют на аутоиммунный (спровоцированный выработкой антител к клеткам железы) и идиопатический (органические изменения в железе отсутствуют, причины патологии остаются неизвестными). Развитие болезни происходит в несколько стадий:
- Выявление предрасположенности. Проводятся профилактические обследования, определяется генетическая отягощенность. С учетом средних статистических показателей по стране рассчитывается уровень риска развития заболевания в будущем.
- Начальный пусковой момент. Включаются аутоиммунные процессы, повреждаются β-клетки. Антитела уже вырабатываются, но производство инсулина остается нормальным.
- Активный хронический аутоиммунный инсулит. Титр антител становится высоким, количество клеток, производящих инсулин, сокращается. Определяется высокий риск манифестации СД в ближайшие 5 лет.
- Гипергликемия после углеводной нагрузки. Деструкции подвергается значительная часть вырабатывающих инсулин клеток. Производство гормона уменьшается. Сохраняется нормальный уровень глюкозы натощак, но после приема пищи в течение 2 часов определяется гипергликемия.
- Клиническая манифестация болезни. Проявляются симптомы, характерные для сахарного диабета. Секреция гормона резко снижена, деструкции подвержено 80-90% клеток железы.
- Абсолютная инсулиновая недостаточность. Все клетки, ответственные за синтез инсулина, погибают. Гормон поступает в организм только в форме препарата.
Симптомы СД 1 типа
Основные клинические признаки манифестации заболевания – полиурия, полидипсия и потеря веса. Учащаются позывы к мочеиспусканию, объем суточной мочи достигает 3-4 литров, иногда появляется ночное недержание. Пациенты испытывают жажду, ощущают сухость во рту, выпивают до 8-10 литров воды за сутки. Аппетит усиливается, но масса тела уменьшается на 5-12 кг за 2-3 месяца. Дополнительно может отмечаться бессонница ночью и сонливость днем, головокружения, раздражительность, быстрая утомляемость. Больные чувствуют постоянную усталость, с трудом выполняют привычную работу.
Возникает зуд кожи и слизистых оболочек, высыпания, изъязвления. Ухудшается состояние волос и ногтей, долго не заживают раны и иные кожные поражения. Нарушение кровотока в капиллярах и сосудах называется диабетической ангиопатией. Поражение капилляров проявляется снижением зрения (диабетическая ретинопатия), угнетением функций почек с отеками, артериальной гипертензией (диабетическая нефропатия), неравномерным румянцем на щеках и подбородке. При макроангиопатии, когда в патологический процесс вовлекаются вены и артерии, начинает прогрессировать атеросклероз сосудов сердца и нижних конечностей, развивается гангрена.
У половины больных определяются симптомы диабетической нейропатии, которая является результатом электролитного дисбаланса, недостаточного кровоснабжения и отека нервной ткани. Ухудшается проводимость нервных волокон, провоцируются судороги. При периферической нейропатии пациенты жалуются на жжение и болезненные явления в ногах, особенно по ночам, на ощущение «мурашек», онемение, повышенную чувствительность к прикосновениям. Для автономной нейропатии характерны сбои со стороны функций внутренних органов – возникают симптомы расстройств пищеварения, пареза мочевого пузыря, мочеполовых инфекций, эректильной дисфункции, стенокардии. При очаговой нейропатии формируются боли различной локализации и интенсивности.
Осложнения
Продолжительное нарушение углеводного обмена может привести к диабетическому кетоацидозу – состоянию, характеризующемуся накоплением в плазме кетонов и глюкозы, повышением кислотности крови. Протекает остро: исчезает аппетит, появляется тошнота и рвота, боль в животе, запах ацетона в выдыхаемом воздухе. При отсутствии медицинской помощи наступает помрачение сознания, кома и смерть. Больные с признаками кетоацидоза нуждаются в неотложном лечении. Среди других опасных осложнений диабета – гиперосмолярная кома, гипогликемическая кома (при неправильном применении инсулина), «диабетическая стопа» с риском ампутации конечности, тяжелая ретинопатия с полной потерей зрения.
Диагностика
Обследование пациентов осуществляет врач-эндокринолог. Достаточными клиническими критериями болезни являются полидипсия, полиурия, изменения веса и аппетита – признаки гипергликемии. В ходе опроса врач также уточняет наличие наследственной отягощенности. Предполагаемый диагноз подтверждается результатами лабораторных исследований крови, мочи. Обнаружение гипергликемии позволяет различить сахарный диабет с психогенной полидипсией, гиперпаратиреозом, хронической почечной недостаточностью, несахарным диабетом. На втором этапе диагностики проводится дифференциация различных форм СД. Комплексное лабораторное обследование включает следующие анализы:
- Глюкоза (кровь). Определение сахара выполняется трехкратно: с утра натощак, через 2 часа после нагрузки углеводами и перед сном. О гипергликемии свидетельствуют показатели от 7 ммоль/л натощак и от 11,1 ммоль/л после употребления углеводной пищи.
- Глюкоза (моча). Глюкозурия указывает на стойкую и выраженную гипергликемию. Нормальные значения для данного теста (в ммоль/л) – до 1,7, пограничные – 1,8-2,7, патологические – более 2,8.
- Гликированный гемоглобин. В отличие от свободной, несвязанной с белком глюкозы, количество гликозилированного гемоглобина крови остается относительно постоянным на протяжении суток. Диагноз диабета подтверждается при показателях 6,5% и выше.
- Гормональные тесты. Проводятся тесты на инсулин и С-пептид. Нормальная концентрация иммунореактивного инсулина крови натощак составляет от 6 до 12,5 мкЕД/мл. Показатель С-пептида позволяет оценить активность бета-клеток, объем производства инсулина. Нормальный результат – 0,78-1,89 мкг/л, при сахарном диабете концентрация маркера снижена.
- Белковый метаболизм. Выполняются анализы на креатинин и мочевину. Итоговые данные дают возможность уточнить функциональные возможности почек, степень изменения белкового обмена. При поражении почек показатели выше нормы.
- Липидный метаболизм. Для раннего выявления кетоацидоза исследуется содержание кетоновых тел в кровотоке, моче. С целью оценки риска атеросклероза определяется уровень холестеринов крови (общий холестерин, ЛПНП, ЛПВП).
Лечение СД 1 типа
Усилия врачей нацелены на устранение клинических проявлений диабета, а также на предупреждение осложнений, обучение пациентов самостоятельному поддержанию нормогликемии. Больных сопровождает полипрофессиональная бригада специалистов, в которую входят эндокринологи, диетологи, инструктора ЛФК. Лечение включает консультации, применение лекарственных средств, обучающие занятия. К основным методам относятся:
- Инсулинотерапия. Использование препаратов инсулина необходимо для максимально достижимой компенсации метаболических нарушений, предотвращения состояния гипергликемии. Инъекции являются жизненно необходимыми. Схема введения составляется индивидуально.
- Диета. Пациентам показана низкоуглеводная, в том числе кетогенная диета (кетоны служат источником энергии вместо глюкозы). Основу рациона составляют овощи, мясо, рыба, молочные продукты. В умеренных количествах допускаются источники сложных углеводов – цельнозерновой хлеб, крупы.
- Дозированные индивидуальные физические нагрузки. Физическая активность полезна большинству больных, не имеющих тяжелых осложнений. Занятия подбираются инструктором по ЛФК индивидуально, проводятся систематически. Специалист определяет продолжительность и интенсивность тренировок с учетом общего состояния здоровья пациента, уровня компенсации СД. Назначается регулярная ходьба, легкая атлетика, спортивные игры. Противопоказан силовой спорт, марафонский бег.
- Обучение самоконтролю. Успешность поддерживающего лечения при диабете во многом зависит от уровня мотивации больных. На специальных занятиях им рассказывают о механизмах болезни, о возможных способах компенсации, осложнениях, подчеркивают важность регулярного контроля количества сахара и применения инсулина. Больные осваивают навык самостоятельного выполнения инъекции, выбора продуктов питания, составления меню.
- Профилактика осложнений. Применяются лекарства, улучшающие ферментную функцию железистых клеток. К ним относятся средства, способствующие оксигенации тканей, иммуномодулирующие препараты. Проводится своевременное лечение инфекций, гемодиализ, антидот-терапия для выведения соединений, ускоряющих развитие патологии (тиазидов, кортикостероидов).
Среди экспериментальных методов лечения стоит отметить разработку ДНК-вакцины BHT-3021. У пациентов, получавших внутримышечные инъекции в течение 12 недель, повышался уровень C-пептида – маркера активности островковых клеток поджелудочной железы. Другое направление исследований – превращение стволовых клеток в железистые клетки, производящие инсулин. Проведенные опыты на крысах дали положительный результат, но для использования метода в клинической практике необходимы доказательства безопасности процедуры.
Прогноз и профилактика
Инсулинозависимая форма сахарного диабета является хроническим заболеванием, но правильная поддерживающая терапия позволяет сохранить высокое качество жизни больных. Профилактические меры до сих пор не разработаны, так как не выяснены точные причины болезни. В настоящее время всем людям из групп риска рекомендовано проходить ежегодные обследования для выявления заболевания на ранней стадии и своевременного начала лечения. Такая мера позволяет замедлить процесс формирования стойкой гипергликемии, минимизирует вероятность осложнений.
Сахарный диабет 1 типа — лечение в Москве
Лечение СД II типа предполагает решение основных задач:
- компенсировать недостаток инсулина;
- скорректировать гормонально-метаболические нарушения;
- осуществление терапии и профилактики осложнений.
Для их решения применяется следующие методы лечения:
- диетотерапия;
- физические нагрузки;
- применение сахароснижающих препаратов;
- инсулинотерапия;
- хирургическое вмешательство.
Диетотерапия
Диета при СД II типа, как и обычная диета, предполагает оптимальное соотношение основных веществ, содержащихся в продуктах: белки должны составлять 16% суточного рациона, жиры — 24%, а углеводы — 60%. Отличие диеты при диабете II типа заключается в характере потребляемых углеводов: рафинированные сахара заменяются медленно усваиваемыми углеводами. Так как данное заболевание возникает у полных людей, потеря веса является важнейшим условием, нормализующим содержание глюкозы в крови. В связи с этим рекомендована калорийность диеты, при которой пациент еженедельно будет терять 500 г массы тела до момента достижения идеального веса. Однако при этом еженедельное уменьшение веса не должно превышать 2 кг, в противном случае это приведёт к избыточной потере мышечной, а не жировой ткани. Количество калорий, необходимое для суточного рациона пациентов с СД II типа, рассчитывается следующим образом: женщинам нужно умножить идеальный вес на 20 ккал, а мужчинам — на 25 ккал.
При соблюдении диеты необходимо принимать витамины, так как во время диетотерапии происходит избыточное выведение их с мочой. Нехватку витаминов в организме можно компенсировать при помощи рационального употребления полезных продуктов, таких как свежая зелень, овощи, фрукты и ягоды. В зимние и весенние периоды возможен приём витаминов в дрожжевой форме.
Физическая нагрузка
Верно подобранная система физических упражнений, с учётом течения заболевания, возраста и присутствующих осложнений, способствует значительному улучшению состояния больного СД. Эта методика лечения хороша тем, что необходимость применения инсулита практически отпадает, так как во время физических нагрузок глюкоза и липиды сгорают без его участия.
Лечение сахароснижающими препаратами
На сегодняшний день используют производные сахароснижающих препаратов:
- сульфонилмочевины (толбутамид, глибенкламид);
- бигуаниды, снижающие глюконеогенез в печени и повышающие чувствительность мышц и печени к инсулину (метформин);
- тиазолидиндионы (глитазоны), схожие по свойствам с бигуанидами (пиоглитазон, росиглитазон);
- ингибиторы альфа-глюкозидаз, снижающие темпы всасывания глюкозы в желудочно-кишечном тракте (акарбоза);
- агонисты рецепторов глюкагоноподобного пептида-1, стимулирующие синтез и секрецию инсулина, снижающие продукцию глюкозы печенью, аппетит и массу тела, замедляющие эвакуацию пищевого комка из желудка (эксенатид, лираглутид);
- ингибиторы депептидил-пептидазы-4, также стимулирующие синтез и секрецию инсулина, снижающие продукцию глюкозы печенью, не влияющие на скорость эвакуации пищи из желудка и оказывающие нейтральное действие на массу тела (ситаглиптин, вилдаглиптин);
- ингибиторы натрий-глюкозного котранспортера 2 типа (глифлозины), снижающие реабсорбцию (поглощение) глюкозы в почках, а также массу тела (дапаглифлозин,эмпаглифлозин).
Инсулинотерапия
В зависимости от тяжести болезни и возникающих осложнений врач назначает приём инсулина. Данный метод лечения показан примерно в 15-20% случаев. Показаниями к применению инсулинотерапии являются:
- быстрая потеря веса без видимой на то причины;
- возникновение осложнений;
- недостаточная эффективность других сахароснижающих препаратов.
Хирургическое лечение
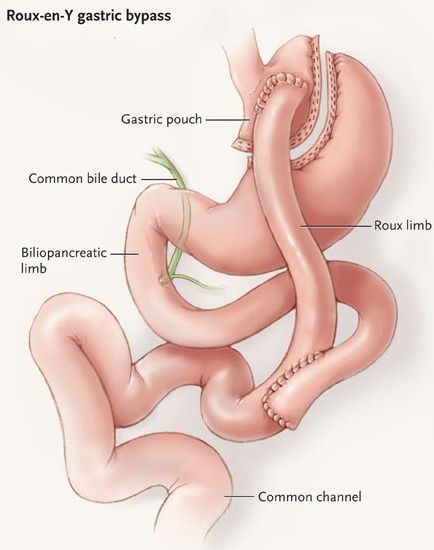
Шунтирование желудка по Ру
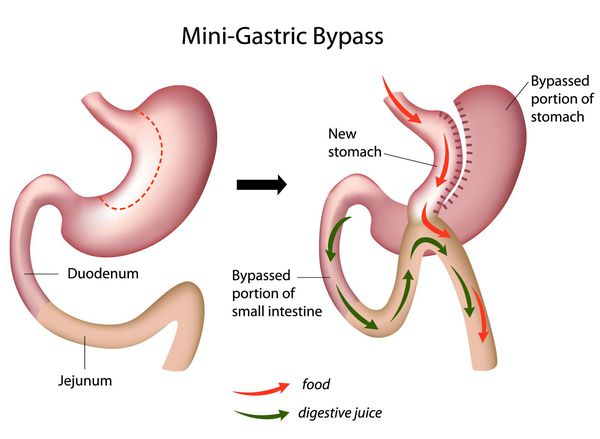
Мини шунтирование желудка
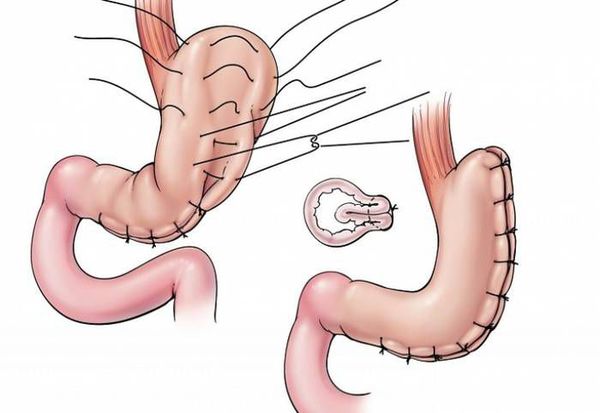
К другим видам бариатрической хирургии относятся:
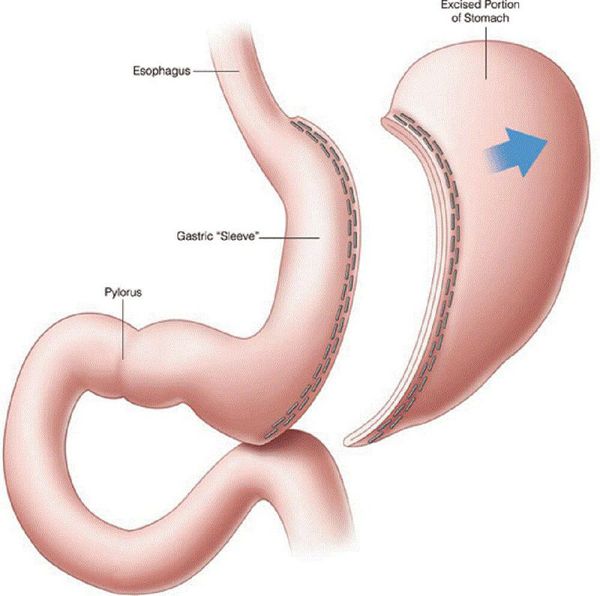
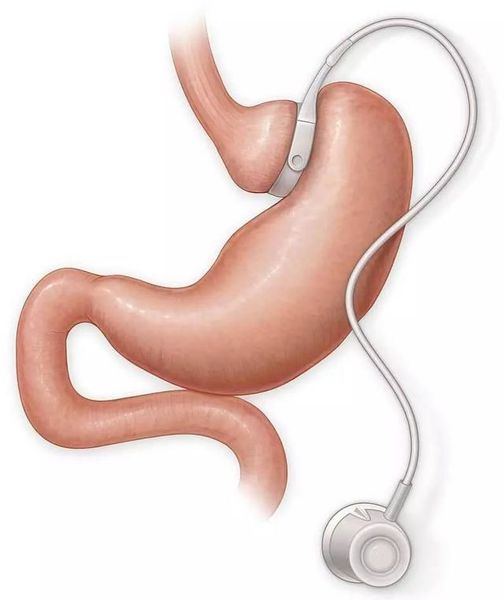
Противопоказания к проведению хирургического лечения — наличие у пациента эзофагита (воспаления слизистой оболочки пищевода), варикозного расширения вен пищевода, портальной гипертенззи, цирозща печени, язвенной болезни желудка или двенадцатиперстной кишки, хронического панкреатита, беременности, алкоголизма, тяжёлых заболеваний сердечно-сосудистой системы или психических расстройств, а также длительное применение гормональных препаратов.
К сожалению, полностью излечиться от СД II типа невозможно. Однако существуют способы улучшения качества жизни пациентов с данным заболеванием.
На сегодняшний день существует большое количество “баз”, где специалисты-эндокринологи объясняют пациентам, каким должен быть их уклад жизни, как правильно питаться, какие продукты не следует употреблять, какими должны быть ежедневные физические нагрузки.
Также создано огромное количество сахароснижающих препаратов, которые ежегодно совершенствуются. Для того, чтобы они оказывали положительное влияние на организма, медикаменты необходимо принимать регулярно.
Практика показывает, что соблюдение всех рекомендаций эндокринологов улучшает процесс лечения СД II типа.
Оперативным методом, повышающим качество жизни при СД II типа по мнению МФД, является бариатрическая хирургия.
Значительно улучшить состояние пациентов с данным заболеванием позволяет проведение гастроинтестинальных операций (терапия морбидного ожирения), вследствие которой нормализуется уровень гликогемоглобина и глюкозы в крови, теряется необходимость применения антидиабетических препаратов и инсулина.
Бариатрическая хирургия может привести к значительной и устойчивой ремиссии, а также к улучшению течения СД II типа и других метаболических факторов риска у тучных пациентов. Хирургическое вмешательство в течение 5 лет после установления диагноза чаще всего приводит к долговременной ремиссии.
Для предупреждения возникновения СД II типа необходимо соблюдать следующие меры профилактики:
- Диета — при избыточной массе тела необходимо следить за тем, что входит в рацион: весьма полезно употреблять овощи и фрукты с пониженным содержанием глюкозы, при этом ограничив употребление таких продуктов, как хлеб, мучные изделия, картофель, жирные, острые, копчёные и сладкие блюда.
- Нормализация психо-эмоционального состояния — неотъемлемый метод профилактики данного заболевания. Важно помнить, что стресс может стать причиной нарушения обмена веществ, приводящего к ожирению и развитию СД. Поэтому необходимо укреплять стрессоустлойчивость.
Первый слайд презентации
Сахарный диабет
Кафедра эндокринологии им. В.Г. Баранова
Доктор медицинских наук, профессор В. Л. Баранов
ФГБОУ ВО «Северо-Западный государственный медицинский университет имени И.И. Мечникова» МЗ РФ
Инсулин и глюкагон продуцируются скоплениями клеток в поджелудочной железе.
Экзокринная часть (97-98%) – пищеварительные ферменты
Эндокринная часть – (2-3 %) более миллиона групп эндокринных
клеток (островков Лангерганса)
Пять типов клеток, вырабатывающих специфические гормоны :
А ( альфа ) клетки — глюкагон ;
В (вета) клетки — место синтеза и секреции инсулина ;
D (дельта) клетки — источник панкреатического соматостатина
G клетки – вырабатывающие гастрин
F – клетки, преобладающие в задней доле железы, вырабатывают панкреатический полипептид.
Выделяются в венозную кровь в воротную вену в печень,
где проявляют многие из своих метаболических эффектов.
Объем крови, доставляемый к В-клеткам в 5-10 раз превышает
кровоснабжение экзокринной ткани железы.
Биосинтез инсулина
Контролируется геном, расположенном на коротком плече 11-й хромосомы.
Начинается в гранулярном эндоплазматическом ретику-луме В-клеток с образования молекулы — предшественника препроинсулина
расщепление
микросомальными ферментами
проинсулин (одна цепь 86 аминок-т)
р асщепления
дипептидных связей
в комплексе Гольджи
инсулин неактивный С-пептида
Молекула инсулина состоит из 51
аминокислоты, собранные в А-цепь (21 аминокислота) и В-цепь (30 аминокислот), соединенные двумя дисульфидными мостиками.
Различные режимы секреции инсулина
McCall AL. In: Leahy JL, Cefalu WT, eds. Insulin Therapy. New York, NY: Marcel Dekker, Inc; 2002:193-222.
Bolli GB et al. Diabetologia. 1999;42:1151-1167.
Различные режимы секреции инсулина.
Завтрак
Ужин
Обед
Уровень в плазме
Пиковая секреция
Базальная секреция
Эндогенный инсулин
Время дня
Суточные колебания глюкозы, инсулина и глюкагона у здорового человека после еды
Во время приема пищи повышается
уровень Г и параллельно — инсулина.
Инсулин способствует поступлению
глюкозы в клетку, предотвращая гипер-
гликемию и обеспечивая глюкозой
внутриклеточный метаболизм.
Min изменения концентрации глюкозы
возможны благодаря наличию механиз-
ма обратной связи, между секрецией
инсулина, гормонами ЖКТ, всасывани-
ем и хранением углеводов, глюконео-
генезом и другими гормонами,
участвуюими в метаболизме глюкозы.
В период голодания или повышенного потребления глюкозы важная роль в под-держании необходимой ее кон-центрации принадлежит глюка-гону, КР, КА, СТГ.
Регуляция уровня гликемии
Гипергликемия стимулирует
секрецию инсулина бета-кл.
Ins стимулирует образование
гликогена в печени и захват
глюкозы тканями — ↓ глюкоза.
Гипогликемия стимулирует
секрецию глюкагона
Образование глюкозы в печени
из гликогена гипергликемия
Схема “ двухканальной регуляции ” гликемии
Чистый Стабилизи-
эффект рованная
гликемия гликемия
Альфа- клетки
В-клетки
∑
1-кангал — глюкагон
2 канал- инсулин
Выделение
глюкозы
Выделение
глюкозы
Глюкоза — первый стимулятор секреции инсулина
Три источника поступления
глюкозы в кровь :
Экзогенный — поступающая в
организм пища;
Эндогенные :
— Способность печени разрушать
гликоген (гликогенолиз)
— Способность образовывать новые
молекулы глюкозы (глюконеогенез).
По мере того как человек переходит
из состояния сытости в голодное,
источник глюкозы меняется
Основными источником глюкозы
крови после еды служат :
В течение 2-3 ч после еды — поступившие
с пищей углеводы
Между приемами пищи — большая часть
за счет гликогенолиза
При голодании и истощении запасов
гликогена — глюкопеогенез
Эффекты инсулина
Эффекты
Анаболические
Катаболические
Стимуляция
синтеза белка,
гликогена,ЛПНП,
холестерина,
триглицеридов
Торможение
гликогенолиза,
глюконеогенеза и
кетогенеза
Стимуляция захвата, синтеза и этерификации жирных кислот, липогенез
Торможение липолиза
Стимуляция захвата аминокислот, синтеза белка и гликогена
Торможение протеолиза, образования аминокислот
Реакция гормонов на гипогликемию
Гормон
Время действия
Эффекты
Адреналин
Немедленно, в течение минут
Стимулирует образование глюкозы печенью, ограничивает утилизацию глюкозы, активирует липолиз, повы-шает содержание свободных жирных кислот, ограничивает секрецию инсу-лина β -клетками
Глюкагон
Немедленно, в течение минут
Активирует гликогенолиз и глюко-неогенез, увеличивает образование глюкозы печенью, активирует липазу в жировой ткани, повышает содержа-ние свободных жирных кислот, усили-вает способность печени к кетогенезу
Кортизол
Через 2-3
часа
Стимулирует глюконеогенез в печени, ограничивает утилизацию глюкозы в периферических тканях
СТГ
Через неско-лько часов
Ограничивает утилизацию глюкозы, может усиливать липолиз
1500 г до н. э. — Египет — клиническое описание диабета на папирусе
1674 г — Томас Уиллис — пробуя мочу на вкус, различил два вида сахарного диабета (сахарный и несахарный)
1776 г — Мэтью Добсон — установил явление глюкозурии
1776 г — Брунер — удалил поджелудочную железу у собаки и получил симптоматику сахарного диабета (жажда, голод)
1835 г — Амброзиани — полуколичественное определение сахара в крови
1869 г — Лангерганс — открыл особые скопления клеток в поджелудочной железе, но не знал их предназначения
1881 г — Улизко-Строганова — сделала студенческую работу, в которой описала и доказала функцию островков Лангерганса
1921 г — Фредерик Бантинг и Чарльз Бест — открыли инсулин
1953 г — Фредерик Сангер — определил структурную формулу инсулина
1969 г — Дороти Ходжкин — описала физическое строение инсулина
САХАРН ЫЙ ДИАБЕТ
ИСТОРИЧЕСКАЯ СПРАВКА
Сахарный диабет – это группа метаболических (обменных) заболеваний, характеризующихся хронической гипергликемией, которая является результатом дефектов секреции инсулина, действия инсулина или обоих этих факторов. Хроническая гипергликемия при диабете сочетается с повреждением, дисфункцией и развитием недостаточности раз
личных органов, особенно глаз, почек, нервов, сердца и кровеносных
сосудов ( определение ВОЗ, 1999г.)
Всего:
13 млн
8 млн
1996 год
2010 год
134 млн
263 млн
85 – 90% сахарный диабет 2 типа
Дедов И.И. Сахарный диабет, 1998, 1: 7 — 19
Россия:
Больные СД:
Эпидемиология сахарного диабета
В период с 1995 по 2025 г. число больных СД возрастет на 122%
США
2000: 15 млн.
2025: 21.9 млн.
ЯПОНИЯ
2000: 6.9 млн.
2025: 8.5 млн.
ЕВРОПА
2000: 30.8 млн
2025: 38.5 млн.
СЕВЕРНАЯ И ЮЖНАЯ АМЕРИКА
(КРОМЕ США)
2000: 20 млн.
2025: 42 млн.
АФРИКА
2000: 9.2 млн.
2025: 21.5 млн.
АЗИЯ
2000: 71.8 млн.
2025: 165.7 млн.
ОКЕАНИЯ
2000: 0.8 млн.
2025: 1.5 млн.
По данным King H et al Diabetes Care 1998;21:1414-1431.
В период с 1995 по 2025 г. число больных СД возрастет на 122%
В РФ отмечаются высокие темпы роста заболеваемости СД
По данным Государственного регистра больных СД, на январь 2015 г. в РФ по обращаемости в лечебные учреждения насчитывается около 4.1 млн. человек:
— СД 1 типа — 340 тыс.
СД 2 типа — 3,7 млн.
Истинная численность больных СД в России приблизительно в 3-4 раза больше официально зарегистрированной и достигает 9 – 10 млн человек, что составляет около 7 % населения.
Последствия глобальной эпидемии СД
Самыми опасными последствиями глобальной эпидемии СД являются его системные сосудистые осложнения :
Нефропатия
Ретинопатия
Поражение магистральных сосудов сердца,
головного мозга,
периферических сосудов нижних конечностей.
основные причины
инвалидизации
и смертности больных СД.
Этиологическая классификация нарушений гликемии (ВОЗ, 1999)
Сахарный диабет тип 1 (деструкция β-клеток, обычно приводящая к абсолютной инсулиновой недостаточности)
А. Аутоиммунный (иммуноопосредованный)
В. Идиопатический
2. Сахарный диабет тип 2 ( с преимущественной инсулино-резистентностью и относительной инсулиновой недостаточностью или
с преимущественным нарушением секреции инсулина с инсулинорезис-
тентностью или без нее
3. Другие специфические типы диабета
А. Генетические дефекты функции β-клеток
Б. Генетические дефекты действия инсулина
В. Болезни экзокринной части поджелудочной железы
Г. Эндокринопатии
Д. Диабет, индуцированный лекарствами или химич. в-вами
Е. Инфекции
Ж. Необычные формы иммуно-опосредованного диабета
З. Другие генетические синдромы, иногда сочетающиеся
с диабетом
4. Гестационный сахарный диабет
Генетические дефекты функции β-клеток
– MODY-1
– MODY-2
– MODY-3
– Очень редкие формы MODY
(MODY-4, MODY-5, MODY-6, MODY-7,
MODY-8, MODY-9)
– Транзиторный неонатальный диабет
– Перманентный неонатальный диабет
– Мутация митохондриальной ДНК
– Другие
MODY -Диабет у молодых со взрослым началом ( Maturiti onset diabetesof young). Характерны :
Семейный характер
Постепенное начало в молодом возрасте
Эффект от пероральных пре-тов
В основе — моногенный дефект.
MODY-1 – мутация гена ядерного фактора печеночной транскрипции ( ЯФПТ) TNF-4 α (20-я хромосома)
MODY- 2– мутация гена глюкокиназы (7-я хромосома)
MODY- 3 – мутация гена ЯФПТ TNF- 1 α (12-я хромосома)
MODY- 4– мутация гена инсулин-промотер фактора IPF-1 (13-я хромосома)
MODY- 5 – мутация гена ЯФПТ TNF- 1 β (17-я хромосома)
Генетические дефекты действия инсулина
– Инсулинорезистентность типа А
– Лепречаунизм
– Синдром Рабсона – Менденхолла
– Липоатрофический диабет
– Другие
Лепречаунизм и Синдром Рабсона – Менденхолла встречаются в педиатрической практике, сопровождается грубыми соматическими нарушениями
Липоатрофический диабет хар-ся отсутствием подкожного жира, тяж. СД и наруш.углев.обмена
Инсулинорезистентность типа А у женщин сочетается с вирилизацией и поликистозом яичников
Болезни экзокринной части поджелудочной железы
– Панкреатит
– Травма/ панкреатэктомия
– Опухоли
– Муковисцидоз
– Гемохроматоз
– Фиброкалькулезная панкреатопатия
– Другие
Эндокринопатии
– Акромегалия
– Синдром Кушинга
– Глюкагонома
– Феохромоцитома
– Гипертиреоз
– Соматостатинома
– Альдостерома
– Другие
Диабет, индуцированный лекарствами или химическими веществами
– Никотиновая кислота
– Глюкокортикоиды
– Тиреоидные гормоны
– α- адреномиметики
– β- адреномиметики
– β- адреноблокаторы
– Тиазиды – Диазоксид
– Дилантин
– Пентамидин
– Вакор
– α- интерферон
– Другие
– Врожденная краснуха
– Цитомегаловирус
– Другие
Необычные формы иммуно-опосредованного диабета
– Антитела к инсулину
– Антитела к рецепторам инсулина (инсулинорезистентность)
– «Stiff-man» –синдром (синдром «ригидного человека»). Образ.антитела к декарбоксилазе глутаминовой к-ты ЦНС и β -кл
– Аутоиммунный полигландулярный синдром I и II типа
– IPEX- синдром (мутация гена F OXP3 – разв. СД, аутоиммунная энтеропатия, анемия и патол. ЩЖ)
– Другие
Другие генетические синдромы, иногда сочетающиеся с диабетом
– Синдром Дауна
– Атаксия Фридрейха
– Хорея Гентингтона
– Синдром Клайнфельтера
– Синдром Лоренса-Муна-Бидля
– Миотоническая дистрофия
– Порфирия
– Синдром Прадера-Вилли
– Синдром Тернера
– Синдром Вольфрама
– Другие
Сахарный
диабет
1 типа
аутоиммунное заболевание генетической природы, при котором длительно текущие реакции клеточного и гуморального иммунитета приводят к деструкции
β -клеток и развитию абсолютной инсулиновой недостаточности
Идиопатический СД 1типа
Этиология непонятна
Апоптоз бета-клеток (10%)
Выраженный семейный характер, связь с HLA отсутствует
Преимущественно азиатского и африканского происхождения
Аутоиммунный СД 1типа
Результат нарушения клеточно-
опосредованного иммунитета
Pancreas лимфоидная
инфильтрация островков
деструкция β -кл и абс. Ins — нед-ть
Маркеры иммунной
деструкции β -клеток :
Аутоантитела к островковым клеткам ( ICAs)
Аутоантитела к инсулину (IAAs)
Аутоантитела к декарбокси-лазе глютаминовой к-ты (GAD65)
Ряд др.
Этиопатогенез СД 1 типа
Этиопатогенез СД 1 типа
В основе генетический дефект в
имунной системе :
функции и недостаточность Т-супрессоров (органоспецифические СД8 + лимфоциты)
Наличие агрессивных Т-хелперов (органоспецифические СД4-лимфоциты), сенсибилизированных к белку (64 кДа)
Инфильтрация островков (вместе с В-лимфоцитами и макрофагами) Т-хелперами
Выработка В-лимфоцитами аутоантител против 64 кДа
Деструкция β – клеток (Т-лимф, Т-кил, аутоантителаами)
Причины иммунной атаки :
Вирусы ( Коксаки, краснуха, мегаловирус и т.д.)
Коровий альбумин (протеин р69)
Интерферон к ИПФ роста 2, активирующий Т-хел у предрасположенных лиц
Апоптоз β -кл
Генетическая предрасположенность :
гены HLA, FAS, FASL и др.
Начальный
инсулит
Цитокины : ИЛ-1 β, ФНО, γ -инф,
Простагландины
ЦОГ-2
NO
Некроз
Инсулит высокой степени
Активация
апоптоза
Инсулит
средней
степени
и NO
Тх
Вирусы и др.
М
Тк
β -кл
Островок
Лангерганса
Разрушение и
гибель β -кл
Аутоиммунный
диабет
Стадии развития СД 1 типа
Ст. 1.
Генетическая
предрасполо-
женность
Восприимчивые
гены
Ст. 2.
Аутоиммунность
Гуморальные
аутоантитела
Масса
β -клеток
Ст. 3. Мета-
лический дефект
Потеря 1 фазы
секреции инсулина
Факторы
внешней
среды
Клиническое начало
Ст. 4 Ст. 5 Ст. 6
Нарушение клиникий полная
Метаболизма диабет гибель
Глюкозы НТГ β -клеток
Время
Сахарный диабет 2 типа
СД 2 типа – хроническое заболевание, проявляющееся нарушением углеводного обмена с развитием гипергликемии, вследствие преимущественной инсулинорезистентности и относительной инсулиновой недостаточности или преимущественным нарушением секреции инсулина с инсулинорезистентностью или без нее.
Этиология
Наследственная предрасположенность (конкордантность у однояйцевых близнецов до 100 %)
Нерациональное питание
-Гиподинамия
-Алиментарное ожирение
-Возраст
Патогенез СД 2 типа
Ведущие компоненты
патогенеза
сахарного диабета 2 типа
Инсулинорезистентность
Дисфункция островкового
аппарата β -клеток
Adapted from International Diabetes Center (IDC), Minneapolis, Minnesota.
Ожирение
НТГ *
СД
Неконтролируемая гипергликемия
50
100
150
200
250
300
350
50
100
150
200
250
глюкоза
мг / дл )
соотв
функции (%)
— 10
-5
0
5
10
15
20
25
30
Годы течения СД
ППГ
ГКН
и н сулинорезист е нтность
У ровень инсулина
функция — клеток
Развитие СД2
Дефицит инсулина
Понижение утилизации глюкозы
катаболизм протеинов гликогенолиз печени липогенез
и мышечной ткани в депо
аминоацидемия гипергликемия тошнота и рвота мобилизация
депонированного жира
глюконеогенез глюкозурия, липемия
осмодиурез
азот в моче потеря воды и электролитов кетогенез в печени
Клеточная дегидратация дегидратация глубокое метаболический ацидоз кетонемия
дыхание
лактацидемия
Потеря клетками калия гемоконцентрация кетонурия
тканевая гипоксия
Потери калия из тела периферическая тканевая гипоксия потери натрия
Недостаточность
циркуляции
Гипотензия
мозговой кровоток ренальный кровоток стимуляция коры
надпочечников
анурия
резистентность
к инсулину
Кома и смерть
Уровень глюкозы при случайном измерении
При наличии клинических проявлений СД для
диагноза достаточно повышенного уровня
глюкозы, соответствующего вероятному СД
Диагностические критери сахарного диабета и других нарушений гликеми (ВОЗ, 1999–2013)
Время определения
Концентрация глюкозы, ммоль/л*
Цельная капиллярная кровь
Венозная плазма
Н О Р М А
Натощак и
Через 2 часа после ПГТТ
< 5,6
< 6,1
< 7,8
< 7,8
САХАРНЫЙ ДИАБЕТ
Натощак
или Через 2 часа после ПГТТ
или Случайное определение
≥ 6,1
≥ 7,0
≥ 11,1
≥ 11,1
≥ 11,1
≥ 11,1
НАРУШЕННАЯ ТОЛЕРАНТНОСТЬ К ГЛЮКОЗЕ
Натощак (если определяется)
и Через 2 часа после ПГТТ
< 6,1
< 7,0
≥ 7,8 и < 11,1
≥ 7,8 и < 11,1
НАРУШЕННАЯ ГЛИКЕМИЯ НАТОЩАК
Натощак и
Через 2 часа после ПГТТ (если определяется)
≥ 5,6 и < 6,1
≥ 6,1 и < 7,0
< 7,8
< 7,8
Время определения
Концентрация глюкозы, ммоль/л*
Цельная капиллярная кровь
Венозная плазма
НОРМА У БЕРЕМЕННЫХ
Натощак
или Через 1 час после ПГТТ
или Через 2 часа после ПГТТ
< 5,1
< 10,0
< 8,5
ГЕСТАЦИОННЫЙ САХАРНЫЙ ДИАБЕТ
Натощак
или Через 1 час после ПГТТ
или Через 2 часа после ПГТТ
≥ 5,1 и < 7,0
≥ 10,0
≥ 8,5 и <11,1
Определение степени тяжести сахарного диабета
Сахарный диабет
легкое течение
Нет микро — и макрососудистых осложнений
Сахарный диабет средней степени тяжести
■ Диабетическая ретинопатия, непролиферативная стадия (ДР1)
■ Диабетическая нефропатия на стадии микроальбуминурии
■ Диабетическая полинейропатия
Сахарный диабет
тяжелое течение
■ Диабетическая ретинопатия, препролиферативная или пролиферативная стадия (ДР2-3)
■ Диабетическая нефропатия, стадия протеинурии или ХПН
■ Автономная полинейропатия
■ Макроангиопатии:
Постинфарктный кардиосклероз
Сердечная недостаточность
Состояние после инсульта или преходящего нарушения мозгового кровообращения
Окклюзионное поражение нижних конечностей
Жажда
Полифагия
Головная боль
Полиурия
Ухудшение зрения
Сухость кожи
Вялость, сонливость
Дискомфорт ЖКТ
Основные дифференциально-диагностические признаки сахарного диабета 1-го и 2-го типов
Признак
СД 1 типа
СД 2 типа
Возраст к началу заболевания
Чаще до 30 лет
Чаще после 40 лет
Распространеность
10-15%
85-90%
Дебют заболевания
Острый или подострый
постепенный
Сезонность заболевания
Имеется (осень, зима)
Отсутствует
Масса тела
Чаще снижена
Чаще повышена
Клиническая симптоматика
Выражена резко
Чаще сглажена
Риск кетоацидоза
Высокий
Низкий
Микроангиопатии
Появляются спустя годы после манифестации
Имеются часто при установке диагноза
Уровень С-пептида в крови
Снижен или не определяется
Нормальный или повышен
Инсулинорезистентность
Нет
Есть
Количество инсулиновых рецепторов
В норме
Снижено
Аутоантитела к антигенам b -кл
Определяются
Отсутствуют
Ассоциация с HLA -гаплотипами
Обычно имеется
Обычно отсутствует
Потребность в инсулине
Жизненная
Отсутствует, затем развивается
Сахарный диабет
Кафедра эндокринологии им. Баранова
Доктор медицинских

Сахарный диабет 2 типа – это хроническое эндокринное заболевание, которое развивается вследствие инсулинорезистентности и нарушения функций бета-клеток поджелудочной железы, характеризуется состоянием гипергликемии. Проявляется обильным мочеиспусканием (полиурией), усиленным чувством жажды (полидипсией), зудом кожных покровов и слизистых оболочек, повышенным аппетитом, приливами жара, мышечной слабостью. Диагноз устанавливается на основании результатов лабораторных исследований. Выполняется анализ крови на концентрацию глюкозы, уровень гликозилированного гемоглобина, глюкозотолерантный тест. В лечении используются гипогликемические препараты, низкоуглеводная диета, повышение физической активности.
Слово «диабет» переводится с греческого языка как «истекать, вытекать», фактически название заболевания означает «истечение сахара», «потеря сахара», что определяет ключевой симптом – усиленное выведение глюкозы с мочой. Сахарный диабет 2 типа, или инсулиннезависимый сахарный диабет, развивается на фоне повышения резистентности тканей к действию инсулина и последующего снижения функций клеток островков Лангерганса. В отличие от СД 1 типа, при котором недостаток инсулина первичен, при 2 типе заболевания дефицит гормона является результатом длительной инсулинорезистентности. Эпидемиологические данные весьма разнородны, зависят от этнических особенностей, социально-экономических условий жизни. В России предположительная распространенность – 7%, что составляет 85-90% всех форм диабета. Заболеваемость высока среди людей старше 40-45 лет.
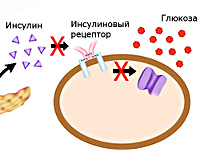
Причины СД 2 типа
Развитие заболевания провоцируется сочетанием наследственной предрасположенности и факторов, влияющих на организм на протяжении жизни. К зрелому возрасту неблагоприятные экзогенные воздействия снижают чувствительность клеток организма к инсулину, в результате чего они перестают получать достаточное количество глюкозы. Причинами СД II типа могут стать:
- Ожирение. Жировая ткань снижает способность клеток использовать инсулин. Избыточная масса тела является ключевым фактором риска развития болезни, ожирение определяется у 80-90% пациентов.
- Гиподинамия. Дефицит двигательной активности негативно сказывается на работе большинства органов и способствует замедлению обменных процессов в клетках. Гиподинамичный образ жизни сопровождается низким потреблением глюкозы мышцами и накоплением ее в крови.
- Неправильное питание. Основной причиной ожирения у лиц с диабетом является переедание – избыточная калорийность рациона. Другой негативный фактор – употребление большого количества рафинированного сахара, который быстро поступает в кровоток, провоцируя «скачки» секреции инсулина.
- Эндокринные болезни. Манифестация СД может быть спровоцирована эндокринными патологиями. Отмечаются случаи заболеваемости на фоне панкреатита, опухолей поджелудочной железы, гипофизарной недостаточности, гипо- или гиперфункции щитовидной железы или надпочечников.
- Инфекционные болезни. У людей с наследственной отягощенностью первичное проявление СД регистрируется как осложнение вирусного заболевания. Наиболее опасными считаются грипп, герпес и гепатит.
В основе сахарного диабета второго типа лежит нарушение метаболизма углеводов вследствие повышения резистентности клеток к инсулину (инсулинорезистентности). Снижается способность тканей принимать и утилизировать глюкозу, развивается состояние гипергликемии – повышенного уровня сахара плазмы, активизируются альтернативные способы получения энергии из свободных жирных кислот и аминокислот. Для компенсации гипергликемии организм усиленно выводит лишнюю глюкозу через почки. Ее количество в моче увеличивается, развивается глюкозурия. Высокая концентрация сахара в биологических жидкостях вызывает рост осмотического давления, что провоцирует полиурию – обильное учащенное мочеиспускание с потерей жидкости и солей, приводящее к обезвоживанию и водно-электролитному дисбалансу. Этими механизмами объясняется большинство симптомов СД – сильная жажда, сухость кожи, слабость, аритмии.
Гипергликемия изменяет процессы пептидного и липидного обмена. Остатки сахаров присоединяются к молекулам белков и жиров, нарушая их функции, возникает гиперпродукция глюкагона в поджелудочной железе, активируется расщепление жиров как источника энергии, усиливается реабсорбция глюкозы почками, нарушается трансмиттерная передача в нервной системе, воспаляются ткани кишечника. Таким образом, патогенетические механизмы СД провоцируют патологии сосудов (ангиопатии), нервной системы (нейропатии), пищеварительной системы, желез эндокринной секреции. Более поздний патогенетический механизм – инсулиновая недостаточность. Она формируется постепенно, в течение нескольких лет, вследствие истощения и естественной программированной гибели β-клеток. Со временем умеренный дефицит инсулина сменяется выраженным. Развивается вторичная инсулинозависимость, больным назначается инсулинотерапия.
В зависимости от выраженности нарушений углеводного обмена при сахарном диабете выделяют фазу компенсации (достигнуто состояние нормогликемии), фазу субкомпенсации (с периодическим повышением уровня глюкозы крови) и фазу декомпенсации (гипергликемия устойчива, с трудом поддается коррекции). С учетом степени тяжести различают три формы заболевания:
- Легкая. Компенсация достигается корректировкой питания либо диетой в сочетании с минимальной дозировкой гипогликемического препарата. Риск развития осложнений низкий.
- Средняя. Для компенсации метаболических нарушений необходим регулярный прием сахароснижающих средств. Высока вероятность начальных стадий сосудистых осложнений.
- Тяжелая. Больные нуждаются в постоянном использовании таблетированных гипогликемических лекарств и инсулина, иногда – только в инсулинотерапии. Формируются серьезные диабетические осложнения – ангиопатии мелких и крупных сосудов, нейропатии, энцефалопатии.
Симптомы СД 2 типа
Заболевание развивается медленно, на начальной стадии проявления едва заметны, это значительно осложняет диагностику. Первым симптомом становится усиление чувства жажды. Больные ощущают сухость во рту, выпивают до 3-5 литров в день. Соответственно увеличивается количество мочи и частота позывов к опорожнению мочевого пузыря. У детей возможно развитие энуреза, особенно в ночное время. Из-за частых мочеиспусканий и высокого содержания сахара в выделяемой моче раздражается кожа паховой области, возникает зуд, появляются покраснения. Постепенно зуд охватывает область живота, подмышечных впадин, сгибов локтей и коленей. Недостаточное поступление глюкозы к тканям способствует повышению аппетита, пациенты испытывают голод уже спустя 1-2 часа после приема пищи. Несмотря на увеличение калорийности рациона, вес остается прежним либо снижается, так как глюкоза не усваивается, а теряется с выделяемой мочой.
Дополнительные симптомы – быстрая утомляемость, постоянное чувство усталости, дневная сонливость, слабость. Кожа становится сухой, истончается, склонна к высыпаниям, грибковым поражениям. На теле легко появляются синяки. Раны и ссадины долго заживают, часто инфицируются. У девочек и женщин развивается кандидоз половых органов, у мальчиков и мужчин – инфекции мочевыводящих путей. Большинство пациентов сообщают об ощущении покалывания в пальцах рук, онемении ступней. После еды может возникать чувство тошноты и даже рвота. Артериальное давление повышенное, нередки головные боли и головокружения.
Декомпенсированное течение СД 2 типа сопровождается развитием острых и хронических осложнений. К острым относятся состояния, возникающие быстро, внезапно и сопровождающиеся риском летального исхода – гипергликемическая кома, молочнокислая кома и гипогликемическая кома. Хронические осложнения формируются постепенно, включают диабетические микро- и макроангиопатии, проявляющиеся ретинопатией, нефропатией, тромбозами, атеросклерозом сосудов. Выявляются диабетические полинейропатии, а именно полиневриты периферических нервов, парезы, параличи, автономные нарушения в работе внутренних органов. Наблюдаются диабетические артропатии – суставные боли, ограничения подвижности, уменьшение объема синовиальной жидкости, а также диабетические энцефалопатии – расстройства психической сферы, проявляющиеся депрессией, эмоциональной неустойчивостью.
Сложность выявления инсулиннезависимого сахарного диабета объясняется отсутствием выраженной симптоматики на начальных стадиях заболевания. В связи с этим людям из группы риска и всем лицам после 40 лет рекомендуются скрининговые исследования плазмы на уровень сахара. Лабораторная диагностика является наиболее информативной, позволяет обнаружить не только раннюю стадию диабета, но и состояние предиабета – снижение толерантности к глюкозе, проявляющееся длительной гипергликемией после углеводной нагрузки. При признаках СД обследование проводит врач-эндокринолог. Диагностика начинается с выяснения жалоб и сбора анамнеза, специалист уточняет наличие факторов риска (ожирение, гиподинамия, наследственная отягощенность), выявляет базовые симптомы – полиурию, полидипсию, усиление аппетита. Диагноз подтверждается после получения результатов лабораторной диагностики. К специфическим тестам относятся:
- Глюкоза натощак. Критерием заболевания является уровень глюкозы выше 7 ммоль/л (для венозной крови). Забор материала производится после 8-12 часов голода.
- Глюкозотолерантный тест. Для диагностики СД на ранней стадии исследуется концентрация глюкозы через пару часов после употребления углеводистой пищи. Показатель выше 11,1 ммоль/л выявляет диабет, в диапазоне 7,8-11,0 ммоль/л определяется предиабет.
- Гликированный гемоглобин. Анализ позволяет оценить среднее значение концентрации глюкозы за последние три месяца. На диабет указывает значение 6,5% и более (венозная кровь). При результате 6,0-6,4% диагностируется предиабет.
Дифференциальная диагностика включает различение инсулиннезависимого СД с другими формами болезни, в частности – с сахарным диабетом первого типа. Клиническими отличиями являются медленное нарастание симптомов, более поздний срок начала болезни (хотя в последние годы заболевание диагностируется и у молодых людей 20-25 лет). Лабораторные дифференциальные признаки – повышенный или нормальный уровень инсулина и С-пептида, отсутствие антител к бета-клеткам поджелудочной железы.
Лечение СД 2 типа
В практической эндокринологии распространен системный подход к терапии. На ранних стадиях болезни основное внимание уделяется изменению образа жизни пациентов и консультациям, на которых специалист рассказывает о диабете, способах контроля сахара. При стойкой гипергликемии решается вопрос о применении медикаментозной коррекции. Полный комплекс лечебных мероприятий включает:
- Диету. Основной принцип питания – сокращение количества пищи с большим содержанием жиров и углеводов. Особенно «опасными» являются продукты с рафинированным сахаром – кондитерские изделия, конфеты, шоколад, сладкие газированные напитки. Рацион больных состоит из овощей, молочных продуктов, мяса, яиц, умеренного количества злаков. Необходим дробный режим питания, небольшие объемы порций, отказ от алкоголя и специй.
- Регулярные физические нагрузки. Пациентам без тяжелых диабетических осложнений показаны спортивные занятия, усиливающие процессы окисления (аэробные нагрузки). Их периодичность, продолжительность и интенсивность определяются индивидуально. Большинству больных разрешена спортивная ходьба, плавание и пешие прогулки. Среднее время одного занятия – 30-60 минут, частота 3-6 раз в неделю.
- Медикаментозную терапию. Используются лекарственные средства нескольких групп. Распространено применение бигуанидов и тиазолидиндионов – препаратов, которые снижают инсулиновую резистентность клеток, абсорбцию глюкозы в ЖКТ и ее производство в печени. При их недостаточной эффективности назначаются лекарства, усиливающие активность инсулина: ингибиторы ДПП-4, производные сульфонилмочевины, меглитиниды.
Своевременная диагностика и ответственное отношение пациентов к лечению СД позволяют достичь состояния устойчивой компенсации, при котором долгое время сохраняется нормогликемия, а качество жизни больных остается высоким. Для профилактики заболевания необходимо придерживаться сбалансированного рациона питания с высоким содержанием клетчатки, ограничением сладких и жирных продуктов, дробным режимом приемов пищи. Важно избегать гиподинамии, ежедневно обеспечивать организму физическую нагрузку в виде ходьбы, 2-3 раза в течение недели заниматься спортом. Регулярный контроль глюкозы необходим лицам из групп риска (лишний вес, зрелый и пожилой возраст, случаи СД среди родственников).
