Описание лекарственной формы
Прозрачный, бесцветный раствор.
Описание препарата Левемир® ФлексПен® (раствор для подкожного введения, 100 ЕД/мл) основано на официальной инструкции, утверждено компанией-производителем в 2018 году
Эта статья посвящена расчётам инсулинов при сахарном диабете 1 типа. Мне становится очень грустно, когда я вижу пациентов с немаленьким стажем сахарного диабета, которые не могут правильно рассчитать себе инсулин и не знают элементарных правил поведения при сахарном диабете 1 типа.Врачам, к сожалению, зачастую некогда подробно объяснять пациентам поведение при СД 1, большую часть времени занимает выписка рецептов или выведение из кетоацидоза в стационаре, куда, кстати, часто человек попадает из-за собственной неграмотности. А Школа сахарного диабета есть не при каждой поликлинике. Литературы по поводу СД1 написано много, толковой и понятной – мало. На сегодняшний день, я считаю наиболее удачной «настольной книгой» для диабетика 1 типа – Рагнар Ханас «Диабет 1 типа у детей, подростков и молодых людей». Можно сказать, что пациент, изучивший ее –умеет «управлять» своей болезнью. Итак, начнём – понятия, которые должен знать КАЖДЫЙ диабетик (** эти расчёты не касаются «медового месяца» СД1, где инсулин подбирается по уровню текущей гликемии). СДИ (суточная доза инсулина) –суммарная доза всех инсулинов в сутки (продлённого и короткого). Если дозы меняются каждый день, то считается среднее значение СДИ за 5 дней. Фактор чувствительности к инсулину (ФЧИ). 1 единица ультракороткого инсулина на сколько ммоль/л снизит сахар крови (СК). Для ультракоротких инсулинов (апидра, новорапид, хумалог) =100 : СДИ (суточная доза инсулина) = Х моль/л. Для короткого инсулина (хумулин регуляр, актрапид) = 83: СДИ = Х ммоль/л . То есть, на полученные Х (ммоль/л) и снизит 1 единица инсулина сахар крови. Это особенно важно детям, где изначально дозы инсулина маленькие!!! Доза базального инсулина. Она при СД1 должна быть фиксирована! Рассчитывается на кг веса и не больше!, а не по уровню тощакового сахара!
0.2 кг * Х кг веса = доза Лантуса (или Левемира) в сутки, вводимого вечером в 23.00.
Не надо создавать передозировку продлённого инсулина!
Углеводный коэффициент (УК). Сколько надо инсулина, чтобы усвоить 1 ХЕ еды!!! Считается по формуле: 12: (500 : СДИ) =Х (углеводный коэффициент)
Утром обычно потребность в коротком инсулине выше всего — 1: 2 , днём -1: 1.5, вечером — 1:1. Естественно, учитывается количество съеденных ХЕ и состояние сахар крови перед едой.
ХЕ (хлебная единица)!!!!!! Надо бы было поставить этот показатель самым первым. Считается только для углеводов! 1 ХЕ = 12 гр. углеводов, все продукты можно измерить в этом показателе! Таблицы с ХЕ людям с СД1 надо знать наизусть, как таблицу умножения!!!!!!. Тогда не придётся ограничивать себя в еде, вы сможете правильно ввести короткий инсулин на пищевую нагрузку.
Овощи тоже считаются, всеобщее заблуждение, что овощи можно не переводить в ХЕ!!!Потребность ХЕ в сутки: 1-3 года – 10-11 ХЕсутки, 4-11 лет – 16-17 ХЕ, 12-18 лет и взрослые – 19-21 ХЕ (макс 25 ХЕ).
ЦГ – целевая гликемия. Это индивидуальный показатель для каждого, то есть идеальные показатели сахара крови натощак и еду.
Обычно, натощак 5.0-7.0 ммоль/л – через 2 часа после еды – 5.0-7.8 ммоль/л.
АГ – актуальная гликемия. Это то, что СЕЙЧАС показал ваш глюкометр. Позже нам эти данные понадобятся.
СК – сахар крови. СК надо измерять натощак, после сна, перед чисткой зубов, перед основными приёмами пищи, перед сном, при ощущениях гипогликемии и гипергликемии.
СК утром 5.0-6.5 ммоль/л – значит дозы продленного и короткого инсулинов были вечером введены правильно, коррекция не нужна.
Если СК менее 5.0 ммоль/л более 3-5 дней подряд – это риск гипогликемии, надо снизить базу (Лантус или Левемир) накануне.
Если натощак более 7.0 ммоль/л – (исключить «феномен утренней зари» или гипогликемию ночью). Для этого измерить 3 суток подряд сахар крови в 1:00 — 3:00 — 5:00 ночи! И посоветоваться с доктором.
СК выше перед обедом – надо увеличить дозу короткого инсулина утром, СК выше перед ужином – увеличить дозу короткого инсулина перед обедом, выше перед сном – увеличить дозу короткого инсулина перед ужином.
АИ – активный инсулин. То есть сколько часов после введения короткий инсулин ещё работает. Например, ультракороткие инсулины (Новорапид) — был введён 8:00 — 10 ед., каждый час – это -20% активности. (9:00 – 8 ед., 10:00 – 6 ед., 11:00 – 4 ед., 12:00 – 2 ед).
Эти инсулины работают ещё 5 часов, это надо учитывать, считая инсулин на следующую еду!
Коррекция инсулина на ЕДУ. Формула такова:
(УК*ХЕ) +(АГ-ЦГ) : ФЧИ –АИ = Х единиц короткого инсулина на данную ЕДУ.
Коррекция высокого сахара.
(АГ-ЦГ): ФЧИ = Х единиц короткого инсулина для нормализации СК. В предыдущей формуле на еду – это всё учитывается!
Время экспозиции инулина. Время от начала введения инсулина до приёма пищи.
Правило: чем выше сахар крови – тем больше время экспозиции .
СК менее 5.0 ммоль/л – инсулин водится с едой, ниже 4.0 ммоль/л
(3.8 ммоль/л) – купирование гипогликемии, инсулин не вводить.
НЕ ленитесь рассчитать эти индексы для себя, в будущем будет проще!Всё будете делать уже автоматически. Каждый человек индивидуален. Эти расчеты – индивидуальный подход.
Во второй части мы продолжим считать ХЕ и инсулин на ЕДУ, физическую нагрузку разного типа, ОРВИ и т.д.

Я уже ранее писала про диагностику ГСД (гестационного сахарного диабета)=диабета беременных, но за тот период информация обновилась и не в положительную сторону. Исследования показывают, что частота ГСД будет только расти, так как в популяции накапливаются мутации предрасположенности к нарушению обмена глюкозы.
Распространенность гипергликемии ( повышения сахара крови) в мире у беременных достигала частоты — 1 на 7 человек, это много! (это 36,2%).
Из этих 36,2% — есть различия в причинах повышения сахара крови :
— 86,4%- типичный гестационный сахарный диабет (ГСД)
— 6,2% — дебют в беременность СД1 или Сд2
— 7,4% — дебют других форм диабета( часто моногоненных, связанных с мутацией в 1 гене , как диабет MODY, он бывает не менее 14 типов- мутаций).
В послеродовом периоде — что же происходит с этими видами нарушения обмена глюкозы:
— 44,4% — выздоровление
— 21%- исход в СД того или иного типа, требуется додиагностика
— 37,9%- исход в нарушение толерантности к глюкозе(преддиабет) или нарушение гликемии натощак.
ГСД при беременности осложняется:
повышением риска макросомии плода(крупный плод) и утяжелением родов , преэклапсией,
послеродовой гипогликемией ( падением сахара крови) у плода и неврологическими осложнениями,
при рождении недоношенного плода от матери с ГСД -риск сахарного диабета у него в старшем возрастном периоде
фетопатией( старением плаценты)
Всех беременных с диабетом можно разделить на 2 категории : беременные с нормальным весом и повышенным весом или ожирением.
Это оказалось принципиально важно.Так как беременные с нормальным весом чаще имеют мутации гена GSK — гена глюкокиназы моногенного типа сахарного диабета MODY 2 ( это не диабет 2 типа и не диабет 1 типа, это такой подтип Сд- отдельная форма ). GCK мутация — это 32% от всех случаев MODY-диабета(самый часто встречающийся при беременности ).
Так же часто встречаются мутации генов HNF1A — 52%(Сд- MODY 3) и гена HNF4A — 10%( Сд- MODY1).Они менее склонны проявлять себя в дебюте при беременности.
Что отличает этих женщин до генетической диагностики(клинически), еще до беременности:
— нарушение гликемии(периодическое) натощак до беременности выше 5, 5 ммоль/л !!!( до 8,0 ммоль/л)
— ИМТ ( соотношение роста и веса) менее 25 кг/м2
— глюкоза крови по ОГТТ ( тест с 75 гр глюкозы) через 2 часа на пробе — сахар крови не более 4,6 ммоль/л !!(норма)
инсулинотерапия хотя бы в 1 беременность ( если их было много)
— СД2, Сд1 у родственников 1 линии родства ( мать , отец, братья , сестры)
У таких пациенток мутация в гене GSK встречается в 80% случаев.
Было большой помощью врачу , если бы мутации определялись при беременности.
мать GSK+ , плод GSK-
мать GSK+ , плод GSK+
мать GSK- , плод GSK-
Зачем это надо ? Это позволит решить какую тактику ведения женщины выбрать и грозят ли ей осложнения на фоне повышение глюкозы крови.
Примеры ( из исследований)
плод будет активно отвечать на гипергликемию матери (при плохом лечении) выработкой больших доз инсулина своей ПЖ, что приведет к осложнениям — макросомия плода и тд.Требуется строгое соблюдение диеты беременной и инсулинотерапия по показаниям!
плод «воспринимает» гипергликемию матери как норму и нет избыточной выработки инсулина его ПЖ , и при лечении данной беременной строгими низкоуглеводными диетами — это приведет к внутриутробной задержке развития плода !!!!!
плод будет активно отвечать на гипергликемию матери (при плохом лечении) выработкой больших доз инсулина своей ПЖ, что приведет к осложнениям — макросомия плода и тд .Требуется строгое соблюдение диеты беременной и инсулинотерапия по показаниям!
Пациентки с выявленным СД1, Сд2, MODY 1 и 3 еще до беременности — должны пройти подготовку к беременности инсулинотерапией !!! И сохранить ее на все время беременности !!!! Сахароснижающие препараты в беременность на территории России — запрещены! Мы не в США!
В прогнозе , к сожалению у половины детей от родителей с MODY 1 и 3 разовьется сахарный диабет ( население стремительно «стареет»;) в возрасте до 25 лет, у их братьев и сестер ( с MODY 1 и 3 ) диабет разоврется в возрасте до 55 лет у 96%. Не путаем — это не Сд2 и не Сд1, это монотонные формы диабета( они встречают гораздо реже Сд2!!!!!!!)
Факторы уменьшающие риск развития ГСД( диабета при
- Не курить !
- Показана физ нагрузка по 150 минут в неделю средней интенсивности
- Здоровое питание — нет легким углеводам !
- Принимать Омега-3 курсами — нормализует чувствительность рецепторов инсулина.
- Принимать курсами мио-инозитол( особенно при избытке веса) — нормализует чувствительность рецепторов инсулина.
- Нормализация СНА !!! При укорочении времени сна на 1 час — увеличивает уровень гликемии на 0,3-0,5 ммоль/л !!
И еще раз об инсулинотерапии при беременности, показана:
- невозможность держать целевые уровни гликемии в течение 1-2 мед диеты ( натощак 5,1-5,3 ммоль/л, через 1 час после еды- 7,0-7,5ммоль/л)
- признаки диабетической фетопатии по данным УЗИ
- впервые выявленное или нарастающие многоводие , при исключении других причин
- дебют сахарного диабета с цифр более 6.7 ммоль/л натощак , в том числе при наличии антител к ПЖ ( к островковым клеткам поджелудочной железы (ICA), к тирозинфосфатазе (anti-IA-2), к глутаматдекарбоксилазе (anti-GAD),к инсулину (IAA)
При беременности используют инсулины
продленного действия — Протафан, Хумулин НПХ, Инсуман базал , Левемир,
короткие инсулины — Хумалог , Новорапид, Инсуман рапид, Хумулин регуляр, Актрапид.
Я предпочитаю при ГСД работать с продленными инсулинами.
А вот при терапии Сд2 и Сд1 — всегда идет комбинация продленных и коротких инсулинов. О терапии и диете еще напишу отдельно.
Взаимодействие
Имеется ряд ЛС, которые влияют на метаболизм глюкозы.
Потребность в инсулине могут уменьшать пероральные гипогликемические препараты, агонисты рецепторов глюкагоноподобного пептида-1 (ГПП-1), ингибиторы , неселективные бета-адреноблокаторы, ингибиторы , салицилаты, анаболические стероиды и сульфонамиды.
Потребность в инсулине могут увеличивать пероральные гормональные контрацептивные средства, тиазидные диуретики, , тиреоидные гормоны, симпатомиметики, соматропин и даназол.
Бета-адреноблокаторы могут маскировать симптомы гипогликемии.
Октреотид/ланреотид могут как повышать, так и снижать потребность организма в инсулине.
Этанол (алкоголь) может как усиливать, так и уменьшать гипогликемический эффект инсулина.
Несовместимость. Некоторые ЛС, например содержащие тиоловую или сульфитную группы, при добавлении к препарату Левемир® ФлексПен® могут вызывать разрушение инсулина детемир. Левемир® ФлексПен® не следует добавлять в инфузионные растворы. Этот препарат нельзя смешивать с другими ЛС.
Показания
Сахарный диабет у взрослых, подростков и детей старше 1 года.
Особые указания
Левемир® ФлексПен® является растворимым базальным аналогом инсулина, обладающим пролонгированным действием (до 24 ч).
В отличие от других препаратов инсулина, базис-болюсная терапия препаратом Левемир® ФлексПен® не приводит к увеличению массы тела.
Лечение лекарственным препаратом Левемир® ФлексПен® обеспечивает меньшее увеличение массы тела по сравнению с применением инсулина-изофан и инсулина гларгин.
Меньший, по сравнению с инсулином-изофан, риск ночной гипогликемии позволяет более интенсивно проводить титрацию дозы с целью достижения целевого показателя глюкозы крови в базис-болюсной терапии.
По сравнению с другими инсулинами, в частности инсулином-изофан, меньший риск наступления эпизодов легкой ночной гипогликемии позволяет более интенсивно проводить подбор дозы с целью достижения целевого показателя глюкозы крови при проведении лечения препаратом Левемир® ФлексПен® в комбинации с пероральными гипогликемическими препаратами.
Левемир® ФлексПен® обеспечивает лучший гликемический контроль (на основании измерения концентрации глюкозы плазмы натощак) по сравнению с применением инсулина-изофан.
Перед длительной поездкой, связанной со сменой часовых поясов, пациент должен проконсультироваться со своим лечащим врачом, поскольку смена часового пояса означает, что пациент должен принимать пищу и вводить инсулин в другое время.
Гипергликемия. Недостаточная доза препарата или прекращение лечения, особенно при сахарном диабете типа 1, может приводить к развитию гипергликемии или диабетического кетоацидоза. Как правило, первые симптомы гипергликемии появляются постепенно, в течение нескольких часов или дней. К этим симптомам относятся жажда, учащенное мочеотделение, тошнота, рвота, сонливость, покраснение и сухость кожи, сухость во рту, потеря аппетита, запах ацетона в выдыхаемом воздухе. При сахарном диабете типа 1 без соответствующего лечения гипергликемия приводит к развитию диабетического кетоацидоза и может привести к смерти.
Гипогликемия. При пропуске приема пищи или незапланированной интенсивной физической нагрузке у пациента может развиться гипогликемия. У детей следует тщательно подбирать дозу инсулина (особенно при базально-болюсном режиме) с учетом потребления пищи и физической активности для минимизации риска развития гипогликемии.
Гипогликемия может развиться, если введена слишком высокая по отношению к потребности пациента доза инсулина (см. «Побочные действия» и «Передозировка»).
После компенсации углеводного обмена (например, при интенсифицированной инсулинотерапии) у пациентов могут измениться типичные для них симптомы-предвестники гипогликемии, о чем пациенты должны быть проинформированы. Обычные симптомы-предвестники могут исчезать при длительном течении сахарного диабета.
Сопутствующие заболевания, особенно инфекционные и сопровождающиеся лихорадкой, обычно повышают потребность организма в инсулине. Коррекция дозы препарата может также потребоваться при наличии у пациента сопутствующих заболеваний почек, печени или нарушений функции надпочечников, гипофиза или щитовидной железы.
Перевод больного с других препаратов инсулина. Перевод больного на новый тип или препарат инсулина другого производителя должен происходить под строгим врачебным контролем. При изменении концентрации, производителя, типа, вида (человеческий, аналог человеческого инсулина) и/или метода его производства может потребоваться коррекция дозы. Пациенты, переходящие на лечение препаратом Левемир® ФлексПен® с другого типа инсулина, могут нуждаться в изменении дозы по сравнению с дозами ранее применявшихся препаратов инсулина. Коррекция дозы может быть осуществлена при введении первой дозы или в течение первых нескольких недель или месяцев лечения.
Реакции в месте введения. Как и при лечении другими препаратами инсулина, могут развиваться реакции в месте введения, что проявляется болью, покраснением, крапивницей, воспалением, гематомами, припухлостью и зудом. Регулярная смена места инъекции в одной и той же анатомической области может уменьшить симптомы либо предотвратить развитие реакции. Реакции обычно исчезают в течение от нескольких дней до нескольких недель. В редких случаях реакции в месте введения требуют прекращения лечения.
Одновременное применение препаратов группы тиазолидиндиона и препаратов инсулина. Сообщалось о случаях развития при лечении пациентов тиазолидиндионами в комбинации с препаратами инсулина, особенно при наличии у таких пациентов факторов риска развития . Следует учитывать данный факт при назначении пациентам комбинированной терапии тиазолидиндионами и препаратами инсулина. При назначении такой комбинированной терапии необходимо проводить медицинские обследования пациентов на предмет выявления у них признаков и симптомов , увеличения массы тела и наличия отеков. В случае ухудшения у пациентов симптоматики сердечной недостаточности лечение тиазолидиндионами необходимо прекратить.
Предотвращение случайного перепутывания препаратов инсулина. Следует проинструктировать пациента о необходимости перед каждой инъекцией проверять маркировку на этикетке во избежание случайного перепутывания препарата Левемир® и другого инсулина.
Влияние на способность к управлению транспортными средствами и работе с механизмами. При гипогликемии способность пациентов к концентрации внимания и скорость реакции может нарушаться. Это может представлять опасность в тех ситуациях, когда эти способности особенно необходимы (например, при управлении транспортными средствами или работе с механизмами).
Пациентам необходимо рекомендовать предпринимать меры для предупреждения развития гипогликемии при управлении транспортными средствами или работе с механизмами. Это особенно важно для пациентов с отсутствием или снижением выраженности симптомов-предвестников гипогликемии или с частыми эпизодами гипогликемии. В этих случаях следует рассмотреть целесообразность управления транспортным средством или выполнения подобных работ.
Указания по применению препарата. Предварительно заполненная шприц-ручка Левемир® ФлексПен® предназначена для использования с одноразовыми иглами НовоФайн® или НовоТвист® длиной до 8 мм.
Левемир® ФлексПен® позволяет вводить дозы от 1 до 60 ЕД с шагом в 1 ЕД.
Шприц-ручка ФлексПен® имеет цветовой код, к ней прилагается подробная инструкция по применению.
Препарат Левемир® ФлексПен® предназначен только для индивидуального использования. Не допускается повторное заполнение картриджа шприц-ручки.
Нельзя применять препарат Левемир® ФлексПен®, если раствор перестал быть прозрачным и бесцветным.
Нельзя применять препарат Левемир® ФлексПен®, если он был заморожен.
Пациенту следует рекомендовать выбрасывать иглу после каждой инъекции.
Форма выпуска
Раствор для подкожного введения, 100 ЕД/мл.
По 3 мл препарата в картриджах из стекла I гидролитического класса, укупоренные колпачками с пробками из бромбутиловой резины/полиизопрена с одной стороны и поршнями из бромбутиловой резины с другой стороны. Картридж запаян в пластиковую мультидозовую одноразовую шприц-ручку для многократных инъекций. По 5 пластиковых мультидозовых одноразовых шприц-ручек для многократных инъекций помещают в картонную пачку.
Условия отпуска из аптек
Владелец регистрационного удостоверения: Ново Нордиск А/С, Ново Алле DK-2880 Багсваерд, Дания.
Произведено: ООО «Ново Нордиск» 248009, Россия, Калужская обл., г. Калуга, 2-й Автомобильный пр., 1.
Претензии потребителей направлять по адресу: ООО «Ново Нордиск». 121614, Москва, ул. Крылатская, 15, оф. 41.
Тел.: (495) 956-11-32; факс: (495) 956-50-13.
Левемир® ФлексПен®, НовоФайн® и НовоТвист® — зарегистрированные торговые марки, принадлежащие компании Ново Нордиск A/С, Дания.
Противопоказания
повышенная индивидуальная чувствительность к инсулину детемир или любому из вспомогательных компонентов препарата;
детский возраст до 1 года (клинические исследования у данной группы пациентов не проводились).
Срок годности
30 мес.
Не применять по истечении срока годности, указанного на упаковке.
Представленная информация о ценах на препараты не является предложением о продаже или покупке товара.
Информация предназначена исключительно для сравнения цен в стационарных аптеках, осуществляющих деятельность в
соответствии со статьей 55 Федерального закона «Об обращении лекарственных средств» от 12.04.2010 № 61-ФЗ.
Способ применения и дозы
В комбинации с пероральными гипогликемическими препаратами или в добавление к агонистам рецепторов ГПП-1 у взрослых пациентов рекомендуется применять Левемир® ФлексПен® один раз в сутки, начиная с дозы 0,1–0,2 ЕД/кг или 10 ЕД.
Препарат Левемир® ФлексПен® можно вводить в любое время в течение суток, но ежедневно в одно и то же время. Доза препарата Левемир® ФлексПен® должна подбираться индивидуально в каждом конкретном случае, на основании потребностей пациента.
При добавлении агониста рецепторов ГПП-1 к препарату Левемир® рекомендовано снижать дозу препарата Левемир® на 20%, чтобы минимизировать риск гипогликемии. Впоследствии дозу следует подбирать индивидуально.
Для индивидуальной коррекции дозы у взрослых пациентов с сахарным диабетом типа 2 рекомендуется использовать следующие рекомендации по титрации (см. табл. 1).
Если препарат Левемир® ФлексПен® используется как часть базис-болюсного режима, его следует назначать 1 или 2 раза в день, исходя из потребности пациента. Доза препарата Левемир® ФлексПен® должна подбираться индивидуально.
Пациенты, которым требуется применение препарата дважды в день для оптимального гликемического контроля, могут вводить вечернюю дозу либо во время ужина, либо перед сном. Коррекция дозы может быть необходима при усилении физической активности пациента, изменении его обычной диеты или сопутствующем заболевании.
Перевод с других препаратов инсулина. Перевод с препаратов инсулина средней продолжительности или длительного действия на препарат Левемир® ФлексПен® может потребовать коррекцию дозы и времени введения (см. «Особые указания»).
Как и при применении других препаратов инсулина, рекомендуется тщательный контроль концентрации глюкозы в крови во время перевода и в первые недели назначения нового препарата.
Возможно потребуется коррекция сопутствующей гипогликемической терапии (доза и время введения короткодействующих препаратов инсулина или доза пероральных гипогликемических препаратов).
Способ применения. Левемир® ФлексПен® предназначен только для п/к введения. Левемир® ФлексПен® нельзя вводить в/в, т.к. это может привести к тяжелой гипогликемии. Также следует избегать в/м введения препарата. Левемир® ФлексПен® нельзя использовать в инсулиновых насосах.
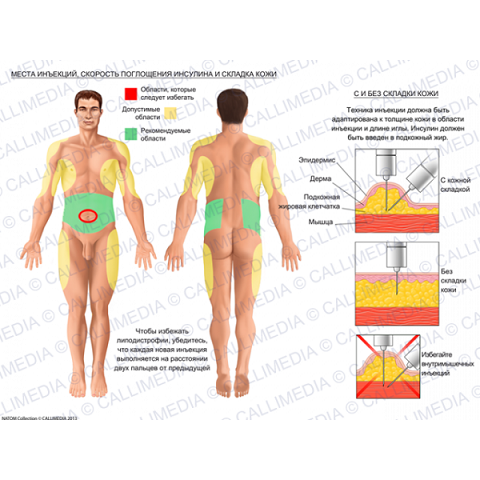
Левемир® ФлексПен® вводится п/к в область передней брюшной стенки, в область бедра, ягодицы, плеча, дельтовидную или ягодичную область. Следует постоянно менять места инъекций в пределах одной и той же анатомической области, чтобы уменьшить риск развития липодистрофии. Как и при применении других препаратов инсулина, длительность действия зависит от дозы, места введения, интенсивности кровотока, температуры и уровня физической активности.
Особые группы пациентов
Как и при применении других препаратов инсулина, у пожилых пациентов и пациентов с почечной или печеночной недостаточностью следует более тщательно контролировать концентрацию глюкозы в крови и корректировать дозу инсулина детемир индивидуально.
Дети и подростки. Препарат Левемир® можно применять для лечения подростков и детей старше 1 года (см. «Фармакодинамика», «Фармакокинетика»). При переходе с базального инсулина на препарат Левемир® следует в каждом отдельном случае рассмотреть необходимость снижения дозы базального и болюсного инсулина для минимизации риска развития гипогликемии (см. «Особые указания»).
Безопасность и эффективность препарата Левемир® у детей младше 1 года не изучалась. Данных нет.
Фармакологическое действие
—
гипогликемическое.
Применение при беременности и кормлении грудью
При применении препарата Левемир® ФлексПен® во время беременности необходимо учитывать, насколько преимущества его применения перевешивают возможный риск.
Одно из рандомизированных контролируемых клинических исследований с участием беременных женщин с сахарным диабетом типа 1, в ходе которого изучались эффективность и безопасность комбинированной терапии препаратом Левемир® ФлексПен® с инсулином аспарт (152 беременных) по сравнению с терапией инсулином-изофан в сочетании с инсулином аспарт (158 беременных), не выявило различия в общем профиле безопасности во время беременности, в исходах беременности или влиянии на здоровье плода и новорожденного (см. «Фармакодинамика», «Фармакокинетика»).
Дополнительные данные по эффективности и безопасности лечения препаратом Левемир® ФлексПен®, полученные приблизительно у 300 беременных женщин в период постмаркетингового применения, свидетельствуют об отсутствии нежелательных побочных эффектов инсулина детемир, приводящих к возникновению врожденных пороков развития и мальформативной или фето-/неонатальной токсичности.
Исследования репродуктивной функции у животных не выявили токсического действия препарата на репродуктивную систему (см. «Фармакодинамика», «Фармакокинетика»).
В целом необходимо тщательное наблюдение беременных женщин с сахарным диабетом в течение всего срока беременности, а также при планировании беременности. Потребность в инсулине в I триместре беременности обычно уменьшается, затем во II и III триместрах возрастает. Вскоре после родов потребность в инсулине быстро возвращается к уровню, который был до беременности.
Неизвестно, проникает ли инсулин детемир в грудное молоко человека. Предполагается, что инсулин детемир не влияет на метаболические реакции в организме новорожденных/младенцев в период грудного вскармливания, поскольку он относится к группе пептидов, которые легко расщепляются в пищеварительном тракте на аминокислоты и усваиваются организмом.
У женщин в период грудного вскармливания может потребоваться коррекция дозы инсулина.
Условия хранения
При температуре 2–8 °C (в холодильнике).
Но не рядом с морозильной камерой. Не замораживать. Используемую или переносимую в качестве запасной шприц-ручку с препаратом не хранить в холодильнике. Хранить при температуре не выше 30 °C. Использовать в течение 4 нед. Для защиты от света хранить шприц-ручку с надетым колпачком. Препарат следует предохранять от воздействия избыточного тепла и света.
Хранить в недоступном для детей месте.
Инструкция для пациента
Не использовать Левемир® ФлексПен®
— в случае наличия аллергии (гиперчувствительность) к инсулину детемир или любому из компонентов препарата;
— если у пациента начинается гипогликемия (низкий уровень сахара в крови);
— в инсулиновых насосах;
— если шприц-ручку ФлексПен® роняли, она повреждена или раздавлена;
— если были нарушены условия хранения препарата или он был заморожен;
— если инсулин перестал быть прозрачным и бесцветным.
Перед использованием Левемир® ФлексПен® необходимо
— проверить этикетку, чтобы убедиться, что пациент использует нужный тип инсулина;
— всегда использовать новую иглу для каждой инъекции, чтобы предотвратить заражение;
— учитывать, что Левемир® ФлексПен® и иглы предназначены только для индивидуального использования.
Левемир® ФлексПен® предназначен только для п/к введения. Никогда не вводить его в/в или в/м. Каждый раз менять место инъекции в пределах анатомической области. Это уменьшает риск образования уплотнений и изъязвлений в месте введения. Лучше всего вводить препарат в переднюю поверхность бедра, ягодицы, переднюю брюшную стенку, плечо. Регулярно измерять уровень глюкозы в крови.
Необходимо внимательно прочитать эту инструкцию перед использованием Левемир® ФлексПен®. Если пациент не будет соблюдать указания инструкции, он может ввести недостаточную или слишком большую дозу инсулина, что может привести к слишком высокой или слишком низкой концентрации глюкозы крови.
ФлексПен® — это предварительно заполненная инсулиновая шприц-ручка с дозатором. Вводимая доза инсулина, в пределах от 1 до 60 ЕД, может изменяться с шагом в 1 ЕД. ФлексПен® разработан для использования с иглами НовоФайн® и НовоТвист® длиной до 8 мм. В качестве меры предосторожности всегда необходимо носить с собой запасную систему для введения инсулина на случай утери или повреждения используемой шприц-ручки Левемир® ФлексПен®.
Хранение и уход
Шприц-ручка ФлексПен® требует осторожного обращения. В случае падения или сильного механического воздействия возможно повреждение шприц-ручки и вытекание инсулина. Это может стать причиной неправильной дозировки, что может привести к слишком высокой или слишком низкой концентрации глюкозы.
Поверхность шприц-ручки ФлексПен® можно очищать ватным тампоном, смоченным в спирте. Не погружать шприц-ручку в жидкость, не мыть и не смазывать ее, т.к. это может повредить механизм. Не допускается повторное заполнение шприц-ручки ФлексПен®.
Подготовка Левемир® ФлексПен®
Приступая к работе, необходимо проверить этикетку, чтобы убедиться, что Левемир® ФлексПен® содержит необходимый тип инсулина. Это особенно важно в том случае, если пациент применяет инсулины разного типа. Если он ошибочно введет другой тип инсулина, концентрация глюкозы крови может быть слишком высокой или низкой.
A. Снять колпачок со шприц-ручки.
B. Удалить защитную наклейку с одноразовой иглы. Плотно навинтить иглу на шприц-ручку.
C. Снять большой наружный колпачок с иглы, но не выбрасывать его.
D. Снять и выбросить внутренний колпачок иглы. Чтобы избежать случайных уколов, никогда не надевать внутренний колпачок обратно на иглу.
Важная информация. Для каждой инъекции использовать новую иглу. Это уменьшает риск загрязнения, инфицирования, вытекания инсулина, закупорки игл и введения неправильной дозы препарата.
Обращаться с иглой с осторожностью, чтобы не погнуть и не повредить ее перед использованием.
Проверка поступления инсулина
Даже при правильном использовании шприц-ручки перед каждой инъекцией в картридже может скапливаться небольшое количество воздуха. Для предотвращения попадания пузырька воздуха и обеспечения введения правильной дозы препарата:
E. Набрать 2 ЕД препарата поворотом селектора дозы.
F. Держа шприц-ручку ФлексПен® иглой вверх, несколько раз слегка постучать по картриджу кончиком пальца, чтобы пузырьки воздуха переместились в верхнюю часть картриджа.
G. Удерживая шприц-ручку иглой вверх, нажать пусковую кнопку до упора. Селектор дозы возвратится к нулю. На конце иглы должна появиться капля инсулина. Если этого не произошло, заменить иглу и повторить процедуру, но не более 6 раз.
Если инсулин не поступает из иглы, это указывает на то, что шприц-ручка неисправна и не подлежит дальнейшему использованию. Следует использовать новую ручку.
Важная информация. Перед каждой инъекцией необходимо убедиться в том, что на конце иглы появилась капля инсулина. Это гарантирует поступление инсулина. Если капля инсулина не появилась, доза не будет введена, даже если селектор дозы будет двигаться. Это может указывать на то, что игла закупорена или повреждена.
Перед каждой инъекцией проверять поступление инсулина. Если пациент не будет проверять поступление инсулина, он может ввести недостаточную дозу инсулина или не ввести его совсем, что может привести к слишком высокой концентрации глюкозы крови.
Следует убедиться, что селектор дозировки установлен в положение «0».
H. Набрать количество единиц, необходимое для инъекции. Доза может регулироваться вращением селектора дозировки в любом направлении, до тех пор пока правильная доза не будет установлена напротив указателя дозировки. При вращении селектора дозировки необходимо соблюдать осторожность, чтобы случайно не нажать на пусковую кнопку, во избежание выброса дозы инсулина. Невозможно установить дозу, превышающую количество единиц, оставшихся в картридже.
Важная информация. Перед инъекцией всегда проверять, какое количество единиц инсулина пациент набрал, по селектору дозы и указателю дозы.
Не считать щелчки шприц-ручки. Если пациент установит и введет неправильную дозу, концентрация глюкозы крови может стать слишком высокой или низкой. Шкала остатка инсулина показывает приблизительное количество оставшегося в шприц-ручке инсулина, поэтому ее нельзя использовать для отмеривания дозы инсулина.
Ввести иглу под кожу. Использовать технику инъекции, рекомендованную врачом или медицинской сестрой.
I. Чтобы сделать инъекцию, нажать пусковую кнопку до упора, пока напротив указателя дозировки не появится «0». Следует соблюдать осторожность, при введении препарата необходимо нажимать только на пусковую кнопку.
Важная информация. При повороте селектора дозы инсулин не будет введен.
J. При извлечении иглы из-под кожи удерживать пусковую кнопку полностью нажатой.
После инъекции оставлять иглу под кожей не менее 6 с — это обеспечит введение полной дозы инсулина.
Важная информация. Извлечь иглу из-под кожи и отпустить пусковую кнопку. Убедиться в том, что после инъекции селектор дозы вернулся к нулю. Если селектор дозы остановился до того, как показал «0», полная доза инсулина не была введена, что может привести к слишком высокой концентрации глюкозы крови.
K. Направить иглу в наружный колпачок иглы, не трогая колпачок. Когда игла войдет внутрь, полностью надеть колпачок и отвинтить иглу.
Выбросить иглу, соблюдая меры предосторожности, и надеть колпачок на шприц-ручку.
Важная информация. Удалять иглу после каждой инъекции и хранить Левемир® ФлексПен® с отсоединенной иглой. Это уменьшает риск загрязнения, инфицирования, вытекания инсулина, закупорки игл и введения неправильной дозы препарата.
Важная информация. Лица, осуществляющие уход за пациентом, должны обращаться с использованными иглами с особой осторожностью, чтобы уменьшить риск случайных уколов и перекрестного инфицирования.
Выбрасывать использованный ФлексПен® с отсоединенной иглой.
Никогда не передавать свою шприц-ручку и иглы к ней другим лицам. Это может привести к перекрестному инфицированию и нанести вред здоровью.
Хранить шприц-ручку и иглы в недоступном для всех, и в особенности для детей, месте.
Передозировка
Определенной дозы, необходимой для передозировки инсулина, не установлено, однако гипогликемия может развиваться постепенно, если была введена слишком высокая, по сравнению с потребностью пациента, доза препарата.
Лечение: легкую гипогликемию пациент может устранить сам, приняв внутрь глюкозу или сахаросодержащие продукты. Поэтому пациентам с сахарным диабетом рекомендуется постоянно носить с собой сахаросодержащие продукты.
В случае тяжелой гипогликемии, когда пациент находится без сознания, ему следует ввести от 0,5 до 1 мг глюкагона в/м или п/к (может вводить обученный человек) либо в/в раствор декстрозы (глюкозы) (может вводить только медицинский работник). Также необходимо в/в вводить декстрозу в случае, если через 10–15 мин после введения глюкагона пациент не приходит в сознание. После восстановления сознания пациенту рекомендуется принять пищу, богатую углеводами, для профилактики рецидива гипогликемии.
Состав
Раствор для подкожного введения
1 мл
инсулин детемир
100 ЕД (14,2 мг)
вспомогательные вещества: глицерол; фенол; метакрезол; цинк (в виде цинка ацетата); натрия гидрофосфата дигидрат; натрия хлорид; кислота хлористоводородная или натрия гидроксид; вода для инъекций
1 шприц-ручка содержит 3 мл раствора, эквивалентного 300 ЕД
1 ЕД инсулина детемир содержит 0,142 мг бессолевого инсулина детемир, что соответствует 1 ЕД человеческого инсулина (МЕ)
Фармакокинетика
Cmax в плазме крови достигается через 6–8 ч после введения.
При двукратном ежедневном режиме введения препарата в плазме крови достигается после 2–3 введений.
Внутрииндивидуальная вариабельность всасывания у инсулина детемир ниже по сравнению с другими базальными инсулинами.
Средний инсулина детемир (приблизительно 0,1 л/кг) указывает на то, что бóльшая его часть циркулирует в крови.
Результаты исследований связывания белков и показывают отсутствие клинически значимых взаимодействий между инсулином детемир и жирными кислотами или другими препаратами, связывающимися с белками.
Инактивация инсулина детемир сходна с таковой у препаратов человеческого инсулина; все образующиеся метаболиты являются неактивными.
Терминальный после п/к инъекции определяется степенью всасывания из подкожной ткани и составляет 5–7 ч в зависимости от дозы.
При п/к введении в диапазоне терапевтической дозы концентрации в плазме крови были пропорциональны введенной дозе (Cmax, степень всасывания).
Клинически значимых межполовых различий в фармакокинетике инсулина детемир выявлено не было.
Не выявлено фармакокинетическое или фармакодинамическое взаимодействие между лираглутидом и инсулином детемир в равновесном состоянии при одновременном введении пациентам с сахарным диабетом типа 2 препарата инсулина детемир в однократной дозе 0,5 ЕД /кг и лираглутида в дозе 1,8 мг.
Фармакокинетические свойства инсулина детемир были исследованы у детей младшего возраста (1–5 лет), детей (6–12 лет) и подростков (13–17 лет) и сравнены с фармакокинетическими свойствами у взрослых с сахарным диабетом типа 1. Клинических различий в фармакокинетических свойствах между детьми младшего возраста, подростками и взрослыми выявлено не было.
Клинически значимых различий в фармакокинетике инсулина детемир между пожилыми и молодыми пациентами или между пациентами с нарушениями функции почек и печени и здоровыми добровольцами не выявлено.
Данные доклинических исследований по безопасности
Исследования в человеческой клеточной линии, включая исследования по связыванию с рецепторами инсулина и ИФР-1, показали, что инсулин детемир имеет низкое сродство к обоим рецепторам и мало влияет на рост клеток по сравнению с человеческим инсулином. Доклинические данные, основанные на обычных исследованиях фармакологической безопасности, токсичности повторных доз, генотоксичности, канцерогенного потенциала, токсического влияния на репродуктивную функцию, не выявили какой-либо опасности для человека.
Побочные действия
Наиболее частой побочной реакцией, которая развивается во время лечения препаратом Левемир®, является гипогликемия (см. раздел ниже).
Из клинических исследований известно, что тяжелые гипогликемии, требующие вмешательства третьих лиц, развиваются приблизительно у 6% пациентов, получающих Левемир®.
Реакции в местах введения могут наблюдаться чаще при лечении препаратом Левемир®, нежели при введении препаратов человеческого инсулина. Эти реакции включают боль, покраснение, крапивницу, воспаление, гематомы, припухлость и зуд в месте инъекции. Большинство реакций в местах введения незначительны и носят транзиторный характер, т.е. обычно исчезают при продолжении лечения в течение от нескольких дней до нескольких недель.
На начальной стадии инсулинотерапии могут возникать нарушения рефракции и отеки. Эти симптомы обычно носят транзиторный характер. Быстрое улучшение контроля гликемии может приводить к состоянию острой болевой нейропатии, которая обычно является обратимой. Интенсификация инсулинотерапии с резким улучшением контроля углеводного обмена может привести к временному ухудшению состояния диабетической ретинопатии, в то же время длительное улучшение контроля гликемии снижает риск прогрессирования диабетической ретинопатии.
Перечень побочных реакций представлен в таблице.
Все представленные ниже побочные реакции, основанные на данных, полученных в ходе клинических исследований, распределены по группам согласно частоте развития в соответствии с и системами органов. Частота развития побочных реакций определена как: очень часто (?1/10); часто (?1/100 до <1/10); нечасто (?1/1000 до <1/100); редко (?1/10000 до <1/1000); очень редко (<1/10000) и неизвестно (невозможно оценить на основании имеющихся данных) (см. табл. 2).
* См. Описание отдельных побочных реакций.
Аллергические реакции, потенциально аллергические реакции, крапивница, кожная сыпь, высыпания на коже. При использовании препарата Левемир® в базис-болюсном режиме терапии отмечено нечастое развитие аллергических реакций, потенциально аллергических реакций, крапивницы, кожной сыпи и высыпаний на коже. Однако данные, полученные в ходе 3 клинических исследований, показали частое развитие побочных реакций при применении препарата Левемир® в составе комбинированной терапии с другими пероральными гипогликемическими препаратами (2,2% аллергических реакций и потенциально аллергических реакций).
Анафилактические реакции. Реакции генерализованной гиперчувствительности (в т.ч. генерализованная кожная сыпь, зуд, потливость, желудочно-кишечные расстройства, ангионевротический отек, затруднения дыхания, учащенное сердцебиение, снижение АД) встречаются очень редко, но являются потенциально опасными для жизни.
Гипогликемия. Гипогликемия является наиболее часто встречающейся побочной реакцией. Она может развиться, если доза инсулина слишком высока по отношению к потребности в инсулине. Тяжелая гипогликемия может приводить к потере сознания и/или судорогам, временному или необратимому нарушению функции головного мозга или даже смерти. Симптомы гипогликемии, как правило, развиваются внезапно. Они включают холодный пот, бледность кожных покровов, повышенную утомляемость, нервозность или тремор, чувство тревоги, необычную усталость или слабость, нарушение ориентации, снижение концентрации внимания, сонливость, выраженное чувство голода, нарушение зрения, головную боль, тошноту, учащенное сердцебиение.
Липодистрофия. Липодистрофия (в т.ч. липогипертрофия, липоатрофия) может развиваться в месте инъекции. Соблюдение правил смены места инъекции в пределах одной анатомической области может помочь уменьшить риск развития этой побочной реакции.
Фармакодинамика
Препарат Левемир® производятся методом биотехнологии рекомбинантной с использованием штамма Saccharomyces cerevisiae. Является растворимым базальным аналогом человеческого инсулина пролонгированного действия с плоским профилем действия. Профиль действия инсулина детемир значительно менее вариабелен по сравнению с инсулином-изофан и инсулином гларгин (показатели фармакодинамики максимальная скорость инфузии глюкозы — GIRmax и площадь под кривой скорости ее инфузии в течение 24 ч мин после введения препаратов инсулина — AUCGIR, 0–24h для инсулина детемир составляет 0,074; для инсулина-изофан — 0,466 и для инсулина гларгин — 0,231; GIRmax для инсулина детемир составляет 0,053; для инсулина-изофан — 0,209 и для инсулина гларгин — 0,13).
Пролонгированное действие препарата Левемир® обусловлено выраженной самоассоциацией молекул инсулина детемир в месте инъекции и связыванием молекул препарата с альбумином посредством соединения с боковой жирнокислотной цепью. Инсулин детемир по сравнению с инсулином-изофан к периферическим тканям-мишеням поступает медленнее. Эти комбинированные механизмы замедленного распределения обеспечивают более воспроизводимый профиль абсорбции и действия препарата Левемир® ФлексПен® по сравнению с инсулином-изофан.
Продолжительность действия составляет до 24 ч, в зависимости от дозы, что обеспечивает возможность однократного и двукратного ежедневного введения. При двукратном введении препарата достигается после введения 2–3 доз препарата. Для доз 0,2–0,4 ЕД/кг 50% от максимального эффекта препарата наступает в интервале от 3–4 до 14 ч после введения.
После п/к введения наблюдался фармакодинамический ответ, пропорциональный введенной дозе (максимальный эффект, продолжительность действия, общий эффект).
В длительных исследованиях были продемонстрированы низкие показатели вариабельности концентрации глюкозы плазмы натощак день ото дня при лечении пациентов препаратом Левемир® в отличие от инсулина-изофан.
В длительных исследованиях у пациентов с сахарным диабетом типа 2, получавших терапию базальным инсулином в комбинации с пероральными гипогликемическими препаратами, было продемонстрировано, что гликемический контроль (по показателю гликозилированного Hb — НbА1с) на фоне терапии препаратом Левемир® был сравним с таковым при лечении инсулином-изофан и инсулином гларгин и сопровождался низким приростом массы тела.
В исследованиях применение комбинированной терапии препаратом Левемир® ФлексПен® и пероральными гипогликемическими препаратами привело к снижению риска развития легкой ночной гипогликемии на 61–65% в сравнении с применением инсулина-изофан.
Было проведено открытое рандомизированное клиническое исследование с участием пациентов с сахарным диабетом типа 2, не достигших целевых показателей гликемии на фоне терапии пероральными гипогликемическими препаратами. Исследование началось с 12-недельного подготовительного периода, во время которого пациенты получали комбинированную терапию лираглутидом в сочетании с метформином, на фоне которой 61% пациентов достиг показателя НbА1с <7%. 39% пациентов, не достигших целевых значений гликемии на фоне проведенной комбинированной терапии лираглутидом с метформином, были рандомизированы в 2 терапевтические группы для получения дальнейшего лечения. Пациентам одной из терапевтических групп дополнительно к терапии лираглутидом с метформином был назначен препарат Левемир® в ежедневной однократной дозе; пациенты другой продолжали получать лираглутид в комбинации с метформином в течение последующих 52 нед. На протяжении этого периода терапевтическая группа, получавшая дополнительно к терапии лираглутидом с метформином ежедневную однократную инъекцию препарата Левемир®, продемонстрировала дальнейшее снижение показателя НbА1с с исходных 7,6 до 7,1% в конце 52-недельного периода, при отсутствии эпизодов тяжелой гипогликемии. При добавлении препарата Левемир® к терапии лираглутидом сохранялось преимущество последнего в отношении статистически значимого уменьшения массы тела у пациентов.
Было проведено 26-недельное двойное слепое рандомизированное клиническое исследование по изучению эффективности и безопасности добавления лираглутида (1,8 мг), по сравнению с плацебо, к терапии базальным инсулином в комбинации с метформином или без него у пациентов с сахарным диабетом типа 2 с недостаточным контролем гликемии. У этих пациентов добавление лираглутида приводило к более выраженному снижению уровня по сравнению с добавлением плацебо (до 6,93% против 8,24%), концентрации глюкозы в плазме крови натощак (до 7,2 ммоль/л против 8,13 ммоль/л) и массы тела (−3,47 кг против −0,43 кг). В обеих группах исходные значения этих показателей были одинаковыми. Частота наступления эпизодов легких гипогликемий была одинаковой, и ни в одной из групп не наблюдалось развития тяжелых гипогликемий.
В долгосрочных исследованиях (≥6 мес) с участием пациентов с сахарным диабетом типа 1 показатель концентрации глюкозы в плазме крови натощак был лучше на фоне лечения препаратом Левемир® по сравнению с инсулином-изофан, назначаемым в базис-болюсной терапии. Гликемический контроль (НbА1с) на фоне терапии препаратом Левемир® был сравним с таковым при лечении инсулином-изофан, но с более низким риском развития ночной гипогликемии и отсутствием увеличения массы тела на фоне применения препарата Левемир®.
Результаты клинических исследований по оценке базис-болюсного режима инсулинотерапии свидетельствуют о сопоставимой частоте развития гипогликемий в целом на фоне терапии препаратом Левемир® и инсулином-изофан. Анализ развития ночных гипогликемий у пациентов с сахарным диабетом типа 1 продемонстрировал значительно более низкую частоту развития легких ночных гипогликемий на фоне применения препарата Левемир® (когда пациент самостоятельно может устранить состояние гипогликемии и гипогликемия подтверждена результатом измерения концентрации глюкозы в капиллярной крови — менее 2,8 ммоль/л или глюкозы в плазме крови — менее 3,1 ммоль/л) по сравнению с таковой при применении инсулина-изофан; при этом между двумя исследуемыми препаратами не выявлено различий по частоте наступления эпизодов легких ночных гипогликемий у пациентов с сахарным диабетом типа 2. Профиль ночной гликемии является более плоским и ровным у препарата Левемир® по сравнению с инсулином-изофан, что отражается в более низком риске развития ночной гипогликемии. При применении препарата Левемир® наблюдалась выработка антител. Однако этот факт никак не влияет на гликемический контроль.
В ходе рандомизированного контролируемого клинического исследования, включающего 310 беременных женщин с сахарным диабетом типа 1, проводилась оценка эффективности и безопасности препарата Левемир® в базис-болюсном режиме терапии (152 пациентки) по сравнению с инсулином-изофан (158 пациенток) в комбинации с инсулином аспарт, применяемым в качестве прандиального инсулина.
Результаты исследования показали, что у пациенток, получавших препарат Левемир®, отмечено схожее, по сравнению с группой, получавшей инсулин-изофан, снижение показателя НbА1с на 36-й нед беременности. Группа пациенток, получавших терапию препаратом Левемир®, и группа, получавшая терапию инсулином-изофан, на протяжении всего периода беременности демонстрировали сходство по общему профилю НbА1с.
Целевой уровень НbА1с ≤6% на 24-й и 36-й нед беременности был достигнут у 41% пациенток в группе терапии препаратом Левемир® и у 32% пациенток в группе терапии инсулином-изофан.
Концентрация глюкозы натощак на 24-й и 36-й нед беременности была статистически значимо ниже в той группе женщин, которая принимала препарат Левемир®, по сравнению с группой, получавшей терапию инсулином-изофан. В течение всего периода беременности не было выявлено статистически значимых различий между пациентками, получавшими препарат Левемир® и инсулин-изофан, по частоте развития эпизодов гипогликемий.
Обе группы беременных женщин, получавших лечение препаратом Левемир® и инсулином-изофан, продемонстрировали аналогичные результаты по частоте наступления у них нежелательных явлений в течение всего периода беременности; однако выявлено, что в количественном отношении частота наступления серьезных нежелательных явлений у пациенток в течение всего срока беременности (61 (40%) против 49 (31%), у детей в течение периода внутриутробного развития и после рождения (36 (24%) против 32 (20%) была выше в группе лечения препаратом Левемир® по сравнению с группой терапии инсулином-изофан.
Количество живорожденных детей от матерей, которые забеременели уже после того, как были рандомизированы в терапевтические группы для получения лечения одним из исследуемых препаратов, составило 50 (83%) в группе лечения препаратом Левемир® и 55 (89%) — в группе лечения инсулином-изофан. Количество детей, родившихся с врожденными пороками развития, составило 4 (5%) в группе лечения препаратом Левемир® и 11 (7%) в группе лечения инсулином-изофан. Из них серьезные врожденные пороки развития отмечены у 3 (4%) детей в группе лечения препаратом Левемир® и 3 (2%) в группе лечения инсулином-изофан.
Эффективность и безопасность применения препарата Левемир® у детей была изучена в ходе клинических исследований с участием в общей сложности 1045 детей и подростков в возрасте старше одного года с сахарным диабетом 1 типа.
В исследовании, в котором сравнивали препарат Левемир® и инсулин деглудек, для препарата Левемир® частота возникновения эпизодов гипергликемии с кетозом была значительно выше: 1,09 и 0,68 эпизодов на пациенто-год экспозиции соответственно.
Были отмечены более низкая частота развития ночной гипогликемии (на основании значений концентрации глюкозы в плазме, измеренных пациентами самостоятельно) и отсутствие прироста массы тела (стандартное отклонение для массы тела, скорректированной в соответствии с полом и возрастом пациента) на фоне лечения инсулином детемир, по сравнению с инсулином-изофан.
Образование антител на фоне долговременного лечения препаратом Левемир® оценивали в исследовании, включавшем детей в возрасте старше 2 лет. Полученные в ходе исследования результаты свидетельствуют о том, что в течение первого года лечения на фоне приема препарата Левемир® произошло увеличение титра антител к инсулину детемир; однако к концу второго года лечения титр антител к препарату Левемир® снизился у пациентов до показателя, незначительно превышающего исходный на момент начала терапии препаратом Левемир®. Таким образом доказано, что образование антител у пациентов с сахарным диабетом на фоне лечения препаратом Левемир® не оказывает отрицательного влияния на гликемический контроль и дозу инсулина детемир.
Данные по эффективности и безопасности у подростков с сахарным диабетом типа 2 были экстраполированы на основе данных, полученных для детей, подростков и взрослых с сахарным диабетом типа 1 и взрослых с сахарным диабетом типа 2. Полученные результаты обосновывают применение препарата Левемир® у подростков с сахарным диабетом типа 2.
