Фармацевтическая компания Lilly представила инновационный сахароснижающий препарат Трулисити™ (дулаглутид). Презентация лекарственного средства состоялась на 3-м Всероссийском эндокринологическом конгрессе, который проходил в столице в начале весны. Он был посвящен инновационным технологиям в эндокринологии.
Это одно из самых важных событий для врачей-эндокринологов. На симпозиуме, который прошел в рамках Конгресса, корпорация Lilly представила противодиабетическое средство Трулисити™ (дулаглутид) и анонсировала его скорое появление на нашем рынке.
Эксперты проявили большой интерес к этой информации. Что понятно — проблема лечения второго типа СД актуальна всегда. И вот почему: на сегодняшний день во всем мире — Россия не исключение — все чаще регистрируются новые случаи заболевания диабетом 2 типа. Согласно официальным источникам, у 3,7 млн пациентов диагностирована эта патология — и это данные только к январю 2015 г. Если посмотреть результаты исследований ЭНЦ1, реальная заболеваемость у нас в три-четыре раза выше2.
Проблема усугубляется тем, что подобрать эффективную терапию весьма проблематично. Происходит это из-за:
— поздней диагностики и запоздалой терапии;
— несоблюдения пациентами рекомендаций врача;
— быстрого прогрессирования заболевания при отсутствии адекватного лечения с развитием осложнений.
Препараты, принимаемые per os, не приносят ожидаемого эффекта. А сложность проведения инъекций, а порой и страх этого метода лечения становятся причиной, из-за которой пациенты продолжают принимать таблетки, пусть и безрезультатно, и откладывают начало инъекционного лечения.
Перечисленные факторы ещё раз доказывают, что необходим индивидуальный подход, который многократно увеличит результат от лечения и положительно повлияет на качество жизни пациентов. Решением проблемы может стать Трулисити™ (дулаглутид) — новейший препарат, который может изменить отношение пациентов к инъекционным лекарственным средствам, применяемым при втором типе СД.
Дулаглутид — первое в нашей стране антидиабетическое средство из группы аГПП-13, который достаточно применять 1 раз в 7 дней. Наиболее значимое преимущество лекарства — эффективное снижение глюкозы крови, что подтверждается результатами клинических исследований4.
А.М. Мкртумян, М.В. Шестакова, И. Рац
Шестакова Марина Владимировна, доктор медицинских наук, профессор, академик РАН, директор Института диабета ЭНЦ:
«Дулаглутид обладает сахароснижающим эффектом. Его активность сравнительно лучше, чем у остальных лекарственных средств, применяемых пациентами. Он снижает глюкозу и при «голодном желудке», и после приема пищи, таким образом снижая гликированный, или гликозилированный, гемоглобин.
Дулаглутид — единственный агонист рецепторов ГПП-1, предназначенный для подкожных инъекций с частотой 1 раз в семь дней. Для сравнения: применяя лираглутид, подобного эффекта можно добиться только при максимальной дозировке. Несомненный плюс препарата — нормализация массы тела и плавное снижение сахара только до нормальных значений. Вероятность развития гипогликемического состояния равна нулю. Появление лекарственного средства с такой эффективностью открывает для эндокринологов и пациентов уникальные возможности для «умного» контроля над заболеванием».
Дополнительное преимущество препарата — способ введения. Оно осуществляется посредством шприц-ручки: не нужно набирать препарат, проводить манипуляции со шприцем или иглой. Игла спрятана, а лекарство заряжено во флакон. Нужно лишь по мере необходимости менять шприц-ручку.
А сама инъекция делается просто и безболезненно: одним нажатием поршня.
99% пациентов, которые начали применять инъекционные препараты, отметили удобство шприц-ручек. Они научились настраивать дозу и делать инъекции без посторонней помощи. После завершения исследования большинство пациентов выразили желание продолжить фармакотерапию инъекционными сахароснижающими препаратами5.
Профессор И. Рац
В симпозиуме, на котором был представлен Трулисити™ (дулаглутид), участвовал профессор Итамар Рац (Израиль) — специалист-эксперт мирового масштаба по СД, руководитель Национального комитета по СД. В своем выступлении он поделился результатами применения дулаглутида при гипергликемии.
«Инновационные разработки играют важную роль при лечении СД 2 типа. Об этом говорит мой клинический опыт и опыт моих коллег. Разрабатывая современные и эффективные методы коррекции гипергликемии, фармакологическая наука улучшает модель терапии — помощь пациентам становится доступной, адресной за счет индивидуальных решений. В этом ключе и нужно продолжить работу».
Выпуск Трулисити™ (дулаглутид) в России — важный этап в деятельности корпорации Lilly, который направлен на качественное снижение сахара крови. Доказаны эффективность и безопасность дулаглутида. Теперь, с его появлением в наших аптеках, и российские пациенты смогут нормализовать глюкозу крови, делая инъекции с частотой 1 раз в 7 дней.
Компания Lilly (Eli Lilly) в течение 140 лет не сдает лидирующих позиций по разработке инновационных методик в сфере здравоохранения. Для этого она применяет результаты научных открытий в различных дисциплинах: молекулярной биологии, генной инженерии, комбинаторной химии. Компания выводит на рынок современные, безопасные и высокоэффективные фармакологические средства для применения при эндокринных, кардиологических, урологических, онкологических заболеваниях и психических расстройствах.
Чтобы подобрать схему терапии, необходимо проконсультироваться с врачом-эндокринологом. Специалист проведет обследование, и с учетом полученных результатов назначит индивидуальный план лечения.
1 Федеральное государственное бюджетное учреждение «Эндокринологический научный центр» Министерства здравоохранения Российской Федерации
https://www.endocrincentr.ru/ Дата посещения 26.05.2017, время посещения 10:25.
2 Государственный регистр больных сахарным диабетом. Приведена статистика по обращаемости в лечебные учреждения.
//diaregistry.ru/about.html Дата посещения 26.05.2017, время посещения 11:49.
3 Аналоги глюкагоноподобного пептида
//www.findpatent.ru/patent/253/2531590.html Дата посещения 26.05.2017, время посещения 17:10.
4 Инструкция по применению лекарственного препарата Трулисити™.
//www.lsgeotar.ru/trulisiti-15824.html дата посещения 26.05.2017, время посещения 15:45.
Видео этиология, патогенез сахарного диабета, гипергликемии, кетоацидоза
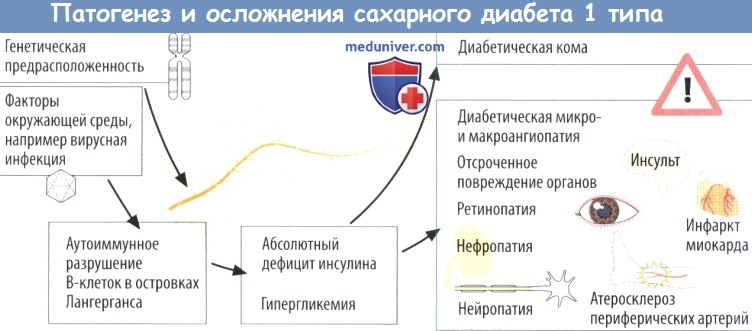
а) Патогенез и осложнения. Сахарный диабет 1-го типа обычно проявляется в детском или подростковом возрасте (ювенильное начало сахарного диабета). Он возникает в результате разрушения продуцирующих инсулин В-клеток в поджелудочной железе. Генетическая предрасположенность в сочетании с провоцирующим фактором (вирусная инфекция) вызывают развитие аутоиммунной реакции против В-клеток.
Возникает необходимость в заместительной терапии инсулином (суточная доза 40 ЕД, что соответствует примерно 1,6 мг).
б) Цели лечения сахарного диабета 1 типа:
1) профилактикаугрожающейжизни гиперглике-мической (диабетической) комы;
2) профилактика последствий диабета, возникающих в результате повреждения малых и крупных кровеносных сосудов, при условии точного подбора доз во избежание даже кратковременных проявлений патологической гипергликемии;
3) профилактика передозировки инсулина, которая ведет к развитию угрожающего жизни гипогликемического шока (повреждение ЦНС из-за отсутствия глюкозы).
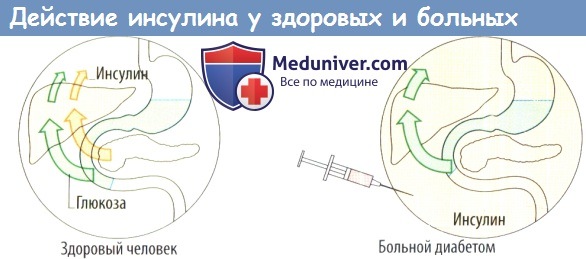
в) Принципы лечения сахарного диабета 1 типа. У здоровых пациентов количество инсулина автоматически регулируется адекватно поступлению углеводов в организм, т. е. концентрацией глюкозы в крови. Критическим стимулом к секреции является подъем уровня глюкозы в плазме. Прием пищи и физическая активность (повышение захвата глюкозы в мышцах, снижение потребности в инсулине) сопровождаются соответствующими изменениями в секреции инсулина.
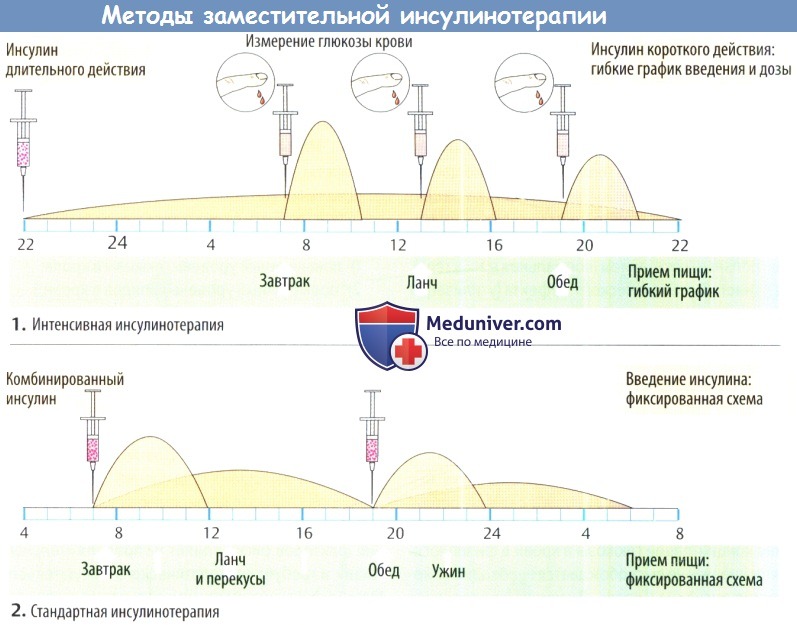
г) Методы возмещения инсулина. При сахарном диабете инсулин вводится таким образом, чтобы имитировать его нормальную секрецию. Например, введение длительно действующего инсулина поздним вечером создает базальный уровень, тогда как быстродействующий инсулин используется перед едой. Необходимую дозу определяют на основании фактической концентрации глюкозы в крови, которую измеряет пациент, и в зависимости от пищевой нагрузки.
При данной схеме (так называемая усиленная терапия инсулином) пациент достаточно свободно планирует свою активность в течение дня. Непременным условием является хорошо образованный, исполнительный и дееспособный пациент. В других случаях требуется схема с фиксированной дозой (стандартная инсулиновая терапия), например утренние и вечерние инъекции комбинированного инсулина (смесь регулярного инсулина + суспензия инсулина) в постоянной соответствующей дозе.
г) Нежелательные реакции. На гипогликемию указывают настораживающие симптомы: тахикардия, беспокойство, бледность, обильное потоотделение. Некоторые из них связаны с высвобождением мобилизующего глюкозу адреналина. Контрмеры: введение глюкозы, быстро всасываемых углеводов внутрь (больные диабетом всегда должны иметь при себе необходимый препарат) или 10-20 г глюкозы в/в в случае потери сознания. При необходимости вводят инъекцию глюкагона, панкреатического гормона, вызывающего гипергликемию.
Аллергические реакции встречаются редко. В месте инъекции возможна гиперемия и атрофия жировой ткани (липодистрофия). Развития местной гипертрофии жировой клетчатки можно избежать, изменив место инъекции.
Даже при оптимальном контроле глюкозы крови п/к введение инсулина не может полностью воспроизвести физиологическое состояние. У здоровых пациентов всосавшаяся глюкоза и инсулин, выделенный поджелудочной железой, одновременно попадают в печень в высоких концентрациях, что приводит к эффективной пресистемной элиминации обоих веществ до поступления в общий кровоток.
У больных диабетом п/к вводимый инсулин равномерно распределяется в организме, но поскольку концентрация инсулина в крови, снабжающей печень, не может увеличиться, то из портальной крови усваивается меньшее количество глюкозы. Значительное количество глюкозы поступаетво внепеченочные ткани, где она утилизируется.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
— Также рекомендуем «Лекарства для лечения сахарного диабета 2 типа»
Гипогликемические, или противодиабетические средства — лекарственные средства, снижающие уровень глюкозы в крови и применяемые для лечения сахарного диабета.
Наряду с инсулином, препараты которого пригодны только для парентерального применения, существует ряд синтетических соединений, оказывающих гипогликемическое действие и эффективных при приеме внутрь. Основное применение эти ЛС имеют при сахарном диабете типа 2.
Пероральные гипогликемические (сахароснижающие) средства можно классифицировать следующим образом:
— производные сульфонилмочевины (глибенкламид, гликвидон, гликлазид, глимепирид, глипизид, хлорпропамид);
— меглитиниды (натеглинид, репаглинид);
— бигуаниды (буформин, метформин, фенформин);
— тиазолидиндионы (пиоглитазон, росиглитазон, циглитазон, энглитазон, троглитазон);
— ингибиторы альфа-глюкозидаз (акарбоза, миглитол);
— ингибиторы натрийзависимого переносчика глюкозы 2-го типа (дапаглифлозин, канаглифлозин, эмпаглифлозин);
— ЛС с инкретиновым действием.
Гипогликемические свойства у производных сульфонилмочевины были выявлены случайно. Способность соединений этой группы оказывать гипогликемическое действие была обнаружена в 50-х гг., когда у больных, получавших антибактериальные сульфаниламидные препараты для лечения инфекционных заболеваний, было отмечено понижение содержания глюкозы в крови. В связи с этим начался поиск производных сульфаниламидов с выраженным гипогликемическим эффектом и в 50-е гг. был осуществлен синтез первых производных сульфонилмочевины, которые можно было применять для лечения сахарного диабета. Первыми такими препаратами были карбутамид (Германия, 1955 г.) и толбутамид (США, 1956 г.). В начале 50-х гг. эти производные сульфонилмочевины начали применяться в клинической практике. В 60–70-х гг. появились препараты сульфонилмочевины II поколения. Первый представитель препаратов сульфонилмочевины второй генерации — глибенкламид — начал применяться для лечения сахарного диабета в 1969 г., в 1970 г. начали использовать глиборнурид, с 1972 г. — глипизид. Почти одновременно появились гликлазид и гликвидон.
В 1997 г. для лечения сахарного диабета был разрешен репаглинид (группа меглитинидов).
История применения бигуанидов берет начало еще в Средних веках, когда для лечения сахарного диабета использовали растение Galega officinalis (французская лилия). В начале XIX века из этого растения был выделен алкалоид галегин (изоамиленгуанидин), но в чистом виде он оказался очень токсичным. В 1918–1920 гг. были разработаны первые ЛС — производные гуанидина — бигуаниды. Впоследствии, из-за открытия инсулина, попытки лечить сахарный диабет бигуанидами отошли на второй план. Бигуаниды (фенформин, буформин, метформин) были внедрены в клиническую практику только в 1957–1958 гг. вслед за производными сульфонилмочевины I генерации. Первым препаратом этой группы был фенформин (в связи с выраженным побочным эффектом — развитием лактат-ацидоза — изъят из употребления). Буформин, обладающий относительно слабым гипогликемическим действием и потенциальной опасностью развития лактат-ацидоза, также был снят с производства. В настоящее время из группы бигуанидов применяется только метформин.
Тиазолидиндионы (глитазоны) вошли в клиническую практику в 1997 г. Первым ЛС, допущенным к применению в качестве гипогликемического средства, был троглитазон, но в 2000 г. его использование было запрещено из-за высокой гепатотоксичности. На сегодняшний день из этой группы применяется пиоглитазон.
Действие производных сульфонилмочевины связано главным образом со стимуляцией бета-клеток поджелудочной железы, сопровождающейся мобилизацией и усилением выброса эндогенного инсулина. Основной предпосылкой для проявления их эффекта является наличие в поджелудочной железе функционально активных бета-клеток. На мембране бета-клеток производные сульфонилмочевины cвязываются со специфическими рецепторами, ассоциированными c АТФ-зависимыми калиевыми каналами. Ген рецептора сульфонилмочевины клонирован. Установлено, что классический высокоаффинный рецептор сульфонилмочевины (SUR-1) представляет собой белок с молекулярной массой 177 кДа. В отличие от других производных сульфонилмочевины, глимепирид связывается с другим белком, сопряженным с АТФ-зависимыми калиевыми каналами и имеющим молекулярную массу 65 кДа (SUR-X). Кроме того, в состав К+-канала входит внутримембранная субъединица Kir 6.2 (белок с молекулярной массой 43 кДа), которая отвечает за транспорт ионов калия. Считают, что в результате этого взаимодействия происходит «закрытие» калиевых каналов бета-клеток. Повышение концентрации ионов К+ внутри клетки способствует деполяризации мембран, открытию потенциалзависимых Ca2+-каналов, увеличению внутриклеточного содержания ионов кальция. Результатом этого является высвобождение запасов инсулина из бета-клеток.
При длительном лечении производными сульфонилмочевины их первоначальный стимулирующий эффект на секрецию инсулина исчезает. Полагают, что это обусловлено уменьшением числа рецепторов на бета-клетках. После перерыва в лечении реакция бета-клеток на прием препаратов этой группы восстанавливается.
Некоторые препараты сульфонилмочевины оказывают также внепанкреатическое действие. Экстрапанкреатические эффекты не имеют большого клинического значения, к ним относят увеличение чувствительности инсулинозависимых тканей к эндогенному инсулину и снижение образования глюкозы в печени. Механизм развития этих эффектов обусловлен тем, что эти ЛС (особенно глимепирид) увеличивают число инсулиночувствительных рецепторов на клетках-мишенях, улучшают инсулино-рецепторное взаимодействие, восстанавливают трансдукцию пострецепторного сигнала.
Кроме того, имеются данные, что производные сульфонилмочевины стимулируют высвобождение соматостатина и тем самым подавляют секрецию глюкагона.
I поколение: толбутамид, карбутамид, толазамид, ацетогексамид, хлорпропамид.
II поколение: глибенкламид, глизоксепид, глиборнурил, гликвидон, гликлазид, глипизид.
III поколение: глимепирид.
В настоящее время в России препараты сульфонилмочевины I поколения практически не применяют.
Основное отличие препаратов II поколения от производных сульфонилмочевины I поколения — бóльшая активность (в 50–100 раз), что позволяет использовать их в более низких дозах и, соответственно, снижает вероятность возникновения побочных эффектов. Отдельные представители гипогликемических производных сульфонилмочевины I и II поколения различаются по активности и переносимости. Так, суточная доза препаратов I поколения — толбутамида и хлорпропамида — 2 и 0,75 г соответственно, а препаратов II поколения — глибенкламида — 0,02 г; гликвидона — 0,06–0,12 г. Препараты II поколения обычно лучше переносятся больными.
Препараты сульфонилмочевины имеют различную выраженность и продолжительность действия, что и определяет выбор ЛС при назначении. Наиболее выраженным гипогликемическим эффектом из всех производных сульфонилмочевины обладает глибенкламид. Он используется как эталон для оценки гипогликемического действия вновь синтезируемых препаратов. Мощное гипогликемическое действие глибенкламида обусловлено тем, что он обладает наибольшим сродством к АТФ-зависимым калиевым каналам бета-клеток поджелудочной железы. В настоящее время глибенкламид выпускают как в виде традиционной лекарственной формы, так и в виде микронизированной формы — измельченной особым образом формы глибенкламида, обеспечивающей оптимальный фармакокинетический и фармакодинамический профиль за счет быстрого и полного всасывания (биодоступность — около 100%) и дающей возможность использовать ЛС в меньших дозах.
Гликлазид — второе по частоте назначения после глибенкламида пероральное гипогликемическое средство. Помимо того, что гликлазид оказывает гипогликемическое действие, он улучшает гематологические показатели, реологические свойства крови, положительно влияет на систему гемостаза и микроциркуляции; предупреждает развитие микроваскулитов, в т.ч. поражение сетчатки глаза; подавляет агрегацию тромбоцитов, значительно увеличивает индекс относительной дезагрегации, повышает гепариновую и фибринолитическую активность, увеличивает толерантность к гепарину, а также проявляет антиоксидантные свойства.
Гликвидон является ЛС, которое можно назначать пациентам с умеренно выраженными нарушениями функции почек, т.к. через почки выводится лишь 5% метаболитов, остальное (95%) — через кишечник.
Глипизид, обладая выраженным эффектом, представляет минимальную опасность в плане гипогликемических реакций, поскольку не кумулирует и не имеет активных метаболитов.
Пероральные противодиабетические препараты являются основными средствами лекарственной терапии сахарного диабета типа 2 (инсулинонезависимого) и обычно назначаются больным старше 35 лет без кетоацидоза, дефицита питания, осложнений или сопутствующих заболеваний, требующих немедленной инсулинотерапии.
Препараты группы сульфонилмочевины не рекомендуются больным, у которых при правильной диете суточная потребность в инсулине превышает 40 ЕД. Также их не назначают больным тяжелыми формами сахарного диабета (при выраженной недостаточности бета-клеток), при наличии кетоза или диабетической комы в анамнезе, при гипергликемии выше 13,9 ммоль/л (250 мг%) натощак и высокой глюкозурии на фоне диетотерапии.
Перевод на лечение препаратами сульфонилмочевины больных сахарным диабетом, находящихся на инсулинотерапии, возможен, если нарушения углеводного обмена компенсируются при дозах инсулина менее 40 ЕД/сут. При дозах инсулина до 10 ЕД/сут можно сразу перейти на лечение производными сульфонилмочевины.
Длительное применение производных сульфонилмочевины может вызвать развитие резистентности, преодолеть которую позволяет комбинированная терапия с препаратами инсулина. При сахарном диабете типа 1 сочетание препаратов инсулина с производными сульфонилмочевины дает возможность снизить суточную потребность в инсулине и способствует улучшению течения заболевания, в том числе замедлению прогрессирования ретинопатии, что в определенной степени связано с ангиопротективной активностью производных сульфонилмочевины (особенно II поколения). Вместе с тем имеются указания на их возможное атерогенное действие.
Кроме того, что производные сульфонилмочевины комбинируют с инсулином (такую комбинацию считают целесообразной, если состояние пациента не улучшается при назначении более 100 ЕД инсулина в день), иногда их комбинируют с бигуанидами и акарбозой.
При использовании сульфонамидных гипогликемических препаратов следует учитывать, что антибактериальные сульфаниламиды, непрямые антикоагулянты, бутадион, салицилаты, этионамид, тетрациклины, левомицетин, циклофосфан тормозят их метаболизм и повышают эффективность (возможно развитие гипогликемии). При сочетании производных сульфонилмочевины с тиазидными диуретиками (в частности, гидрохлоротиазид) и БКК (в частности, нифедипин, дилтиазем) в больших дозах возникает антагонизм — тиазиды препятствуют эффекту производных сульфонилмочевины вследствие открытия калиевых каналов, а БКК нарушают поступление ионов кальция в бета-клетки поджелудочной железы.
Производные сульфонилмочевины усиливают действие и непереносимость алкоголя, вероятно, в связи с задержкой окисления ацетальдегида. Возможны антабусоподобные реакции.
Все сульфонамидные гипогликемические препараты рекомендуется принимать за 1 ч до еды, что способствует более выраженному понижению постпрандиальной (после приема пищи) гликемии. В случае сильной выраженности диспептических явлений рекомендуют применять эти ЛС после еды.
Нежелательными эффектами производных сульфонилмочевины, помимо гипогликемии, являются диспептические расстройства (в т.ч. тошнота, рвота, диарея), холестатическая желтуха, повышение массы тела, обратимая лейкопения, тромбоцитопения, агранулоцитоз, апластическая и гемолитическая анемия, аллергические реакции (в т.ч. зуд, эритема, дерматит).
Пожилым пациентам не рекомендуют применять длительно действующие ЛС (глибенкламид) в связи с повышенным риском развития гипогликемии. В этом возрасте предпочтительнее использовать короткодействующие производные — гликлазид, гликвидон.
Меглитиниды — прандиальные регуляторы (репаглинид, натеглинид).
Репаглинид — производное бензойной кислоты. Несмотря на отличие по химической структуре от производных сульфонилмочевины, он также блокирует АТФ-зависимые калиевые каналы в мембранах функционально активных бета-клеток островкового аппарата поджелудочной железы, вызывает их деполяризацию и открытие кальциевых каналов, индуцируя тем самым инкрецию инсулина. Инсулинотропный ответ на прием пищи развивается в течение 30 мин после применения и сопровождается понижением уровня глюкозы в крови в период приема пищи (концентрация инсулина между приемами пищи не повышается). Как и у производных сульфонилмочевины, основной побочный эффект — гипогликемия. С осторожностью назначают репаглинид больным с печеночной и/или почечной недостаточностью.
Бигуаниды, которые начали использовать для лечения сахарного диабета типа 2 в 70-е гг., не стимулируют секрецию инсулина бета-клетками поджелудочной железы. Их действие в основном определяется угнетением глюконеогенеза в печени (в т.ч. гликогенолиза) и повышением утилизации глюкозы периферическими тканями. Они также тормозят инактивирование инсулина и улучшают его связывание с инсулиновыми рецепторами (при этом повышается усвоение глюкозы и ее метаболизм).
Бигуаниды (в отличие от производных сульфонилмочевины) не снижают уровень глюкозы в крови у здоровых людей и у больных диабетом типа 2 после ночного голодания, но существенно ограничивают его возрастание после приема пищи, не вызывая при этом гипогликемию.
Гипогликемические бигуаниды — метформин и другие — также применяют при сахарном диабете типа 2. Помимо сахароснижающего действия, бигуаниды при длительном применении положительно влияют на липидный обмен. Препараты этой группы тормозят липогенез (процесс, при котором глюкоза и другие вещества превращаются в организме в жирные кислоты), активируют липолиз (процесс расщепления липидов, особенно содержащихся в жире триглицеридов, на составляющие их жирные кислоты под действием фермента липазы), понижают аппетит, способствуют уменьшению массы тела. В ряде случаев их применение сопровождается уменьшением содержания триглицеридов, холестерина и ЛПНП (определяемых натощак) в сыворотке крови. При сахарном диабете типа 2 нарушения углеводного обмена сочетаются с выраженными изменениями липидного обмена. Так, 85–90% больных сахарным диабетом типа 2 имеют повышенную массу тела. Поэтому при сочетании сахарного диабета типа 2 с избыточной массой тела показаны ЛС, нормализующие липидный обмен.
Показанием к назначению бигуанидов является сахарный диабет типа 2 (особенно в случаях, сопровождающихся ожирением) при неэффективности диетотерапии, а также препаратов сульфонилмочевины.
При отсутствии инсулина эффект бигуанидов не проявляется.
Бигуаниды могут применяться в комбинации с инсулином при наличии резистентности к нему. Сочетание этих препаратов с производными сульфонамидов показано в случаях, когда последние не обеспечивают полной коррекции нарушений метаболизма. Бигуаниды могут вызывать развитие молочно-кислого ацидоза (лактат-ацидоз), что ограничивает применение препаратов этой группы.
Бигуаниды противопоказаны при наличии ацидоза и склонности к нему (провоцируют и усиливают накопление лактата), при состояниях, сопровождающихся гипоксией (в т.ч. сердечная и дыхательная недостаточность, острая фаза инфаркта миокарда, острая недостаточность мозгового кровообращения, анемия).
Побочные эффекты бигуанидов отмечаются чаще, чем у производных сульфонилмочевины (20% против 4%), прежде всего, это побочные реакции со стороны ЖКТ: металлический привкус во рту, диспептические явления. В отличие от производных сульфонилмочевины, гипогликемия при применении бигуанидов (например, метформина) возникает очень редко.
Лактат-ацидоз, появляющийся иногда при приеме метформина, относят к серьезным осложнениям, поэтому не следует назначать метформин при почечной недостаточности и состояниях, которые предрасполагают к его развитию, — нарушение функции почек и/или печени, сердечная недостаточность, патология легких.
Бигуаниды не следует назначать одновременно с циметидином, поскольку они конкурируют друг с другом в процессе канальцевой секреции в почках, что может привести к кумуляции бигуанидов, кроме того, циметидин снижает биотрансформацию бигуанидов в печени.
Комбинация глибенкламида (производное сульфонилмочевины II поколения) и метформина (бигуанид) оптимально сочетает их свойства, позволяя достичь требуемого гипогликемического эффекта при меньшей дозе каждого из ЛС и снизить тем самым риск развития побочных эффектов.
С 1997 г. в клиническую практику вошли тиазолидиндионы (глитазоны), в основе химической структуры которых лежит тиазолидиновое кольцо. В эту группу противодиабетических средств входят пиоглитазон и росиглитазон. ЛС этой группы повышают чувствительность тканей-мишеней (мышцы, жировая ткань, печень) к инсулину, понижают синтез липидов в мышечных и жировых клетках. Тиазолидиндионы являются селективными агонистами ядерных рецепторов PPARγ (peroxisome proliferator-activated receptor-gamma). У человека эти рецепторы находятся в основных для действия инсулина тканях-мишенях: жировой ткани, скелетной мускулатуре и печени. Ядерные рецепторы PPARγ регулируют транскрипцию инсулиноответственных генов, вовлеченных в контроль за продукцией, транспортом и утилизацией глюкозы. Кроме того, PPARγ-чувствительные гены принимают участие в метаболизме жирных кислот.
Для того чтобы тиазолидиндионы оказывали свой эффект, необходимо присутствие инсулина. Эти ЛС снижают инсулинорезистентность периферических тканей и печени, увеличивают расход инсулинозависимой глюкозы и уменьшают выброс глюкозы из печени; снижают средние уровни триглицеридов, увеличивают концентрацию ЛПВП и холестерина; предотвращают гипергликемию натощак и после приема пищи, а также гликозилирование гемоглобина.
Ингибиторы альфа-глюкозидаз (акарбоза, миглитол) тормозят расщепление поли- и олигосахаридов, уменьшая образование и всасывание глюкозы в кишечнике и предупреждая тем самым развитие постпрандиальной гипергликемии. Принятые с пищей углеводы в неизмененном виде попадают в нижние отделы тонкого и толстый кишечник, при этом всасывание моносахаридов пролонгируется до 3–4 ч. В отличие от сульфонамидных гипогликемических средств они не увеличивают высвобождение инсулина и, следовательно, не вызывают гипогликемию.
Показано, что длительная терапия акарбозой сопровождается достоверным снижением риска развития кардиальных осложнений атеросклеротического характера. Применяют ингибиторы альфа-глюкозидаз в виде монотерапии или в комбинации с другими пероральными гипогликемическими средствами. Начальная доза составляет 25–50 мг непосредственно перед едой или во время еды и в последующем может быть постепенно увеличена (максимальная суточная доза 600 мг).
Показаниями к назначению ингибиторов альфа-глюкозидаз являются сахарный диабет типа 2 при неэффективности диетотерапии (курс которой должен составлять не менее 6 мес), а также сахарный диабет типа 1 (в составе комбинированной терапии).
Препараты этой группы могут вызывать диспептические явления, обусловленные нарушением переваривания и всасывания углеводов, которые метаболизируются в толстом кишечнике с образованием жирных кислот, углекислого газа и водорода. Поэтому при назначении ингибиторов альфа-глюкозидаз необходимо строгое соблюдение диеты с ограниченным содержанием сложных углеводов, в т.ч. сахарозы.
Акарбозу можно комбинировать с другими противодиабетическими средствами. Неомицин и колестирамин усиливают действие акарбозы, при этом возрастают частота и тяжесть побочных эффектов со стороны ЖКТ. При совместном применении с антацидами, адсорбентами и ферментами, улучшающими процесс пищеварения, эффективность акарбозы снижается.
В настоящее время из этой группы ЛС применяется только акарбоза.
Ингибиторы натрийзависимого переносчика глюкозы 2-го типа селективно ингибируют экспрессируемый в почках натрийзависимый переносчик глюкозы 2-го типа (SGLT2), участвующий в процессе реабсорбции глюкозы в почечных канальцах. Они снижают концентрацию глюкозы в плазме крови натощак и после приема пищи, а также содержание HbA1c при сахарном диабете типа 2.
Показания: сахарный диабет типа 2 в дополнение к диете и физическим упражнениям в качестве монотерапии, добавление к любому сахароснижающему средству при отсутствии адекватного гликемического контроля.
Противопоказания: гиперчувствительность, сахарный диабет типа 1, диабетический кетоацидоз, умеренная и тяжелая почечная недостаточность (СКФ <60 мл/мин/1,73 м2), беременность, кормление грудью, возраст до 18 и старше 75 лет, непереносимость лактозы, прием петлевых диуретиков.
Среди побочных эффектов инфекция мочеполовой системы, уменьшение ОЦК, гипогликемия.
ЛС с инкретиновым действием. Инкретины — гормоны, которые секретируются некоторыми типами клеток тонкого кишечника в ответ на прием пищи и стимулируют секрецию инсулина. Выделены два гормона — глюкагоноподобный полипептид (ГПП-1) и глюкозозависимый инсулинотропный полипептид (ГИП).
К ЛС с инкретиновым действием относят 2 группы препаратов:
— агонисты рецепторов ГПП-1 — инкретиномиметики (лираглутид, эксенатид, ликсисенатид, семаглутид);
Агонисты рецепторов ГПП-1 активируют рецепторы ГПП-1, стимулируют глюкозозависимую секрецию инсулина бета-клетками поджелудочной железы, подавляют чрезмерно повышенную секрецию глюкагона.
Селективные ингибиторы ДПП-4 — фермента, катализирующего гидролиз ГПП-1 и ГИП — повышают уровень гормонов семейства инкретинов в плазме крови. При применении у пациентов с сахарным диабетом типа 2 с гипергликемией снижают уровень HbA1c и уменьшают концентрацию глюкозы в плазме крови.
Таким образом, группа гипогликемических средств включает целый ряд эффективных препаратов. Они обладают различным механизмом действия, отличаются по фармакокинетическим и фармакодинамическим параметрам. Знание этих особенностей позволяет врачу сделать максимально индивидуальный и правильный выбор терапии.
