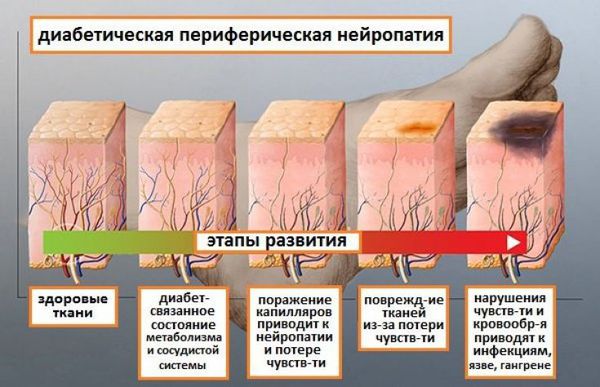
Поражение ног при сахарном диабете
Поражение нижних конечностей при сахарном диабете (СД) можно условно разделить на несколько групп, однако, как правило, они встречаются в комбинации.
1. Периферическая нейропатия. Нейропатия проявляется болью, ощущением ползания мурашек, судорогами, ощущением «жжения» в стопах, которые усиливаются в вечернее и ночное время.
При этом же, нервные волокна, отвечающие за температурную, болевую, тактильную и вибрационную чувствительность теряют свою чувствительность, что может приводить к трагическим последствиям, если не организовать надлежащий уход за ногами. Это значит, что вы можете не почувствовать травму: например, вы можете не заметить инородный предмет в ботинке или ожог при согревании ног около батареи или в ножной ванночке до тех пор, пока уже не образуется рана.
2. Деформация пальцев и свода стопы.Поражение нервных волокон может привести к деформации пальцев и свода стопы, что, в свою очередь, также может закончиться язвенными дефектами стоп. Как правило, деформации являются последствием ношения неправильно подобранной обуви, что так же может приводить к повышенному мозолеобразованию, развитию гиперкератоза (болезнь кожи, связанная с повышенной скоростью деления клеток рогового слоя и нарушением процесса их слущивания).
Если у вас есть какие-либо изменения: косточки», плоскостопие, деформация пальцев — спросите своего врача, где можно заказать или приобрести ортопедическую обувь. Ношение индивидуальной ортопедической обуви — обязательная профилактика возникновения язв стопы.
3. Снижение кровотока в артериях нижних конечностей (атеросклероз артерий нижних конечностей).
Основными причинами развития атеросклероза при сахарном диабете являются:
- плохой контроль уровня сахара в крови;
- высокое артериальное давление;
- повышение или снижение уровня холестерина;
- курение.
Главным симптомом атеросклеротического поражения артерий нижних конечностей является возникновение болей при ходьбе — так называемая перемежающаяся хромота.

Если вас беспокоят подобные симптомы, обязательно обратитесь к своему лечащему врачу для выяснения причин.
Чтобы приостановить прогрессирование атеросклеротического процесса, необходимо незамедлительно бросить курить, контролировать свое давление и принимать назначенные врачом препараты регулярно, для поддержания нормального уровня АД.
В некоторых случаях могут быть эффективны препараты, улучшающие периферический кровоток. Нередко, при плохом кровообращении ваши ноги могут мерзнуть.
Помните, что нельзя согревать ноги на батарее, у открытого огня, парить в горячей воде – это может привести к образованию ожогов и язвенных дефектов, поскольку у вас также может быть нейропатия, т.е. вы не будете чувствовать высокую температуру. Лучший способ согреть ноги – носить теплые носки.
Синдромом диабетической стопы (СДС) называют сочетание данных осложнений сахарного диабета на ноги, которые представляют непосредственную угрозу или развитие язвенно-некротических процессов и гангрены стопы.

Чтобы предотвратить развитие СДС необходимо соблюдать несколько правил:
- адекватный контроль за уровнем сахара в крови;
- контроль уровня АД и прием гипотензивных препаратов.
- уход за стопами.
Про последний пункт поговорим подробнее. Образовавшиеся язвенные дефекты и раны у пациентов с СД лечатся длительно и не всегда успешно, что связано с особенностями течения СД. Поэтому профилактика таких состояний является крайне важной.
Что нужно делать?
- Ежедневно самостоятельно или с участием членов семьи осматривайте стопы, состояние кожи, включая промежутки между пальцами.
- Немедленно сообщите лечащему врачу о наличии потертостей, порезов, трещин, царапин, ран и других повреждений кожи.
- Ежедневно мойте ноги теплой водой (температура ниже 37 С, проверяйте воду рукой, а не ногой), просушивайте стопы аккуратно, мягким полотенцем, промакивающими движениями, не забывая о межпальцевых промежутках.
- При наличии ороговевшей кожи обработайте эти участки пемзой или специальной пилкой для кожи (не металлической). Не пользуйтесь для этих целей лезвием или ножницами. А лучше обратиться к специалисту — подологу, который специализируются на обработке стоп у пациентов с СД.
- Не используйте химические препараты или пластыри для удаления мозолей и ороговевшей кожи.
- При сухой коже стоп после мытья смажьте их кремом, содержащим мочевину, кроме межпальцевых промежутков.
- Осторожно обрабатывайте ногти, не закругляя уголки, используя пилочку (не металлическую).
- Для согревания ног пользуйтесь теплыми носками, а не грелкой или горячей водой, которые могут вызвать ожог из-за снижения чувствительности.
- Носите бесшовные (или со швами наружу) носки/колготы из хлопчатобумажной или другой натуральной ткани, меняйте их ежедневно.
- Не ходите босиком дома и на улице, не надевайте обувь на босую ногу.
- Проконсультируйтесь с ортопедом, нужно ли вам носить профилактическую или сложную ортопедическую обувь.
- Ежедневно осматривайте обувь: нет ли в ней инородного предмета, не завернулась ли стелька, так как это может привести к потертости кожи стоп.
- При повреждении кожи (трещина, царапина, порез) не используйте спиртосодержащие и красящие растворы. Используйте для обработки бесцветные водные антисептические растворы — Хлоргексидин, Диоксидин.

Берегите свои ноги и будьте здоровы!
Диабетическая полинейропатия нижних конечностей
Тяжесть протекания сахарного диабета определяется выраженностью его осложнений.
Жажда, сухость во рту, учащённое мочеиспускание, зуд – неприятные симптомы заболевания. Они появляются первыми. Они же – сигналы о том, что произошёл серьёзный сбой в чётком динамическом постоянстве состава и свойств внутренней среды.
Центр жажды отреагировал на высокую концентрацию сахара в крови, большое количество выпитой жидкости и интенсивная работа почек помогают снизить его количество.
Уменьшение выраженности этих симптомов чаще всего, к сожалению, говорит не об улучшении, а об “усталости” компенсаторных возможностей организма.
Глюкоза – основной источник энергии для клеток организма. Однако в постоянной высокой концентрации она становится токсичной для них. Первыми поражаются клетки нервных волокон и сосудов. Это определяет развитие осложнений:
- диабетическая офтальмопатия – поражение сосудов сетчатки глаза
- диабетическая нефропатия – поражение сосудов почек
- диабетическая полинейропатия – поражений всех нервных волокон
Первыми поражаются тонкие нервные волокна, отвечающие за температурную и болевую чувствительность. Именно поэтому повышается риск незамеченной травмы стоп, и провоцируется развитие синдрома диабетической стопы.
Возникают болевые ощущения на не болевые раздражители, онемение (по типу “носков” и/или “чулок”), покалывания, зябкость и/или чувство жара в ногах.
Боли могут быть колющими, жгущими, острыми. При дальнейшем развитии процесса – тупыми, мучительными и достигать очень высокой интенсивности, не давая покоя ни днём, ни ночью. Особенностью являются именно ночные боли.
В дальнейшем отмечается снижение вибрационной чувствительности. Страдают нервные волокна, отвечающие за работу мышц и сухожильные рефлексы. Происходит атрофия мелких мышц стоп, деформация пальцев, может нарушаться походка и затрудняется поддержание равновесия туловища.
Выявляется сухость кожи, изменение её цвета, появляются выраженные мозоли (натоптыши) в областях стоп, подвергающихся наибольшему давлению. Под ними формируются язвы, которые долго остаются незамеченными.
Все эти изменения могут привести к развитию синдрома диабетической стопы, гангрене пальцев, стопы. Что неизбежно ведёт к ампутации.
В современной медицине существует постулат о “метаболической памяти”. Это означает, что чем раньше достигнут и чем дольше сохраняется удовлетворительный метаболический контроль гликемии, тем меньше шансов на развитие и прогрессирование диабетических осложнений.
Полинейропатия является наиболее ранним осложнением. Согласно протоколу по диагностике диабетической полинейропатии нижних конечностей необходимые исследования у пациентов с СД 1 типа проводят через год после дебюта, у пациентов с СД 2 типа – с момента диагностики СД!!
Первостепенной задачей является оценка компенсации сахарного диабета. На сегодня единственно оправданным и клинически подтверждённым методом профилактики и лечения диабетической полинейропатии является достижение и поддержание оптимального гликемического контроля.
Однако учитывая позднее обращение за медицинской помощью, когда уже существуют значительные изменения и их прогрессирование с длительностью диабета, для большинства наших пациентов требуется дополнительное использование лечебных мероприятий, влияющих на различные звенья развития диабетической нейропатии нижних конечностей.
- Патогенетическое (направленное на причины) лечение
- Симптоматическое лечение – устранение/уменьшение болевого синдрома
- Физиотерапевтическое лечение
К препаратам, которые улучшают метаболизм пораженных нервных структур, традиционно относятся витамины группы B, что обусловлено их нейротропными свойствами. Витамин B1 участвует в синтезе ацетилхолина, а В6 — в синтезе нейромедиаторов, передаче возбуждения. Витамин В12 улучшает трофику периферических нервов. Показана высокая эффективность препарата Мильгамма драже в комплексном лечении ДПН. В его состав входят 100 мг бенфотиамина и 100 мг пиридоксина. Препарат назначается по одному драже 2–3 раза в сутки в течение 3–5 недель. Важно, что Мильгамма содержит бенфотиамин, липидорастворимость которого является причиной достижения высокой концентрации тиамина в крови и тканях.
Направление патогенетической терапии является чрезвычайно важным и во многом предопределяет прогноз. Однако лечение проводится длительными курсами и не всегда сопровождается быстрым очевидным клиническим улучшением. В то же время даже при негрубой ДПН может иметь место выраженный болевой синдром, приводя к нарушениям сна, депрессии, тревоге и социальной дезадаптации. Именно поэтому параллельно с патогенетической терапией чрезвычайно важно проводить своевременную симптоматическую терапию НБ.
Средняя эффективная доза составляет 1800 мг/сут (600 мг 3 раза в день), максимальная — 3600 мг/сут. На титрование дозы габапентина может уйти от 2 до 8 недель. Прежде чем делать вывод о неэффективности препарата, его максимально переносимую дозу следует принимать 1–2 недели. По показателям эффективности и безопасности прегабалин примерно соответствует габапентину, но в отличие от габапентина обладает линейной фармакокинетикой, что обеспечивает предсказуемость изменений концентрации препарата в плазме крови при изменении дозы. Диапазон суточных доз преагабалина — 150–600 мг/сут в 2 приема.
В заключение следует заметить, что лечение каждого пациента должно быть индивидуальным с учетом клинических особенностей, а также наличия коморбидных заболеваний (тревоги, депрессии, заболеваний внутренних органов и т. д.). При выборе лекарственных препаратов, помимо непосредственного анальгетического эффекта, должны быть учтены другие положительные эффекты выбранного препарата (уменьшение уровней тревоги, депрессии, улучшение сна и настроения), а также его переносимость и возможность развития серьезных осложнений.
С. А. Гордеев*, доктор медицинских наук
Л. Г. Турбина**, доктор медицинских наук, профессор
А. А. Зусьман**, кандидат медицинских наук
*Первый МГМУ им. И. М. Сеченова, **МОНИКИ им. М. Ф. Владимирского, Москва
Синдром диабетической стопы — основная причина, стационарного лечения больных диабетом. Это наиболее тяжелое осложнение данного заболевания. Предварительная профилактика позволяет предотвратить крайне болезненное последствие — ампутацию ноги.
Каковы основные причины развития диабетической стопы? У пациентов, уже есть этот синдром, когда им ставят диагноз диабет?
Основная причина развития диабетической стопы — плохой гликемический контроль. Повышенный уровень сахара в крови неизбежно повреждает кровеносные сосуды и мелкие кровеносные сосуды стоп, глаз и почек, что приводит к энцефалопатии. Этого осложнения можно избежать, если пациент будет правильно контролировать уровень сахара в крови и, конечно же, ответственно относится к своему здоровью. Очень важны отказ от вредных привычек, соблюдение установленного меню, прием назначенных лекарств, физические нагрузки и уход за ногами.
Синдром диабетической стопы не у всех развивается одинаково. Многие пациенты недооценивают возможные осложнения. Есть те, кто не ухаживает за ногами должным образом, не моет их, носит неправильную обувь, не говоря уже о том, что не использует мазь. Врачи информируют людей, больных диабетом и их родственников об этом синдроме, чтобы они ответственно оценивали возможные осложнения, которые часто бывают очень болезненными. Тем не менее не все пациенты склонны ответственно ухаживать за ногами.
Что характерно для диабетической стопы?

Что характерно для диабетической стопы
Наиболее частые симптомы:
- Сосудистые — ступни холодные, боли в конечностях и неосязаемый пульс, который пациент не может почувствовать;
- Неврологические — болевые ощущения, нарушения температурной чувствительности, характерное жжение в стопах, онемение. Травмы становятся более распространенными, потому что при диабетической невропатии и анестезии стоп пациенты не чувствуют, когда они травмируют ноги (наступают на острые предметы, получают ожоги). Опасны даже незначительные травмы. Некоторые пациенты, зная, что стопы нечувствительны, часто все еще ходят босиком, греют ноги, не замечая температуры;
- Деформации стопы. Это может быть вызвано невропатией, хирургическим вмешательством или неправильным уходом за ногами. Деформации приводят к изменению походки, шелушению, углублению и изъязвлению. Часто, образовавшиеся струпья пациенты пытаются удалить самостоятельно, чего делать не стоит — такой уход должен делать дерматолог;
- Кожные симптомы — сухая и шелушащаяся кожа, обычно склонная к образованию рубцов и трещин, бывают покраснения. Раны часто бывают спонтанными, болезненными и медленно заживают. Любая травма или трещины кожи вызывают инфекцию. Инфекция уходит, незамеченной в микротравму, что затрудняет ее заживление.
Для ухода и лечения пациентов с сухой, шелушащейся, ороговевшей, раздраженной кожей дерматологи рекомендуют лечебные эффективные мази, которые по составу и характеристикам сильно отличаются от мази или крема, купленных в магазине косметики.
Что помогает снизить частоту диабетических язв? Каковы основные правила ухода за диабетической стопой?
Понятно, что правильный уход за ногами, осведомленность о рисках, помощь,оказанная вовремя при травмах помогают снизить частоту возникновения осложнений. Своевременное лечение симптомов диабетической стопы приводит к лучшим результатам лечения.
Основные правила ухода за диабетической стопой следующие:
- Пациент должен ежедневно проверять ступни. При осмотре рекомендуется пользоваться зеркалом, а если это сделать затруднительно, обратиться за помощью к родственникам;
- Держите ноги в чистоте. Рекомендуется их мыть, теплой мыльной водой. Большинство пациентов не чувствуют температуру воды, чтобы предотвратить ожоги, необходимо проверять температуру воды термометром или локтем;
- Вымытые ступни необходимо тщательно осушить, особенно между пальцами ног, чтобы кожа не растрескалась и не возникло инфицирование;
- Если кожа стоп сухая, шелушащаяся, чешуйчатая, для предотвращения образования язв необходимо поддерживать ее нормальное состояние: периодически удалять роговой слой и струпья на участках высокого давления на стопах. Для ухода и лечения, утолщенной кожи стоп рекомендуется использовать мазь, которая питает, смягчает и помогает удалить чешуйчатые слои;
- Для лечения и ухода за ороговевшей кожей стоп, (в том числе «диабетической стопы») врач может выписать Керасал. Это отличное профилактическое и лечебное средство, содержащее липиды, которые питают и смягчают, утолщенный роговой слой, в то время как салициловая кислота и мочевина действуют кератолитически, (то есть отшелушивают и удаляют этот слой с поверхности ног) и антимикробно, что важно при уходе и лечение «диабетика». Эту мазь можно наносить дважды в день, или только вечером на вымытую и высушенную чешуйчатую кожу. Но перед применением мази, дерматолог должен провести ряд анализов, чтобы уточнить диагноз. Подобные симптомы могут давать грибок и др. заболевания — их следует лечить совсем другими препаратами.
- Правильно подстригайте ногти. Ногти подстригают после мытья ног, когда они мягкие. Стригут только прямо, без срезания углов, не повреждая кожу, так как может возникнуть инфекция. Вросшие или утолщенные ногти, должны лечить специалисты;
- Не рекомендуется удалять корки самостоятельно, так как это становится особенно сложно сделать, если вы испытываете боль. После размягчения, это могут сделать другие члены семьи или можно обратиться к специалисту по уходу за ногами;
- Носки должны быть чистыми, из натуральных материалов — хлопка, шерсти;
- Обувь не должна тереться или давить, быть из натуральных материалов, удобной, может быть на размер больше. Новую обувь следует носить непродолжительное время (около 2-3 часов).
Следует отметить, что в случае невропатии любая обувь может выглядеть удобной. В этом случае следует забыть о модных нововведениях. Перед тем, как надеть обувь, необходимо проверить внутреннюю часть обуви вручную. Травмы могут быть вызваны инородными телами в обуви, а также ходьбой босиком.
Какие процедуры проводят в клиниках?

Какие процедуры проводят в клиниках
Дерматологи, которые часто имеют дело с диабетиками, хорошо разбираются в проблемах диабетической стопы и обеспечивают последующее лечение и уход.
При операциях на диабетической стопе выполняются различные процедуры и предоставляется необходимая информация о том, как ухаживать за стопами.
Пациенты с сильно выраженной ишемией или тяжелой инфекцией должны быть госпитализированы. В случае серьезных осложнений, лечение диабетической язвы длительно, требует множества исследований и процедур. Чтобы рана лучше зажила, ей нужно спокойствие, правильные повязки и лекарства. Поэтому необходимо заранее позаботиться о ногах, а если вы заметили изменения в стопах, немедленно обратитесь к специалисту.
Чтобы сохранить конечности, у пациентов с сахарным диабетом обследование стоп следует проводить не реже одного раза в год и чаще, если есть факторы риска образования язв.
Статья для пациентов с диагностированной доктором болезнью. Не заменяет приём врача и не может использоваться для самодиагностики.
Диабетическая полинейропатия — симптомы и лечение
Что такое диабетическая полинейропатия? Причины возникновения, диагностику и методы лечения разберем в статье доктора Коптенко Нины Вячеславовны, невролога со стажем в 8 лет.

Невролог, стаж 8 лет
Над статьей доктора
Коптенко Нины Вячеславовны
работали
литературный редактор
,
научный редактор
и
шеф-редактор
Дата публикации 18 июля 2020
Обновлено 20 января 2022
Определение болезни. Причины заболевания
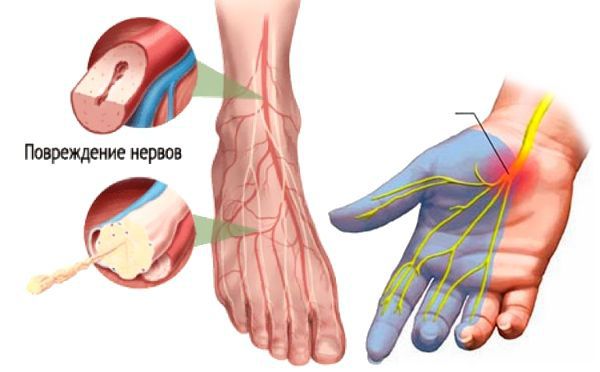
Повышенный уровень сахара в крови вызывает поражение периферической нервной системы, которое проявляется в виде развития диабетической нейропатии. Первоначальному повреждению подвергаются в основном длинные нервные волокна, обеспечивающие иннервацию (связь с центральной нервной системой) дистальных отделов нижних конечностей, т. к. они особенно чувствительные. Этим объясняется клиническая картина преимущественного поражения стоп. В дальнейшем в патологический процесс вовлекаются двигательные нервные волокна, нервные волокна, отвечающие за иннервацию внутренних органов, с чем связана мультисистемность поражения при СД.
В большинстве случаев сахарный диабет является непосредственной причиной развития диабетической полинейропатии. Однако существует ряд патологических состояний, которые повышают вероятность развития как СД, так и ДПН в последующем. К таким патологическим состояниям относятся:
- нарушение обмена глюкозы (генетически обусловленная повышенная устойчивость тканей к инсулину, хроническое воспаление любой локализации, которое ведёт к нарушению клеточного обмена);
- поражение сосудов атеросклеротическими или системными заболеваниями.
Увеличивают вероятность развития осложнений в виде диабетической полинейропатии наличие у больных СД предрасполагающих факторов, таких как артериальная гипертензия, гиперхолестеринемия, повышенный индекс массы тела, курение, злоупотребление алкоголем.
Симптомы диабетической полинейропатии
На ранних стадиях развития ДПН больные могут жаловаться на чувство онемения, покалывания, «ползания мурашек» (парестезии), жгучие, стреляющие, режущие боли в ногах, которые усиливаются во второй половине дня и часто являются причиной нарушения сна.
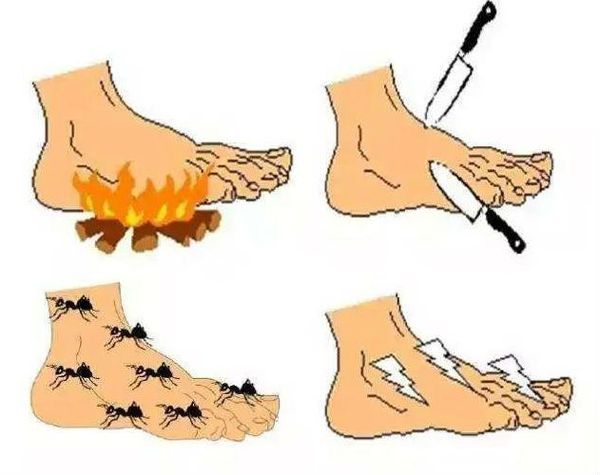
На более поздних стадиях болезни в патологический процесс вовлекаются тонкие нервные волокна, что проявляется возникновением гипералгезии или аллодинии. Гипералгезия характеризуется повышенной чувствительностью к боли от раздражителей, которые у здорового человека вызывают небольшую болевую реакцию (например, укол тупой иглой). Аллодиния — появление болевых ощущений в ответ на раздражение, которое в норме ими не сопровождается (прикосновение одеяла, кусочка ваты, кисточки).
Распространение клинических симптомов относительно симметрично, характерно начало с пальцев стоп по типу «носков» и по направлению снизу вверх. Вовлечение верхних конечностей отмечается на более поздних стадиях. Нарушение чувствительности рук распространяется по той же схеме, что и в нижних конечностях: снизу верх, принимая вид «перчаток». Наравне с нарушениями чувствительности при осмотре можно обнаружить снижение или выпадение сухожильных рефлексов, вначале дистальных (ахилловых) при проверке реакции подошвенного сгибания стопы на удар молоточком, затем коленных.
при прогрессировании диабетической полинейропатии появляются двигательные нарушения, такие как слабость и атрофия мышц. У некоторых больных на поздних стадиях характерным симптомом является паралич разгибателей стоп, в результате чего они не могут встать на пятки, а во время ходьбы выявляется патологическая походка — степпаж (при степпаже больной высоко поднимает ногу, выбрасывает её вперед и резко опускает). Скорость и вероятность развития двигательных симптомов зависит от множества факторов: как от контроля гликемии, так и от сопутствующих патологий (упомянутые ранее артериальная гипертензия, гиперхолестеринемия, курение, злоупотребление алкоголем).
Если у больного отмечаются резкие колебания уровня гликемии, например, при декомпенсации сахарного диабета или при резкой нормализации уровня глюкозы крови в начале лечения, может развиваться острая сенсорная полинейропатия (проявляется нарушением чувствительности). Среди основных остро развивающихся симптомов характерно появление интенсивных жгучих болей в стопах, ощущений «прострелов», «удара ножом или током», которые распространяются до уровня голеней, реже — бёдер. На фоне выраженного болевого синдрома нарушение чувствительности и двигательные симптомы практически никогда не выявляются. Снижение сухожильных рефлексов и атрофия мышц не характерны.
Патогенез диабетической полинейропатии
В развитии диабетической полинейропатии принято выделять несколько патогенетических механизмов. Основным фактором, запускающим каскад патологических реакций, является гипергликемия, которая, в свою очередь, провоцирует многообразные обменные нарушения.
Одной из основных теорий развития полинейропатии является метаболическая. Она основана на механизме недостатка инсулина, абсолютного или относительного, и развивающейся на фоне этого гипергликемии. Ферменты, участвующие в окислении глюкозы, истощаются, активность их снижается, в результате чего происходит активация альтернативных путей её метаболизма. Происходит накопление токсических продуктов, которые обладают высокой осмотической (всасывающей) активностью, вызывается чрезмерная клеточная гидратация (избыточное содержание воды в организме) и гибель клеток.
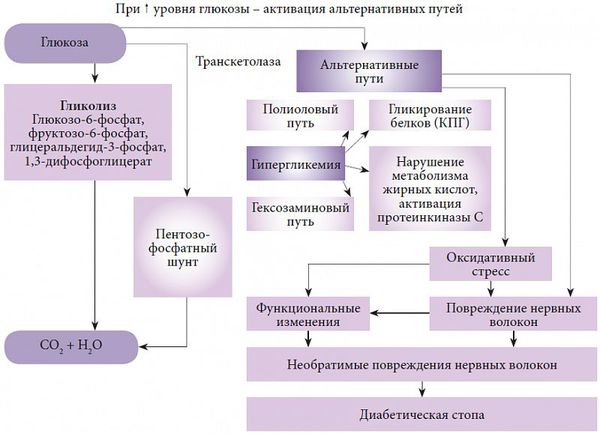
Другие важные патологические механизмы:
- Образование свободнорадикальных форм кислорода и развитие оксидативного стресса. Оксидативный стресс заключается в образовании недоокисленных продуктов обмена, которые агрессивно действуют на окружающие клетки и ткани, вызывая совокупность патологических реакций и гибель клеточных структур.
- Развитие дефицита эндотелиального релаксирующего фактора (NO), который ответственен за расслабление гладких мышц сосудов.
Все это приводит к разрушению структур биологических мембран, нарушению микроциркуляции и функций нервов.
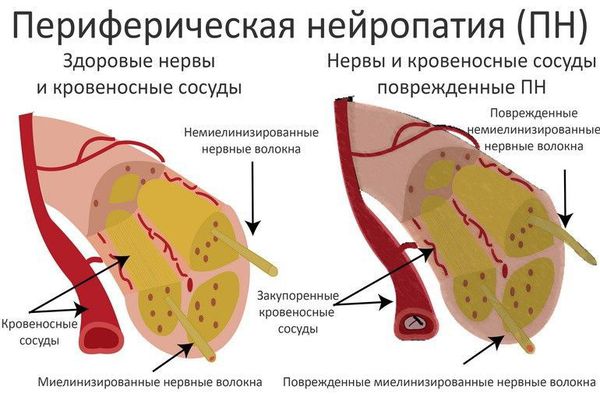
Классификация и стадии развития диабетической полинейропатии
Как и другие патологии периферической нервной системы, все диабетические нейропатии могут быть условно разделены на следующие:
- фокальные (с поражением отдельных нервов): мононевропатии (поражение одного нерва), радикулопатии (поражение, плексопатии (поражение нервных сплетений);
- множественные, или мультифокальные, невропатии (поражение нескольких отдельных нервов);
- диффузные (полиневропатии) — поражение всех нервных волокон какой-либо зоны организма.
При сахарном диабете наиболее частой формой поражения периферической нервной системы является именно полинейропатия.
ДПН по топографическому принципу:
- Дистальная полинейропатия затрагивает преимущественно стопы, а затем и кисти. Этот вид также имеет несколько вариантов:
- сенсорный (поражение чувствительных нервных волокон);
- моторный (поражение двигательных нейронов);
- смешанный (сенсомоторный);
- вегетативный (затрагивающий нервы различных органов).
- Проксимальная, преимущественно асимметричная моторная нейропатия. Затрагивает в основном мышцы бёдер и ягодиц с развитием в них слабости и болевого синдрома.
По клиническим проявлениям:
Выделяют стадии развития наиболее распространённой хронической дистальной сенсомоторной диабетической полинейропатии:
- 1 стадия — субклиническая нейропатия — характеризуется отсутствием клинически выраженных симптомов, может быть диагностирована в специализированных нейрофизиологических центрах.
- 2 стадия — клиническая нейропатия — клинические проявления зависят от формы полинейропатии и соответствуют лёгкой или умеренно выраженной ДПН. Если рассматривать хроническую ДПН, то наиболее характерным является наличие симптомов, усиливающихся к вечеру: жжение, покалывание, острая или пронзающая боль, отсутствие или нарушение чувствительности, снижение или отсутствие рефлексов. В случае острой ДПН основным симптомом является боль, возможно наличие гиперестезии, аллодинии, нарушения чувствительности минимальны или отсутствуют. При безболевой форме отсутствие боли сочетается со снижением или отсутствием чувствительности и снижением или отсутствием сухожильных рефлексов.