Количество людей с диабетом
2022: Число новых случаев сахарного диабета в России выросло за год на 15%
С января по середину ноября 2022 года в России зарегистрировано 345 тыс. новых пациентов с сахарным диабетом, тогда как за весь 2021-й выявлено около 300 тыс. таких больных. Такие цифры 14 ноября 2022 года привела директор ФГБУ « Национальный медицинский исследовательский центр эндокринологии» Минздрава России, член-корреспондент РАН Наталья Мокрышева.

Таким образом, прирост количества новых пациентов сахарным диабетом в 2022 году составит минимум 15%. В НМИЦ отметили, что не интерпретируют статистику: к увеличению роста заболеваемости приводит улучшение выявляемости пациентов с диабетом в регионах. По словам Мокрышевой, не меньше половины пациентов не знают о наличии у них диабета, поскольку они должным образом не обследованы.
Ранее президент Российской диабетической ассоциации, завотделом прогнозирования и инноваций диабета Института диабета НМИЦ эндокринологии Александр Майоров отмечал, что число пациентов с сахарным диабетом, зарегистрированных в РФ, составляет около 5 млн человек, еще 5 млн не знают о своем заболевании.
2021: В России насчитали 48 тыс. детей с диабетом
11 ноября 2021 года стало известно о том, что в России насчитывается 48 тыс. детей с диабетом первого типа, включая более 4 тыс. в Москве. Такие данные приводит «Коммерсантъ» со ссылкой на официальную статистику. Всего в России 264 тысячи пациентов с диагнозом «сахарный диабет 1-го типа».
В публикации говорится, что родителей детей с диабетом первого типа вынуждены самостоятельно приобретать приборы непрерывного мониторинга глюкозы (НМГ), хотя они включены Минздравом в стандарт оказания помощи и положены 85,5% детей с таким диагнозом.

11 ноября 2021 года стало известно о том, что в России насчитывается 48 тыс. детей с диабетом первого типа, включая более 4 тыс. в Москве
С 1 марта 2021 года в силу вступил обновленный стандарт оказания медицинской помощи детям с сахарным диабетом 1-го типа. В него впервые вошли системы непрерывного мониторинга глюкозы. Расходы на датчики для таких систем составляют около 9 тысяч рублей в месяц на одного пациента.
Согласно мониторингу организации ВОРДИ к началу 2021 года, в 53% опрошенных семей дети используют системы непрерывного мониторинга глюкозы, купленные за свой счет. Еще 42% родителей ответили, что не могут себе позволить расходные материалы для систем и вынужденно используют тест-полоски для глюкометра. Лишь 5% респондентов считают удобным использование глюкометра.
Позиция главного внештатного эндокринолога России Валентины Петерковой предполагает, что 50% детей с диабетом будут обеспечены инсулиновыми помпами, к 2021 году этот показатель составляет около 20%. С 2019 года расходные материалы к помпам начали выдавать бесплатно, с 2021 года установка инсулиновых помп вошла в ОМС.
2020: На начало года зарегистрировано 5,1 млн заболеваний в России
Численность пациентов с диагнозом «сахарный диабет» выросла за 2019 год среди взрослых — на 4,7%, среди детей — на 5,3%. На начало 2020 года было зарегистрировано 5,1 млн заболеваний сахарным диабетом у взрослого населения в России и почти 50 тысяч — у детей, говорила вице-премьер России Татьяна Голикова.
Голикова отметила, что из них 5 млн (98%) человек взяты под диспансерное наблюдение. Среди детей зарегистрировано 48,8 тыс. заболеваний, под диспансерное наблюдение взяты почти 48 тыс. (98,3%), добавила вице-премьер.
«Рост числа больных сахарным диабетом свидетельствует о том, что улучшается диагностика. Диабет стали выявлять раньше, что автоматически привело к увеличению числа больных этим заболеванием. Также люди стали уделять больше внимания своему здоровью и сами инициируют диагностику диабета. Однако немаловажным фактором заболеваемости диабетом остаются неправильное питание и нездоровый образ жизни», — подчеркнула она.
2019: 4,8 млн в России
На 2019 г в России, по данным Минздрава было уже 4,8 миллионов пациентов с диабетом, в том числе около 1 млн с диабетом инсулинозависимого типа.
Число пациентов с диабетом непрерывно растет, за последние 5 лет количество больных увеличилось на 23%.
В 2019 году число впервые установленных диагнозов сахарного диабета в России увеличилось на 27% по сравнению с показателями 2010 года.
2016: 415 млн в мире
На начало 2016 г., по данным ВОЗ, в мире насчитывалось 415 млн диабетиков – а через 12 лет их число вырастет вдвое. Немало страдающих этим заболеванием больных и в России: около 4 млн человек.
Симптомы диабета
К общим признакам сахарного диабета относятся:
- повышенная жажда и учащенное мочеиспускание в ночные часы,
- сухость кожных покровов,
- постоянное чувство голода,
- необъяснимое снижение массы тела,
- судороги икроножных мышц,
- покалывание и онемение в конечностях,
- нарушение зрения,
- зуд кожи и слизистых половых органов,
- сильная слабость и утомляемость,
- плохое заживление ран и
- повторяющиеся инфекции мочевых путей.
Если человек обнаруживает у себя эти симптомы – нужно как можно скорее обратиться к врачу.
Два типа диабета
Роль поджелудочной железы
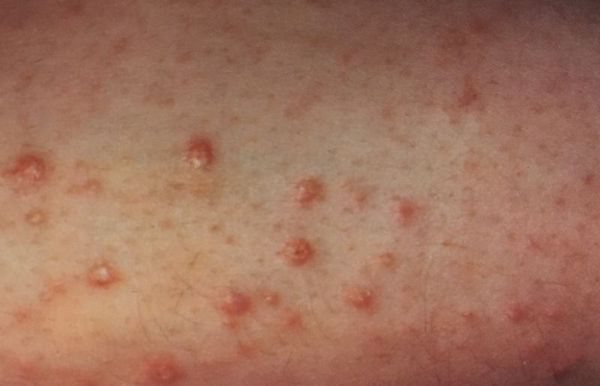
Поджелудочная железа помогает переваривать пищу, благодаря выделяющимся ферментам, а также вырабатывает инсулин для того, чтобы клетки организма могли правильным образом использовать свой основной источник энергии – глюкозу.
При сахарном диабете 1 типа поражаются бета-клетки поджелудочной железы, которые продуцируют инсулин. И в конечном итоге железа утрачивает способность вырабатывать этот жизненно важный гормон.
При диабете 2 типа поджелудочная железа все еще может продуцировать некоторое количество инсулина, но оно не является достаточным для полноценного функционирования организма.
Правильное дозирование инсулина очень важно для поддержания уровня глюкозы в крови в безопасном диапазоне.
Заболевание сахарным диабетом характеризуется хроническим течением и нарушением всех видов обмена веществ: углеводного, жирового, белкового, минерального и водно-солевого. Примерно у 20% пациентов, страдающих сахарным диабетом, развивается почечная недостаточность.
Сахарный диабет первого типа
Сахарный диабет 1-го типа чаще всего развивается в детском и подростковом возрасте, но может впервые появиться и во взрослом возрасте.
Сахарный диабет второго типа
Сахарный диабет 2-го типа, как правило, развивается у людей старше 40 лет и встречается в 4 раза чаще 1-го типа.
Сахарный диабет 2 типа (СД2) – метаболическое заболевание, характеризующееся хронической гипергликемией, развивающейся в результате нарастающего снижения выработки инсулина клетками поджелудочной железы, и нарушением взаимодействия инсулина с клетками тканей – инсулинорезистентностью. Распространенность хронической сердечной недостаточности у пациентов с СД 2-го типа, по данным на декабрь 2020 г, составляет от 24% до 40%.
С конца 1980-х по конец 2010-х годов заболевание приобрело масштаб пандемии: с 2000 года количество пациентов в мире увеличилось в три раза и по прогнозам будет продолжать расти в последующие годы. Всего в мире на начало 2019 года насчитывается порядка 425 миллионов человек, страдающих СД2. В России их число достигает около 4 миллионов, однако, по результатам эпидемиологического исследования NATION, около половины людей не знают о своём диагнозе. Таким образом, реальная цифра может быть вдвое больше.
Сахарный диабет второго типа связан с работой нескольких десятков генов, одним из которых является TCF7L2 — транскрипционный фактор (регулирует экспрессию других генов), запускающий сложный каскад реакций, приводящих к росту и развитию клеток поджелудочной железы, синтезирующих инсулин. Исследованный полиморфизм rs7903146 в этом гене ассоциирован с предрасположенностью к сахарному диабету второго типа. При этом генотип СТ повышает риск в 1,5 раза, а ТТ — в 2,5 раза.
Глюкоза — основной источник энергии для всех тканей организма, она попадает в клетку только под действием инсулина, который регулирует процесс запасания глюкозы в тканях печени, мышц и жировых тканях. При сахарном диабете инсулина недостаточно, чтобы обеспечить все ткани глюкозой, что приводит к высокому уровню ее в крови, но низкому — в клетках и тканях. Чтобы хоть как-то удовлетворить клеточный голод, организм начинает расщеплять жиры и белки. Зачастую это приводит к истощению организма и накоплению продуктов распада белков. Избытки глюкозы начинают выводиться почками — в моче появляется сахар. Вместе с глюкозой почки выводят огромное количество жидкости, это приводит к сильной жажде, обезвоживанию и нарушению баланса электролитов.
При сахарном диабете второго типа человек переедает и мало двигается, уровень глюкозы регулярно высокий и клетки вырабатывают много инсулина для ее усвоения. Большое количество глюкозы превращается в жирные кислоты, печень и мышцы не могут запасать такое количество гликогена. Происходит разрастание жировой ткани, она вырабатывает больше лептина (гормона сытости, который сообщает организму, что запасы пополнены), но чувствительность к лептину снижается, так как организм подстраивается под высокий уровень гормона. Человек продолжает переедать, глюкоза вновь поступает и клетки перестают реагировать на инсулин, таким образом вырабатывается инсулинорезистентность. Если вовремя скорректировать обмен веществ, изменив диету и прибегнув к физическим нагрузкам – мышцы начнут усваивать больше глюкозы, и жировая ткань будет расходоваться. Если не прибегнуть к этим мерам своевременно, развивается сахарный диабет второго типа: постоянно повышенная выработка инсулина приводит к истощению клеток поджелудочной железы и уровень инсулина падает, в результате человек имеет низкий уровень инсулина, а клетки становятся невосприимчивыми к нему.
Диагностика сахарного диабета в медицинском учреждении
Особое коварство сахарного диабета 2-го типа в том, что заболевание начинается постепенно, протекает с небольшим количеством симптомов. Из-за длительного бессимптомного периода больные обращаются к врачу очень поздно, когда 50% из них имеют осложнения из-за этой болезни. Поэтому очень важно сдавать анализ крови на глюкозу по полису ОМС ежегодно в рамках проведения профилактического медицинского осмотра или 1-го этапа диспансеризации. При подозрении на болезнь врач-терапевт выдаст направление к эндокринологу по ОМС. Первичная консультация эндокринолога включает осмотр пациента, выяснение беспокоящих жалоб и наследственной предрасположенности к эндокринологическим заболеваниям, выработку плана обследования.
Основным методом диагностики заболевания являются лабораторные тесты. Наличие гипергликемии (повышенного сахара крови) показывает повышенное (более 6,1 ммоль/л) содержание глюкозы в капиллярной крови, которую берут натощак из пальца. Но только этого показателя не всегда достаточно для установления диагноза сахарного диабета.
Обследование при подозрении на сахарный диабет включает также определение уровня:
- глюкозы и кетоновых тел в моче, поскольку в норме в моче их быть не должно. Это можно определить с помощью специальных тест-полосок;
- гликозилированного гемоглобина, который значительно повышается при сахарном диабете;
- С-пептида и инсулина в крови. При сахарном диабете I типа оба показателя значительно снижены, при II типе – практически не изменены.
А также проведение нагрузочного теста (теста толерантности к глюкозе): определение глюкозы натощак и через 1 и 2 часа после приема 75 г сахара, растворенного в 1,5 стаканах кипяченой воды. Подтверждают наличие сахарного диабета показатели >6,6 ммоль/л при первом измерении и >11,1 ммоль/л через 2 часа после нагрузки глюкозой.
Борьба с сахарным диабетом (федеральная программа)
Основная статья: Борьба с сахарным диабетом (федеральная программа)
Лечение диабета
Основная статья: Лечение диабета
Технологии в контроле диабета
Основная статья: Технологии для контроля и лечения диабета
2023
Ученые Пермского Политеха разработали математическую модель микроциркуляции в организме больных сахарным диабетом
13 февраля 2023 года представители Пермского Политеха сообщили о разработке, которая поможет избежать опасных осложнений сахарного диабета.
Как сообщалось, число пациентов с сахарным диабетом постоянно растет. Это заболевание зачастую приводит к опасным осложнениям. Например, нарушения кровоснабжения могут спровоцировать синдром диабетической стопы – патологические изменения в нервной системе, артериальном и микрососудистом русле и костно-суставном аппарате стопы. Для их диагностики на февраль 2023 года применяют неинвазивные экспериментальные методы. Но cхожие клинические проявления могут быть вызваны различными заболеваниями. Биомеханики Пермского Политеха разработали математическую модель микроциркуляции в организме больных сахарным диабетом. Она позволит спрогнозировать опасные последствия болезни и оптимизировать диагностику. Результаты исследования ученые опубликовали в «Российском журнале биомеханики» (2022). В работе также приняли участие специалисты ПГМУ им. академика Е.А. Вагнера. Исследование выполнено при финансовой поддержке Пермского НОЦ мирового уровня «Рациональное недропользование». Подробнее здесь.
Разработан инсулин в таблетках, который эффективно всасывается в кишечнике
В начале января 2023 года группа китайский исследователей сообщила, что им удалось доставить инсулин в толстую кишку крыс с помощью таблетки, принимаемой перорально и приводимой в действие химическими «микромоторами».
Пациенты с диабетом испытывают трудности с регулированием уровня глюкозы в крови, потому что у них вырабатывается мало или вообще не вырабатывается инсулин. Синтетический инсулин существует уже более ста лет, но его часто вводят с помощью инъекций или имплантированного насоса. Люди, страдающие диабетом, часто принимают инсулин несколько раз в день, поэтому частые инъекции могут быть болезненными, и в результате некоторые пациенты не принимают рекомендуемую дозу в нужное время.

Инсулин в таблетках
Лучшим подходом может стать активное перемещение лекарства по организму, как, например, в недавно представленной робокапсуле, которая доставляет свой груз, проникая в толстый слизистый слой тонкой кишки. Инфенг Ту, Фей Пенг, Кун Лю и их коллеги хотели добиться аналогичного эффекта с помощью мини-таблеток с инсулиновой нагрузкой, которые оснащены крошечными химическими «микромоторами», способными безопасно доставлять инсулин в толстую кишку.
Для изготовления этих таблеток, исследователи покрыли микрочастицы магния слоем раствора, содержащего инсулин, и слоем липосом. Затем они смешали эти частицы с пищевой содой, спрессовали их в мини-таблетки длиной около 3 мм и покрыли их раствором этерифицированного крахмала. Крахмал защитил таблетки от воздействия кислоты желудка, что позволило им добраться до толстой кишки в целости и сохранности. При разрушении микрочастицы магния вступали в реакцию с водой, образуя поток газообразных пузырьков водорода, которые действовали как микромоторы, продвигающие инсулин к толстой кишке для всасывания.
Команда ученых также протестировала свои мини-таблетки на крысах и обнаружила, что они могут значительно снизить уровень глюкозы в крови животных на пять часов. Фактически, они могли поддерживать уровень глюкозы почти на таком же низком уровне, как и инсулин, вводимый с помощью инъекций. Несмотря на необходимость дальнейшей работы, исследователи говорят, что это конкретный шаг к созданию более пероральных формул лекарств, традиционно используемых только для инъекций.
Диабет ускоряет старение мозга на 26%
В конце мая 2022 года ученые Университета штата Нью-Йорк в Стони-Бруке продемонстрировали, что нормальное старение мозга ускоряется примерно на 26% у людей с прогрессирующим диабетом 2 типа по сравнению с людьми без этого заболевания. Авторы исследования оценили связь между обычным старением мозга и старением, наблюдаемым при диабете 2 типа, и заметили, что при диабете 2 типа нейродегенерация протекает аналогично старению, но быстрее.
Одно из важных следствий этого вывода заключается в том, что даже типичное старение мозга может отражать изменения в регуляции мозгом глюкозы под действием инсулина. Полученные результаты также позволяют предположить, что к тому времени, когда диабет 2 типа будет официально диагностирован, в мозге уже могут быть значительные структурные повреждения у пациентов. По словам ученых, необходимы чувствительные способы обнаружения изменений в мозге, связанных с диабетом.

Стало известно о том, что диабет ускоряет старение мозга на 26%
Уже имеются убедительные доказательства связи диабета 2 типа с когнитивным снижением, однако на май 2022 года лишь немногие пациенты проходят комплексную когнитивную оценку в рамках клинического лечения. Бывает трудно провести различие между нормальным старением мозга, которое начинается в среднем возрасте, и старением мозга, вызванным или ускоренным диабетом. На май 2022 года ни одно исследование не проводило прямого сравнения неврологических изменений у здоровых людей в течение жизни с изменениями, происходящими у людей того же возраста с диабетом.
Для того, чтобы определить влияние диабета на мозг сверх нормального старения, команда исследователей использовала крупнейший доступный набор данных о структуре и функции мозга в течение всей жизни человека: данные UK Biobank, полученные от 20 тыс. человек в возрасте от 50 до 80 лет. Данный набор информации включает сканирование мозга и измерение функций мозга и содержит данные как здоровых людей, так и людей с диагнозом диабета 2 типа. Ученые использовали эти данные, чтобы определить, какие изменения мозга и когнитивных функций характерны для диабета, а не только для старения, а затем подтвердили эти результаты, сравнив их с мета-анализом почти 100 других исследований.
Анализ показал, что и старение, и диабет 2 типа вызывают изменения в исполнительных функциях, таких как рабочая память, обучение и гибкость мышления, а также изменения в скорости обработки информации мозгом. Однако у людей с диабетом исполнительные функции снижались еще на 13,1% сверх возрастных эффектов, а скорость обработки информации уменьшалась еще на 6,7% по сравнению с людьми того же возраста без диабета. Мета-анализ других исследований также подтвердил этот вывод: у людей с диабетом 2 типа последовательно и заметно снижались когнитивные показатели по сравнению со здоровыми людьми того же возраста и того же уровня образования.
Команда ученых также сравнила структуру и активность мозга людей с диабетом и без него с помощью магнитно-резонансной томографии (МРТ). Здесь они обнаружили уменьшение серого вещества мозга с возрастом, в основном в области вентрального стриатума, который имеет решающее значение для исполнительных функций мозга. При этом у людей с диабетом наблюдалось еще более выраженное уменьшение серого вещества помимо типичных возрастных эффектов, еще на 6,2% в вентральном стриатуме.
2021
Servier заплатит миллионы за смерть 2 тыс. человек от препарата для диабетиков
В конце марта 2021 года французский суд оштрафовал одну из крупнейших фармацевтических компаний страны Servier на 2,7 млн евро, признав ее виновной в обмане и непредумышленном убийстве около 2 тыс. человек. Servier обвинили в сокрытии потенциально смертельных побочных эффектов достаточно популярного препарата для диабетиков Mediator. Подробнее здесь.
Популярное лекарство для диабетиков отзывается из-за риска развития рака
В начале января 2021 года Nostrum Laboratories добровольно отзывает одну партию таблеток с замедленным высвобождением метформина гидрохлорида, поскольку было обнаружено, что они содержат чрезмерные уровни «вероятного канцерогена для человека». Подробнее здесь.
2020
Анонс инсулиновой шприц-ручки Medtronic InPen
В начале декабря 2020 года в результате стратегического приобретения Companion Medical компания Medtronic выпустила умную инсулиновую шприц-ручку для пациентов с сахарным диабетом, которым приходится делать несколько инъекций в день. Подробнее здесь.
Выпущено приложение для смартфона, выявляющее диабет
В середине августа 2020 года исследователи из Калифорнийского университета в Сан-Франциско представили новый метод обнаружения сахарного диабета. Они использовали общедоступное приложение Instant Heart Rate от компании Azumio для регистрации измерений фотоплетизмографии, к которому добавили алгоритм глубокого обучения. Подробнее здесь.
Цену на инсулин в США задрали в два раза
В конце января 2019 года некоммерческий институт оценки медицинских расходов HCCI опубликовал отчет, согласно которому стоимость инсулина для лечения диабета 1 типа в США за пятилетний период с 2012 по 2016 годы выросла почти вдвое, что обосновывает протесты со стороны населения по поводу роста цен на лекарственные препараты.
Согласно отчету, в 2012 году в среднем человек, страдающий диабетом 1 типа, тратил $2 864 в год на лечение, тогда как в 2016 году ежегодные расходы на инсулин выросли до $5 705. Эти цифры представляют собой совокупную сумму, выплаченную пациентом и его страхователем за лекарства, и не отражают скидки, выплаченные позднее.

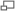
Стоимость инсулина для диабетиков возросла вдвое с 2012 по 2016 годы в СШ
Растущая стоимость инсулина заставляет некоторых пациентов подвергать риску собственное здоровье. Они начинают ограничивать употребление жизненно важных лекарств, потому что не могут позволить себе расходы на инсулин. Пациенты и члены их семей уже несколько раз выступали с протестами под окнами штаб-квартир производителей инсулина.
Согласно отчету HCCI, скачок расходов был обусловлен ростом цен на инсулин в целом и выпуском более дорогих препаратов производителями. Среднесуточное потребление инсулина за тот же пятилетний период выросло всего на 3%, а новые препараты не предоставляют особых преимуществ и составляют лишь небольшую долю от общего употребления. При этом цены меняются как на новые, так и на старые лекарства – один и тот же препарат стоил в 2016 году вдвое больше, чем в 2012.
45% россиян рискуют заболеть диабетом в ближайшие 10 лет
Научные сотрудники медико-генетического центра Genotek проанализировали результаты 2500 ДНК-тестов и выявили, что 40% россиян имеют рисковый вариант гена TCF7L2, повышающий предрасположенность к сахарному диабету второго типа в 1,5 раза — генотип СТ. Еще у 5% был обнаружен рисковый вариант этого же гена, повышающий предрасположенность к болезни в 2,5 раза — генотип ТТ. В сочетании с индексом массы тела более 25, генотип СТ повышает вероятность развития болезни минимум в 2,5 раза, а генотип ТТ — минимум в 4 раза. По статистике, из 2500 исследованных россиян, повышенный индекс массы тела имеет более 30%. Для исследования были использованы результаты ДНК-тестов мужчин и женщин в возрасте от 18 до 60 лет.
По данным Министерства здравоохранения порог заболеваемости сахарным диабетом второго типа опустился до 30 лет. Как прогнозирует Всемирная организация здравоохранения, диабет будет занимать седьмое место среди причин смертности к 2030 году. По данным ВОЗ, в России за 2015 год было зарегистрировано 4,5 млн пациентов с диагнозом сахарного диабета второго типа, при этом каждый год число возрастает на 3-5%, за последние 10 лет количество пациентов увеличилось на 2,2 млн человек. Врачи считают официальную статистику сильно заниженной, поскольку многие пациенты не обращаются за помощью или обращаются слишком поздно. По прогнозам Института диабета ФГБУ «Эндокринологический научный центр», реальная распространенность диабета второго типа в России в 3–4 раза выше официальных данных, то есть порядка 10–12 млн человек.
Соотношение вклада генетических факторов и факторов образа жизни, по мнению специалистов Института диабета, составляет 90% на 10%, но предрасположенность к развитию сахарного диабета II типа может никогда не реализоваться при правильном подходе к профилактике заболевания. Для определения превентивных мер необходимо рассчитать, насколько повышен генетический риск и как влияют на него факторы образа жизни. Важнейший фактор образа жизни в случае с сахарным диабетом — лишний вес, поэтому важно к результатам генетического анализа добавлять данные индекса массы тела (ИМТ) для расчета индивидуальных рисков. Чтобы узнать индекс массы тела, необходимо разделись вес человека в килограммах на его рост в метрах, возведенный в квадрат, а затем разделить вес на полученный результат. Вероятность возникновения сахарного диабета повышается в 1,6 раза при ИМТ равным 25-30, что в медицине считается избыточной массой тела. При ИМТ равным 30-35 вероятность развития болезни возрастает в 3 раза, при 35-40 – в 6 раз, а при ИМТ выше 40 – в 11 раз.
`ДНК-тест нужен для того, чтобы определить, в какой степени проблема касается именно вас. Наличие генетических маркеров, повышающих риск развития сахарного диабета в 1,5 раза и наличие маркеров, повышающих его в 2,5 раза — это разная степень риска и разные по усилиям меры профилактики. А если к этому добавляется повышенный индекс массы тела, то вероятность повышается минимум в 1,6 раза. Кому-то будет достаточно отказать себе в позднем ужине или десерте, а для кого-то профилактика станет серьезной мерой, полностью меняющей образ жизни. Это исследование направлено на привлечение внимания к проблеме сахарного диабета в России и разработку индивидуальных мер профилактики на основе особенностей генома`, — комментирует новость генетик, генеральный директор медико-генетического центра Genotek Ильинский Валерий.
`ДНК человека не меняется с течением времени, но меняются тенденции, от которых зависит наш образ жизни. С распространенностью фастфуда и продуктов с высоким содержанием сахара, с растущей проблемой низкой физической активности, сахарный диабет как заболевание молодеет. Уже сейчас врачи заявляют, что раньше он диагностировался у пожилых людей старше 60, но сейчас все чаще выявляется у пациентов в возрасте от 30-35 лет. Причина — генетическая предрасположенность, усугубленная нездоровым образом жизни`, — рассказывает кандидат медицинских наук, врач-терапевт медико-генетического центра Genotek Марина Степковская.
Инъекции инсулина
По данным на 2021 г, всем пациентам с сахарным диабетом 1-го типа, а также около 19% пациентов со 2-м типом диабета для поддержания целевого уровня сахара в крови необходимы ежедневные инъекции инсулина.
Диета
Высушенный, обжаренный и измельченный корень цикория при заваривании очень похож на кофе. Цикорий содержит полезный полисахарид инулин и антиоксиданты, полезен при сахарном диабете и гипертонии.
14 ноября — Всемирный день борьбы с сахарным диабетом
14 ноября отмечается Всемирный день борьбы с диабетом.
Статья для пациентов с диагностированной доктором болезнью. Не заменяет приём врача и не может использоваться для самодиагностики.
Сахарный диабет у детей — симптомы и лечение
Что такое сахарный диабет у детей? Причины возникновения, диагностику и методы лечения разберем в статье доктора Бабинцевой Марины Юрьевны, эндокринолога со стажем в 29 лет.

Эндокринолог, стаж 29 лет
Над статьей доктора
Бабинцевой Марины Юрьевны
работали
литературный редактор
,
научный редактор
и
шеф-редактор
Дата публикации
29 декабря 2020
Обновлено
7 июля 2022
Определение болезни. Причины заболевания
Сахарный диабет«сахарная болезнь» — это заболевание, которое вызывает сложные нарушения углеводного, жирового и белкового обменов. Оно связано с нарушением выработки инсулина, нарушением его воздействия на органы-мишени (сетчатку глаза, артерии, почки, сердце, головной мозг) либо с сочетанием этих факторов.
Основным симптомом является гипергликемия, т. е. высокий уровень глюкозы в крови, и её проявления в виде чрезмерного употребления воды, увеличения объёма мочи и токсического воздействия на органы-мишени.

Количество детей с диабетом возрастает с каждым годом, а диагностика этой серьёзной болезни не всегда адекватна.
Опасность сахарного диабета у детей и подростков заключается в развитии тяжёлых поздних осложнений, таких как диабетическая ретинопатияполинейропатия и др. При этом течение сахарного диабета, особенно 1-го типа, в юном возрасте очень неустойчиво: эпизодически уровень глюкозы снижается и повышается. Это связано воздействием внутренних и внешних факторов:
- снижением чувствительности к инсулину — инсулинорезистентностью;
- увеличением уровня гормона роста и половых гормонов;
- депрессией
- погрешностями в питании;
- пропуском необходимых инъекций инсулина и т. д.
Поэтому детям и подросткам с сахарным диабетом важно поддерживать нормальный уровень глюкозы в крови и компенсировать его при необходимости. Чтобы помочь ребёнку, родители и врачи-эндокринологи должны объединить усилия
Сахарный диабет у детей развивается под влиянием множества факторов. Все они связаны с поражением поджелудочной железы или её β-клеток, которые вырабатывают инсулин.
К причинам развития сахарного диабета у детей относят:
- Аутоиммунные нарушенияболезнь Бехтереваревматоидный артритсистемная красная волчанкасклеродермия, синдром Рейтера и др. Воздействие аутоантител приводит к абсолютной недостаточности инсулина и вызывают у детей развитие сахарного диабета 1-го типа.
- Влияние вирусовкраснухикори, эпидемического паротита и др. Они разрушают β-клетки и вызывают иммунное воспаление. Так, 20 % новорождённых, внутриутробно перенёсших краснуху, рождаются с сахарным диабетом [9]
- Острое и хроническое воспаление поджелудочной железы — являются причиной диабета в 30 % случаев [9]
- Физические и химические факторы, которые приводят к разрушению β-клеток: радиация, физическое повреждение поджелудочной железы, её сдавление опухолью, воздействие этанола, цитостатиков и др.
- Повышенный уровень антагонистов инсулина в крови — инсулиназы, глюкокортикоидов, гормона роста и др. Наблюдается при опухолях эндокринных желёз или хроническом стрессе. Вызывает относительную инсулиновую недостаточность.
- Инсулинорезистентностьблокады эффектов инсулина в клетках-мишенях или блокады, деструкции или снижения чувствительности инсулиновых рецепторов.
- Моногенетические повреждения, при которых нарушается кодирование синтеза нормальной молекулы инсулина (MODY-диабет) или рецепторов инсулина (инсулинорезистентность типа А).
Симптомы сахарного диабета у детей
Симптомы сахарного диабета у детей могут быть самыми разными, особенно в начале болезни.
Диабет 1-го типа сразу может начаться с серьёзных проявлений декомпенсированного кетоацидоза — слабости, неутолимой жажды, частого мочеиспускания, тошноты с приступами рвоты и потери сознания. Перед появлением этих симптомов больной обычно теряет вес. Если своевременно не начать лечение, ребёнок может впасть в кому.
На начальной стадии диабет 2-го типа нередко не проявляет себя. Иногда ребёнок жалуется на снижение зрения или на прыщи и фурункулы, которые в период полового созревания могут маскироваться под угревую болезнь
Иногда родители могут заметить у ребёнка, приученного к туалету, энурез. У девочек, особенно до начала полового созревания, часто возникает бактериальный вагиноз, который сопровождается обильными жидкими выделениями с неприятным запахом из половых путей
Также родителей должен насторожить кожный зуд, рецидивирующие бактериальные и грибковые кожные инфекции. Грибковые инфекции у детей встречаются значительно реже, чем у взрослых. Они могут появиться у тучных или ослабленных детей. Бактериальные инфекции в виде фурункулов, карбункулов, панарициев, пиодермий или рожистого воспаления возникают гораздо чаще.
К признакам кожной инфекции могут присоединяться другие нарушения: снижение школьной успеваемости, повышенная утомляемость, потеря веса или недостаточное увеличение массы тела относительно роста ребёнка.
Иногда манифестация сахарного диабета 2-го типа происходит остро — с признаков гиперосмолярной гипергликемии. При этом ребёнок может жаловаться на острую боль в животе, тошноту, частую рвоту, учащённое мочеиспускание и — оно становится частым и неглубоким. У ребёнка краснеют щёки, появляется запах ацетона изо рта, возможна потеря сознания.
К классическим симптомам диабета любого типа относят полиурию и полидипсию — увеличение объёма мочи и неутолимую жажду. Из-за повышенного уровня глюкозы в крови организм вынужден усиленно выводить её излишки вместе с мочой. У детей младшего возраста это проявляется недержанием мочи. Повышенное мочеотделение в свою очередь приводит к усилению жажды и сухости кожи, активное выведение глюкозы с мочой — к постоянному желанию есть, а при сахарном диабете 1-го типа — к снижению веса.
генетических форм сахарного диабета обычно возникают в первый месяц жизни или даже в период внутриутробного развития. В таких случаях наблюдается задержка роста и внутриутробного развития.
Патогенез сахарного диабета у детей
Патогенез сахарного диабета 1-го и 2-го типов различен.
Причиной диабета 1-го типа является абсолютная инсулиновая недостаточность. Она развивается из-за генетической предрасположенности, связанной с главным комплексом гистосовместимости (HLA) — важной частью иммунной системы.
При наличии предрасположенности и воздействии негативных факторов, например вирусов, возникает аутоагрессивный иммунный процесс, направленный на собственный организм. В ходе этого процесса развивается хронический иммунный инсулит, т. е. преддиабет.
При инсулите большое количество β-клеток поджелудочной железы подвергается разрушению. Вначале это приводит к снижению инсулинового ответа на введение глюкозы, при этом уровень инсулина натощак остаётся в пределах нормы. В дальнейшем при гибели 70-80 % клеток формируется абсолютная инсулиновая недостаточность.
Сахарный диабет 2-го типа вызывает относительная инсулиновая недостаточность. Гипергликемия при этом может возникать на фоне нормального или даже повышенного уровня инсулина. Причинами относительной нехватки инсулина являются либо избыточное количество контринсулярных факторов, подавляющих действие инсулина, либо инсулинорезистентность — снижение чувствительности к инсулину.
К контринсулярным факторам относятcя:
- инсулиназа — становится более активной при дефиците цинка и меди [9]. Её концентрация увеличивается при повышенном уровне соматотропного гормона или глюкокортикостероидов, например при акромегалии или болезни Иценко — Кушинга. Кроме того, в период полового созревания клетки печени вырабатывают больше инсулиназы. Это объясняет частое появление первых признаков диабета в этом возрасте.
- протеиназа — разрушает инсулин, может поступать в большом количестве из очагов воспаления;
- вещества, связывающие молекулы инсулина, например плазменные ингибиторы инсулина белковой природы;
- β-липопротеины — образуют с инсулином неактивные комплексы, их концентрация увеличивается при высоком уровне соматотропного гормона;
- контринсулярные гормоны — катехоламины, глюкокортикостероиды, тиреоидные гормоны, соматотропный гормон, глюкагон.
Инсулинорезистентность может возникать из-за нарушения рецепторных или пострецепторных механизмов, которые позволяют реализовать эффект инсулина в клетках-мишенях.
К причинам поражения рецепторов относят:
- нарушение способности связываться с инсулином и прочности такой связи при длительной гипергликемии;
- разрушение или нарушение состояния молекул рецепторов;
- образование большого количества свободных радикалов при длительной гипоксии.
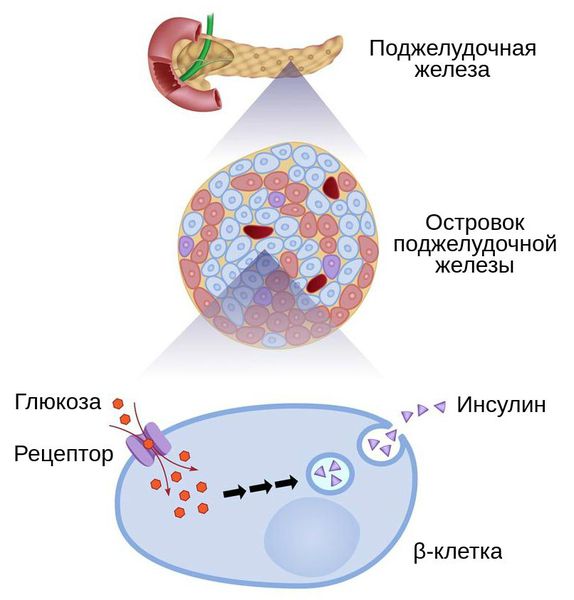
И абсолютная, и относительная инсулиновая недостаточность приводят к гипергликемии. Из-за превышения порога глюкозы и замедления её перехода через почечные канальцы обратно в кровоток возникает глюкозурия — появление глюкозы в моче.
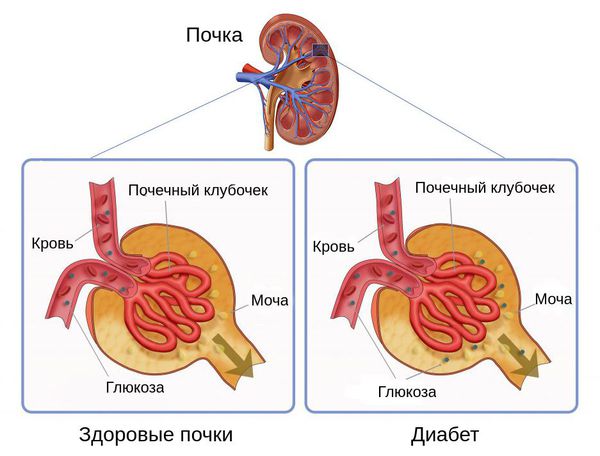
Глюкозурия и гипергликемия объясняют основные симптомы сахарного диабета — увеличение объёма мочи и неутолимую жажду. Эти симптомы в свою очередь приводят к нарушению водно-электролитного баланса и появлению признаков обезвоживания.
Помимо водно-электролитного баланса, при сахарном диабете нарушается белковый и жировой обмен. Расщепление белков и жиров усиливается, из-за чего повышается уровень остаточного азота и кетоновых тел в крови и моче, а также уровень липидов в крови.
Классификация и стадии развития сахарного диабета у детей
В течении сахарного диабета условно выделяют две стадии:
- Преддиабет — доклиническая стадия, при которой в зависимости от типа болезни могут быть выявлены антитела к β-клеткам поджелудочной железы или инсулинорезистентность.
- Клиническая стадия — начинается с появления первых симптомов диабета. Подразделяется на три фазы: компенсации, субкоменсации и декомпенсации углеводного обмена.
Чаще используется классификация по причине развития диабета. Выделяют:
1. Сахарный диабет 1-го типа — чаще выявляется в детском и юношеском возрасте. Связан с деструкцией β-клеток поджелудочной железы. Приводит к абсолютному дефициту инсулина. Различают две формы:
- аутоиммунную — когда деструкция β-клеток вызвана аутоиммунным воздействием;
- идиопатическую — когда деструкция β-клеток не связана с аутоиммунным процессом.
2. Сахарный диабет 2-го типа — встречается в детском возрасте намного реже. В основном связан с сочетанием инсулинорезистентности и недостаточной выработкой инсулина.
3. Специфические типы диабета
- генетические дефекты β-клеточной функции — неонатальный, митохондриальный и MODY-диабет;
- генетические дефекты действия инсулина — инсулинорезистентность типа А, лепречаунизм, синдром Рабсона — Менденхолла, липоатрофический диабет и др.;
- сахарный диабет, вызванный нарушением экзокринной функции поджелудочной железы — травма или удаление органа, панкреатит, гемохроматоз и др.;
- сахарный диабет как проявление эндокринопатии — возникает при синдроме Иценко — Кушинга, акромегалии, альдостероме и др.;
- сахарный диабет, вызванный приёмом лекарств — глюкокортикоидов, никотиновой кислоты, тиреоидных гормонов, тиазидов, интерферона альфа и др.;
- сахарный диабет как осложнение инфекционных заболеваний — врождённой краснухи, цитомегаловирусаэнтеровируса
- редкие формы иммунного сахарного диабета — синдром мышечной скованности, диабет, вызванный выработкой антител к рецепторам инсулина, синдром полиэндокринной аутоиммунной недостаточности I и II типа и др.;
- генетические заболевания, не всегда связанные с сахарным диабетом — синдром Дауна, синдром Клайнфельтера, синдром Тёрнера, порфирия и др. [1][2][7]
Отдельно стоит сказать о трёх специфических типах диабета, связанных с генетическим дефектов β-клеток:
- MODY-диабет — диабет взрослого типа у молодых. Включает в себя несколько форм сахарного диабета, связанных с определённой генетической мутацией. Диагностируется у 1-5 % детей [1]. Обычно протекает в лёгкой форме с быстрой компенсацией углеводного обмена на фоне лечения [1][8]
- Неонатальный диабет — выявляется в первые 6 месяцев жизни ребёнка. Отличается высоким уровнем гликемии — до 70-100 ммоль/л, замедлением внутриутробного развития и симптомами обезвоживания. Бывает транзисторным и перманентным. При транзисторной форме после 1,5-2 лет наступает период независимости от инсулина, который обычно продолжается до полового созревания. При перманентной форме такого периода нет — пациент всегда остаётся инсулинозависимым.
- Митохондриальный диабет — точечная мутация, которая наследуется исключительно по материнской линии. Часто имеет сопутствующую тугоухость, неврологические нарушения и миопатии.
Осложнения сахарного диабета у детей
Осложнения сахарного диабета у детей делятся на острые и отсроченные.
Острые осложнения связаны с нестабильным течением сахарного диабета и резкой декомпенсацией углеводного обмена. Это может произойти на любом сроке болезни из-за стрессов, нарушения диеты или тактики лечения, острых, хронических инфекций или иных сопутствующих заболеваний.
Дело в том, что дети и подростки, особенно с диабетом 1-го типа, часто сталкиваются с психологическими проблемами по поводу своей болезни. Например, у них может развиться расстройство адаптации, как в данном случае. Кроме того, из-за усиливающихся комплексов и стресса они могут преднамеренно нарушать диету или прекращать инсулинотерапию, не подозревая о других серьёзных проблемах, которые могут случиться. В результате возникает либо гипогликемия с возможным развитием гипогликемической комы, либо значительная гипергликемия с диабетическим кетоацидозом или гипергликемическим гиперосмолярным статусом.
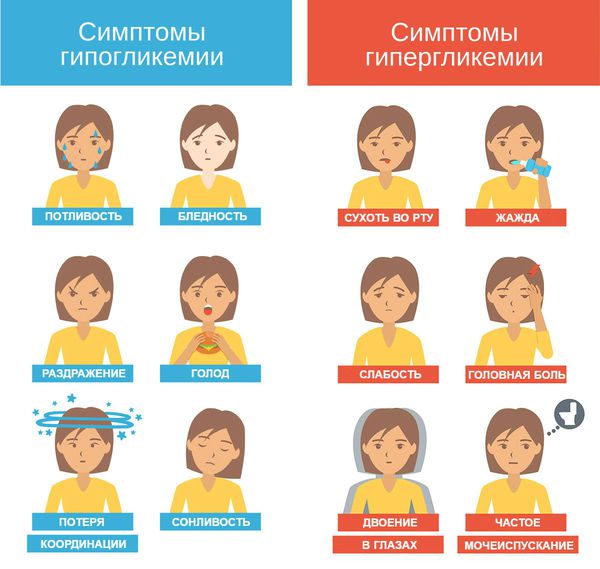
Гипогликемия — самое частое осложнение диабета 1-го типа. В случае диабета 2-го типа она может возникнуть при необходимости инсулинотерапии или лечении производными сульфонилмочевины.
Гипогликемия у детей может проявляться дрожью, тахикардией, повышенным потоотделением. Иногда на первый план выходят симптомы нейрогликопении: головная боль, сонливость и нарушение концентрации. У маленьких детей с гипогликемией можно заметить изменения поведения, такие как вспышки гнева, беспокойство, раздражительность или апатия.
Начинается осложнение по-разному: от мягкого течения с незначительным обезвоживанием до тяжёлого течения с серьёзным обезвоживанием и потерей сознания.
К симптомам диабетического кетоацидоза относят сухость кожи, повышенную жажду, тахикардию, учащённое дыхание или дыхание Куссмауля — редкое, глубокое, с шумным вдохом и резким выдохом, запах ацетона изо рта, тошноту, рвоту, боль в животе, спутанность или потерю сознания.
К лабораторным признакам относят:
- уровень глюкозы в крови больше 11 ммоль/л;
- повышенная концентрация кетоновых тел в крови и моче;
- уровень pH меньше 7,3;
- уровень бикарбоната меньше 15 ммоль/л [1][2][7]
Гипергликемический гиперосмолярный статус может возникать при сахарном диабете новорождённых, диабете 1-го и 2-го типа. Проявляется судорогами, агрессией, потерей сознания.
К лабораторным признакам относят:
- уровень глюкозы в крови от 33 ммоль/л и выше;
- незначительное увеличение концентрации кетоновых тел в крови и моче;
- уровень pH ниже 7,3;
- уровень бикарбоната ниже 15 ммоль/л [1][2][7]
Отсроченные осложнения диабета начинают формироваться в детстве, но могут проявиться позже, уже во взрослом возрасте. К таким осложнениям относят диабетическую полинейропатию, ретинопатию и нефропатию.
Нейропатия является наиболее частым отсроченным осложнением у детей с диабетом. В этом возрасте оно, как правило, находится в доклинической или первичной клинической стадии.
При периферической нейропатии чаще страдают нижние конечности. При этом может возникать онемение, покалывание, жжение в пальцах рук и ног и кратковременные судороги. Даже лёгкие прикосновения могут приносить дискомфорт или боль.
Поражение автономных нервов нарушает работу внутренних органов: сердца, желудочно-кишечного тракта, урогенитальной системы и др. Поэтому симптомы автономной полинейропатии многочисленны и разнообразны. Они зависят от того, за иннервацию какого органа отвечают поражённые нервные волокна. Ребёнка может беспокоить тахикардия в покое, снижение артериального давления при изменении положения тела, изжога, боль в желудке, нарушение мочеиспускания и т. д.
Диабетическая ретинопатия связана с поражением сосудов сетчатки. Она может проявиться у детей в течение года после начала заболевания, а иногда только при инсулинорезистентности.
На начальных стадиях осложнение никак себя не проявляет. По мере прогрессирования болезни у ребёнка могут появиться жалобы на ухудшение зрения, появление «мушек», точек или пелены перед глазами, трудность при чтении, иногда боль в глазах после зрительной нагрузки.

Диабетическая нефропатия, возникшая в детском или подростковом возрасте, является основной причиной инвалидности и смерти взрослых пациентов с диабетом. У детей это осложнение, как правило, находится в доклинической стадии, поэтому врачи часто недооценивают наличие этой проблемы.
Выявить доклиническую диабетическую нефропатию можно при регулярной проверке лабораторных показателей, которые могут указывать на диабетическое поражение почек. К таким показателям относят уровень альбумина и креатинина, скорость клубочковой фильтрации и др. Например, начинающаяся нефропатия у детей и подростков проявляется микроальбуминурией — когда уровень альбумина в утренней моче равен 30-300 мг/л.
Кроме полинейропатии, ретинопатии и нефропатии, связанных с поражением мелких сосудов, у детей развиваются начальные проявления макроангиопатийатеросклероз коронарных артерий. Чаще всего подобные осложнения связаны с плохим контролем уровня глюкозы в крови.
Диагностика сахарного диабета у детей
Диагностировать сахарный диабет у детей, особенно младшего возраста, не так просто. Боли в животе, тошноту и рвоту можно ошибочно принять за признаки острого или хронического энтероколита. Полиурия, недержание мочи и энурез маскируются под инфекции мочевыводящих путей. Слабость, быстрая утомляемость, фурункулы, снижение или увеличение массы тела у подростков часто объясняют гормональными изменениями.
Основным методом диагностики сахарного диабета по-прежнему остаётся определение уровня прандиальной и постпрандиальной глюкозы в крови, а также уровня гликированного гемоглобина. Прандиальную глюкозу измеряют во время приёма пищи, постпрандиальную — через два часа после еды, гликированный гемоглобин — независимо от приёма пищи и времени суток.

Диагностические критерии диабета у детей аналогичны критериям болезни у взрослых. Это:
- симптомы диабета со случайно выявленным уровнем глюкозы в крови ≥ 11 ммоль/л;
- уровень глюкозы в крови натощак ≥ 7 ммоль/л;
- уровень глюкозы в крови при глюкозотолерантном тесте ≥ 11 ммоль/л;
- уровень гликированного гемоглобина > 6,5 % [1][2][5][6][7]
Маленьким детям с подозрением на сахарный диабет необходимо определить уровень глюкозы в моче: у здоровых людей глюкоза не обнаруживается. Кроме того, важно оценить уровень кетонов в моче (ацетоацетат) и крови (β-оксибутират).
После подтверждения диагноза необходимо определить тип диабета. От него зависит лечение и прогноз болезни.
Важным критерием диабета 1-го типа является уровень инсулина и С-пептида. Их низкие цифры и отсутствие повышения в ответ на нагрузку глюкозой говорят в пользу диабета 1-го типа. Однако в период появления первых явных симптомов болезни может возникнуть эффект «наложения». Хроническая гипергликемия у детей с диабетом 2-го типа может снизить уровень инсулина, тогда как у детей с диабетом 1-го типа «резервы» инсулина могут сохраняться довольно долго
При возникновении симптомов сахарного диабета у новорождённых необходимо провести генетическую диагностику, особенно при наличии сахарного диабета у близких родственников ребёнка.
