О профилактике диабетической стопы большая часть пациентов вспоминает после того, как наличие диабета того или иного типа уже зафиксировано. К сожалению, еще некоторая часть о предупреждении осложнений или слышать не хотят, или вообще о них ничего не знают.

Между тем, разработана программа профилактики, следуя которой можно добиться значительных результатов и снизить процент заболеваемости до минимального уровня. Она состоит из нескольких важных пунктов, где, пожалуй, главными являются скрининговые исследования состояния больных, имеющих СД, и выявление пациентов, составляющих группы риска в отношении формирования СДС. В группу риска входят больные, у которых уже диагностирована:
- Нейропатия (соматическая или автономная);
- Атеросклеротическое поражение сосудов (периферических) нижних конечностей, которое чаще преследует мужчин, носящих внушительный вес своего тела;
- Деструктивные изменения стоп;
- Ранее перенесенные болезни нижних конечностей (по данным анамнеза);
- Снижение остроты зрения или его потеря;
- Проблемы с почками, причиной которых стал диабет (особенное место в этом ряду принадлежит хроническому течению почечной недостаточности, дошедшей до терминальной фазы);
- Отдельное проживание от семьи, знакомых, когда пациент находится в некоторой изоляции;
- Избыточное потребление горячительных напитков или наличие такой вредной привычки, как курение;
- Возраст за 60, а для мужчин – и того раньше.
Кроме этого, к мерам, предупреждающим развитие диабетической стопы, относят:
- Обучение пациентов: диета, контроль за уровнем сахара, введение инсулина, физическая нагрузка, режим;
- Педантичный подход к подбору обуви, особенно, предназначенной для повседневного ношения. Своевременный заказ и изготовление ее в ортопедической мастерской;
- Систематическое наблюдение лечащего врача за самим больным и его ногами. Каждый раз, посещая доктора, но не реже 1 раза в полгода, больной сахарным диабетом должен предоставить ноги для осмотра, а врач обязан их осмотреть и вынести свой вердикт.
Борьба с инфекцией
Показания к назначению антибиотиков:
- рана с признаками инфекции;
- ишемический некроз;
- длительно существующий дефект больших размеров с высоким риском инфицирования.
Выбор препарата основывается на результатах бакпосева и определения чувствительности микроорганизмов. Предпочтение отдают пенициллинам (Амоксиклав), цефалоспоринам (Цефтриаксон, Цефепим), фторхинолонам (Офлоксацин, Ципрофлоксацин), аминогликозидам (Амикацин, Гентамицин).
Антибиотики принимают перорально и вводят парентерально. Длительность лечения зависит от состояния пациента. Более легкие формы требуют назначения препарата на 10-14 дней, тяжелые – на месяц и более.
Тактика ведения пациента
Лечением диабетической стопы занимаются несколько специалистов: терапевт, эндокринолог, ангиохирург, подолог. Терапевт (или семейный врач) занимается первичной диагностикой синдрома диабетической стопы, определением тактики ведения пациента, направлением на консультацию к узким специалистам. Такие же функции и у эндокринолога. Кроме того, этот врач занимается основным заболеванием.
Ангиохирург специализируется на сосудистой патологии, проводит мероприятия по восстановлению кровоснабжения, а в критических ситуациях занимается ампутацией. Подолог – врач, в работу которого входит уход за ступнями, обработка диабетической стопы, лечение вросших ногтей и т.д.
Лечение диабетической стопы основывается на четырех основных пунктах:
- Достижение компенсации сахарного диабета.
- Правильный уход за ступнями, чтоб избежать появления осложнений.
- Медикаментозная терапия.
- Немедикаментозные методы.
Компенсация основного заболевания
Гипергликемия является пусковым механизмом развития всех известных осложнений сахарного диабета. Удержание показателей сахара в крови в допустимых пределах предотвращает прогрессирование поражения сосудов и нервов, на чем основано развитие диабетической стопы.
По результатам диагностических методов исследований эндокринолог определяет эффективность схемы инсулинотерапии или приема сахароснижающих препаратов (зависит от типа основного заболевания). При необходимости проводится коррекция, одно средство заменяется другим или добавляется дополнительный препарат.

Самоконтроль уровня сахара в крови – важное профилактическое мероприятие при диабетической стопе
Важно! Необходимо добиться показателей сахара в крови не выше 6 ммоль/л, а гликозилированного гемоглобина (HbA1c) – не больше 6,5%.
Уход за стопами
Все диабетики должны соблюдать правила ухода за ногами, чтоб не допустить развития осложнений или замедлить их прогрессирование. Строгость выполнения зависит от того, насколько пострадал уровень чувствительности больного. Например, пациент с нормальными показателями чувствительности может подстригать ногти на ногах ножницами, а с нарушенными – только подпиливать.
Советы специалистов по уходу за ногами заключаются в следующем:
- Подбор правильной обуви. Могут использоваться ортопедические модели или те, которые изготовлены по индивидуальным параметрам пациента. Возможно применение корректоров клювовидных пальцев, бурсопротекторов, защищающих межпальцевые промежутки, ортопедических стелек.
- Своевременное удаление мозолей. Вскрывать волдыри самостоятельно не рекомендуется, желательно доверить эту процедуру врачу.
- Устранение утолщения ногтевых пластин. Если такое состояние вызвано грибком, целесообразно провести антимикотическое лечение. Другие причины требуют постоянного спиливания верхушки ногтя.
- Избавление от сухости кожи и трещин. Используется смягчающий крем или противогрибковое лечение (зависит от этиологического фактора).
Диабетическая стопа
Одно из наиболее тяжелых осложнений ангиопатии сосудов ног. Может развиваться при инсулинозависимом и инсулиннезависимом типах болезни. Проявляется гнойно-некротическими процессами, образованием язв, поражением костных и сухожильных структур. В процесс вовлекается система иннервации, мышечный аппарат, глубокие ткани.
Часто возникает на фоне присоединения инфекционной микрофлоры, травматизации, грибковых поражений. Неверно подобранная обувь и вредные привычки – распространенные факторы-провокаторы патологии.
Симптомы диабетической стопы:
- раны, изъязвления на ногах на фоне сахарного диабета;
- утолщение ногтевых пластин;
- грибковая инфекция на ступнях;
- зуд;
- болевой синдром;
- хромота или другие трудности, возникающие в процессе ходьбы;
- изменение цвета кожи;
- отечность;
- появление онемения;
- гипертермия.

Диабетическая стопа – глубокое поражение костно-сухожильных структур на фоне диабета
Гангрена ноги в пожилом возрасте и угроза ампутации конечности

Гангреной называется некроз тканей, который сопровождается в разных органах человека. Обычно данный процесс сопровождается почернением кожи.
Кожный покров приобретает темный оттенок из-за выделения сульфида железа, который образуется из железа гемоглобина в присутствии сероводорода воздуха. Другими словами, появление сульфида железа провоцирует разрушение гемоглобина в плазме.
Причины возникновения гангрены в пожилом возрасте
Гангрена чаще всего развивается на тех участках тела, которые располагаются дальше всего от сердца, то есть на верхних и нижних конечностях.
Основные причины появления поражения:
- Обморожение.
- Ранее перенесенные ожоги (в том числе и химические).
- Воздействие на кожу током.
- Травмы, сопровождающиеся повреждением сосудов.
- Пролежни у лежачих больных.
- Ношение тесной обуви.
- Курение.
- Незалеченные раны, мозоли на ногах.
- Избыточная масса тела.
Часто гангрена является последствием после ранения огнестрельным оружием или осколком военных снарядов.
Спровоцировать развитие данного патологического процесса может также сдавливание ноги на протяжении длительного периода времени, например, нахождение под обломками дома после его разрушения или машины после дорожно-транспортного происшествия.
Причинами появления данного недуга может стать протея (бактерия), кишечная палочка, проказа, микробактерия лепра или туберкулезная палочка.
Гангрена может появиться из-за интоксикации организма ацетоном, свинцом, ртутью или ботулизмом.
Формы заболевания
Существует несколько форм гангрены. Все они появляются по разным причинам и имеют несколько отличительную симптоматику.
Сухая
Сухая форма характеризуется приостановлением кровообращения, что влечет за собой постепенное отмирание тканей.
Чаще всего данный вид гангрены поражает сразу обе ноги у человека. Начинается гангрена ноги с мумифицирования отдельного участка ног.
Обычно пораженные участки со временем сами отделяются от тела, то есть ампутируются.
Медики утверждают, что данная форма является самой безопасной и при отсутствии инфекции не угрожает человеку летальным исходом.
Способствует развитию данной формы патологического процесса именно обезвоживание. Сухая гангрена весьма медленно развивается, иногда это может занять несколько лет.
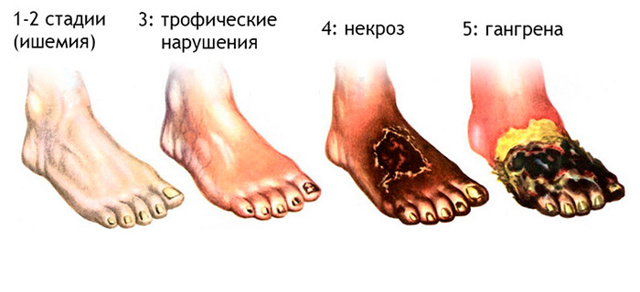
Стадии развития гангрены ноги
Первый признак гангрены ноги – это боль. Изначально она несильная, но со временем усиливается. Обычно никакими местными анальгетиками устранить болевые ощущения не получается.
Со временем человек теряет чувствительность по причине отмирания тканей. При сухой гангрене ноги в пожилом возрасте нижние конечности сначала бледнеют, затем темнеют и сморщиваются.
Подобному виду поражения специфический запах не свойственный, гангрена не распространяется на те участки нижних конечностей, где нормальное кровообращение.
Влажная
Влажная форма также характеризуется нарушением кровотока. Пораженные участки нижних конечностей сначала становятся «мраморными» на вид, на них хорошо просматривается венозная сетка. Затем поражённая зона постепенно отекает, у человека пропадает чувствительность. Особенность данной формы заключается в ее быстром распространении по телу.
По внешнему виду определить такую гангрену весьма несложно. Пораженный участок приобретает сине-фиолетовый оттенок, иногда зеленый. При надавливании на участок ноги издается звук, напоминающий легкий треск.
Влажная гангрена характеризуется скоплением продуктов распада, которые затем весьма быстро распространяются по всему организму, вызывая его интоксикацию.
Симптомы влажной гангрены ноги:
- Ощущение сухости во рту.
- Увеличение частоты сердечных сокращений.
- Учащенное дыхание.
- Слабость.
- Заторможенность.
- Судороги нижних конечностей.
- Появление плохо заживающих язв.
У людей на начальных стадиях данного недуга постоянно мерзнут ноги, даже в летнее время года.
Газовая
Газовая форма гангрены – самая опасная и быстроразвивающаяся. Первый признак гангрены ноги – резкие болевые ощущения.
Начальная стадия гангрены ноги заключается в посинении кожного покрова, но очертания пораженного участка остаются белыми.

Газовая форма гангрены ноги
Если надавить на рану, то на поверхности появляются пузырьки газа, которые пахнут гнилью.
Общие симптомы недуга
- Нарушение теплообмена кожного покрова.
- Утрата чувствительности.
- Онемение.
- Повышенная утомляемость.
- Нарушение координации.
- Хромота.
- Ощущение жжения.
Стадии болезни
Стадии сухой гангрены ноги:
- Нарушение кровотока.
- Постепенное отмирание тканей.
- Усыхание поражённого участка.
- Уменьшение в размерах пораженного органа.
- Почернение ноги.
Влажная гангрена начинает развиваться с молниеносного отмирания тканей. Все ткани могут отмереть буквально на пару часов. Затем к процессу присоединяется инфекция, которая провоцирует развитие воспалительного процесса. За этим следует появление сильного отека поражённого участка, увеличение его в размерах и потемнение.
Сухая гангрена от влажной отличается тем, что организм может отличить поражение и поставить так называемую «защиту» в виде небольшого кожного валика.
При влажной гангрене иммунная система это сделать не может по причине присоединения инфекции, поэтому процесс распространяется по всей ноге.
Диагностика гангрены у пожилых людей
При появлении первых симптомов недуга стоит незамедлительно посетить врача-хирурга. Медик проводит изначально осмотр пораженного участка.
Сегодня квалифицированные медики сразу по внешнему виду определяют данную проблему, но если у человека начальная стадия заболевания, то хирургом проводится простой тест: врач обматывает ниткой и оставляет поражённый участок ноги, если нитка начинает врезаться в кожу из-за сильного распухания конечности, то врач ставит окончательный диагноз.
Диагностика гангрены ноги в пожилом возрасте
Наряду с осмотром у врача больному потребуется сдать общий биохимический анализ крови. Также потребуется дать плазму на предмет исследования ее на зараженность.
Помимо того больным сдаётся анализ мочи и анализ выделений из раны на предмет выявления бактерий. Кроме этого, врач назначает рентгенографию мышечных тканей нижних конечностей.
Лечение
Сегодня лечение гангрены ног предусматривает как консервативное лечение, так и оперативное вмешательство.
Медикаментозное
Лечение недуга напрямую зависит от формы гангрены. Так, к примеру, для лечения сухой назначаются обезболивающие препараты и лекарства, которые улучшают и нормализуют кровоток.
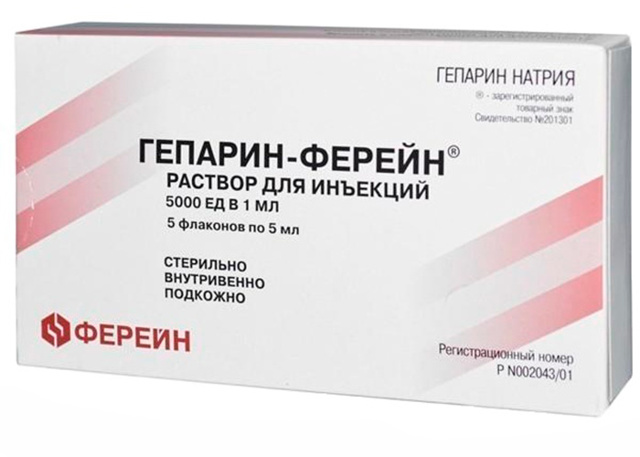
Обязательным является прием медикаментов, направленных на разрушение тромбов:
- «Гепарин».
- «Перфторан».
- «Ретаваза».
- «Левостор».
При лечении влажной дополнительно применяются антибактериальные средства, уничтожающие инфекции и бактерии.
Гепарин для лечения гангрены ноги в пожилом возрасте
Лечение газовой гангрены самое сложное. Больному приходится принимать антибиотики и противогангренозную сыворотку.
Также человеку придётся пройти процедуру гипербарической оксигенации, которая проводится посредством помещения ноги в специальную барокамеру для уничтожения клостридий.
Оперативное вмешательство
Сегодня ампутация ноги при гангрене в пожилом возрасте делается только в том случае, если нижняя конечность полностью отмерла.
Также оперативное вмешательство проводится с целью сохранности жизни человека, то есть нога ампутируется для того, чтобы предотвратить процесс развития поражения на другие участки тела.
Сегодня медики предпринимают все меры, чтобы избежать ампутации ноги при гангрене.
Оперативное вмешательство проводится чаще всего на диабетических гангренах, так как они очень сложно поддаются медикаментозному лечению и быстро распространяются.

Существует несколько уровней ампутации. Ампутация пальцев проводится при гнойном распаде. Ампутируются только пораженные пальцы.
Если недуг поразил передний отдел стопы, то медиками делается операция по резекции стопы (иссечение срединного отдела стопы).
Если гангрена поразила большие участки, то делается ампутация голени. В этом случае после полного заживления раны и восстановления человеку понадобится протезирование.
Помимо ампутаций при сухой форме гангрены медиками проводятся внутрисосудистые операции для нормализации кровотока. Часто также делается шунтирование закупоренных сосудов.
Народные методы
Одним из самых эффективных народных средств для лечения гангрены является сырой картофель.
Его необходимо натереть на крупной терке, и приложить полученную кашицу к ногам, затем обмотать конечности полиэтиленовой пленкой, а сверху завязать бинтами для плотности.

Делать это следует каждый вечер перед сном, компрессы оставляются на всю ночь.
Средство на основе лопуха:
- Промойте листья лопуха под проточной водой.
- Измельчите мелко ножом или при помощи мясорубки.
- Приложите кашицу к ногам.
- Обмотайте пленкой, а сверху тканью.
- Оставить компресс на ночь.
Профилактика гангрены
Гангрена — заболевание, которое весьма сложно поддается лечению, поэтому появление данного недуга лучше предотвратить, чем лечить.
- Своевременный уход за ранами на ногах.
- Контроль уровня сахара (при сахарном диабете).
- Избегание переохлаждения ног.
- Своевременное лечение заболеваний сосудов.
- Ведение здорового образа жизни.
- Правильное и полноценное питание.
- Ношение просторной обуви.
- Ежедневный массаж пальцев и ступней.
В целях профилактики медики рекомендуют на протяжении 30 дней принимать по половине таблетки аспирина 2 раза в день.
Заключение
Гангрена ноги — это весьма опасное для человеческой жизни заболевание. Данный недуг крайне сложно протекает, очень трудно поддается лечению.
Опасность данного вида поражения заключается в ее быстром распространении по организму, что может повлечь за собой утрату нижних конечностей или даже смерть.
Как развивается СДС
Все зависит от степени компенсации сахарного диабета. Удерживая сахар на уровне допустимых значений нормы, соблюдая все предписания, можно долго не позволять диабету разрушать организм, однако он никуда не исчезает и рано или поздно начнет активно напоминать о себе.
Патогенез формирования диабетической стопы обусловлен тремя главными причинами:

- Диабетической нейропатией – наиболее частым осложнением СД;
- Поражением кровеносных сосудов нижних конечностей;
- Инфекцией, которая обычно всегда сопутствует первым двум факторам.
Преобладание тех или иных нарушений: то ли клинической картины нейропатии, то ли изменений со стороны периферического кровотока, определяет симптомы диабетической стопы, которые представляют собой 3 формы патологического процесса. Таким образом, выделяют:
- Нейропатический вариант, для которого характерны поражения нервной системы, как соматической, так и вегетативной. Классификация нейропатии при диабете довольно обширна, однако главной движущей силой развития СДС принято считать снижение проводимости нервных импульсов в чувствительных и двигательных периферических нервах, а также нарушение всех видов чувствительности (вибрационная, тактильная, тепловая). Нейропатия, как признак диабетической стопы, может протекать по трем сценариям:диабетической язвы стопы,остеоартропатии с формированием сустава Шарко,нейропатического отека;
- диабетической язвы стопы,
- остеоартропатии с формированием сустава Шарко,
- нейропатического отека;
- Ишемическую разновидность, развивающуюся вследствие атеросклеротических изменений стенок артериальных сосудов ног и приводящую к нарушению магистрального тока крови;
- Нейроишемическую или смешанную форму, включающую признаки и нейропатиии, и ишемических поражений, обусловленных патологическими процессами, затрагивающими нервную систему и магистральное сосудистое русло.
Изолированные формы, в частности, нейропатическая и ишемическая, встречаются реже, разве что в начале процесса. Как правило, с течением времени формируется смешанная форма: если СДС инициирует ишемия, то без участия нервов не обойдется, и наоборот – нейропатия рано или поздно привлечет к участию сосуды, которые у диабетиков очень быстро и часто поражаются атеросклерозом.
Телепрограмма о диабете и диабетической стопе
Больные сахарным диабетом в большей степени подвержены атеросклерозу, чем остальные жители планеты, причем, атеросклеротический процесс у них имеет свои особенности: диффузные изменения нередко касаются артериальных сосудов среднего и мелкого калибра, что приводят к нарушениям кровотока не только в магистральных сегментах, но и в микроциркуляторном русле. Для ишемической формы характерны такие признаки диабетической стопы:

ишемия в ступне при СД
- Интенсивные боли в покое, преимущественно беспокоящие ночью;
- Ослабление болевых ощущений при использовании высоких подушек или подъеме головного конца кровати, а также при опускании ног (перемещение из горизонтального положения в сидячее);
- Кожные покровы стопы холодные наощупь, выглядят неестественно бледными или синюшными с розовато-красным оттенком, что объясняется ответной реакцией капиллярных сосудов на ишемию;
- Язвы в виде акральных некрозов, возникают на участках самого высокого давления, обычно это кончики пальцев или краевая поверхность пятки. Провоцируют формирование язвенных дефектов отеки, тесная обувь, деструктивные изменения стопы. Присоединение вторичной инфекции, как анаэробной, так и аэробной – явление при сахарном диабете нередкое. Обширные гнойные поражения (диабетическая гангрена) опять-таки требуют срочного хирургического вмешательства. К сожалению, часто спасением для больного является ампутация конечности (самый благоприятный вариант – на уровне нижней трети голени). Однако мы несколько опережаем события, поэтому вернемся к более щадящим методам лечения диабетической стопы.
Особенности лечения
В зависимости от степени поражения и типа гангрены, врач может назначить медикаментозную терапию. Лечение гангрены при сахарном диабете в первую очередь направлено на восстановления трофики тканей и возобновление адекватного кровообращения.
Консервативная терапия состоит из следующих моментов:
- устранение факторов, которые привели к развитию гангрены (вросший ноготь, механические повреждения целостности кожи);
- по необходимости назначают антибактериальные препараты (согласно результатам антибиотикограммы);
- коррекция инсулинотерапии или используемых сахароснижающих средств;
- инфузионная терапия для устранения симптомов интоксикации;
- обработка пораженного участка антисептиками;
- противоотечные препараты;
- нормализация рациона питания, отказ от вредных привычек;
- спазмолитики для купирования болевого синдрома;
- иммуностимуляторы и витамины, чтобы поддержать защитные силы организма.
Хирургические методы
Если лечить гангрену консервативными методами не получается, используют хирургическое лечение. Различают такие способы восстановления кровотока:
- удаление образовавшегося тромба;
- шунтирование, позволяющее сделать «обходной» путь для тока крови;
- установка стента – специального приспособления, которое предупреждает повторное сужение просвета артерии;
- ампутация – удаление пораженной области выше границы здорового и «больного» участка.

Ампутация является единственным вариантом хирургического лечения при влажной гангрене. При сухой этот метод используется в случае неэффективности консервативной терапии.
Народные способы
Такое лечение довольно распространено из-за осознания тяжести своего состояния больными. Терапия народными средствами подразумевает использование различных мазей, приготовленных в домашних условиях.
Рецепт №1
Измельченные корни окопника смешать с цветками акации и каштана (5:1:1). Добавить 2 ст.л. водки и поставить в теплое место. Вмешать свиной нутряной жир в 2 раза меньше количества окопника. Поставить в духовку томить на 3 часа, не допуская, чтобы масса кипела. Мазь наносится на пораженную зону, сверху – повязка или лист капусты.
- Диабетическая ангиопатия нижних конечностей
- Методы лечения диабетической нейропатии ног
Рецепт №2
В одинаковом количестве смешать следующие ингредиенты:
- канифоль;
- липовый мед;
- воск;
- свежее сало;
- растительный жир;
- хозяйственное мыло.
Довести до кипения. Добавить в таком же количестве измельченный чеснок, листья алоэ и лук. Хранить в холоде. Перед нанесением разогревать на паровой бане.
Как выявить риск диабетической стопы
Профилактика диабетической гангрены заключается в следующем:
- отказаться от вредных привычек;
- поддерживать уровень сахара в крови в допустимых пределах;
- следить за появлением механических повреждений, мозолей, язв на ногах;
- отказаться от тесной обуви;
- следить за гигиеной ног;
- своевременно лечить грибковые инфекции.
Лучше предотвратить развитие осложнения сахарного диабета, чем бороться с его последствиями.
Клиническая картина
Симптомы диабетической ангиопатии нижних конечностей зависят от течения патологического процесса:
- I стадия – визуальные изменения отсутствуют, пациент жалоб не имеет, инструментальные и лабораторные обследования показывают развитие атеросклеротического процесса в сосудах;
- II стадия – появление так называемой перемежающейся хромоты – специфического симптома, который характеризуется необходимостью останавливаться во время ходьбы из-за сильной боли в ногах, исчезающей во время отдыха;
- III стадия – болевой синдром появляется и при отсутствии нагрузки на ноги, требуя постоянной смены положения в кровати;
- IV стадия – образование безболезненных язв и омертвевших участков на коже из-за серьезных нарушений трофики тканей и клеток.

Атеросклероз – одно из проявлений диабетической ангиопатии ног
Сопровождающие симптомы, характерные для поражения сосудов ног при сахарном диабете:
- чувство жжения, покалывания, «мурашек»;
- образование сосудистых звездочек;
- бледность кожных покровов;
- сухость кожи, шелушение, выпадение волосяного покрова;
- ломкость ногтей на ногах;
- развитие отечности.
Оперативные вмешательства
На фоне синдрома диабетической стопы хирургические операции могут иметь несколько целей: восстановление кровоснабжения той или иной области, экстренное удаление нижней конечности при критических показателях гнойно-некротических процессов и ортопедическая коррекция.
Основные методы хирургической реконструкции:
- Шунтирование (аорто-бедренное, подвздошно-бедренное, бедренно-бедренное, бедренно-подколенное) – часто используемое вмешательство, которое позволяет создать обходной путь для крови.
- Баллонная ангиопластика – механическое «раздувание» пораженной области артерии, восстанавливающее кровоток. Может проводиться в виде отдельной операции или сочетаться с установкой стента (приспособление, которое удерживает восстановленную область от повторного сужения).
- Симпатэктомия – вмешательство, при котором удаляют несколько поясничных ганглиев, отвечающих за регуляцию сосудистого тонуса.

Баллонная ангиопластика – метод увеличения просвета пораженной артерии
Ампутация – удаление нежизнеспособных тканей вместе с суставно-костными элементами. Высота вмешательства определяется ангиохирургом. Ортопедическая коррекция представлена артродезом голеностопного сустава, пластикой ахиллова сухожилья.
Признаки гангрены при сахарном диабете полностью зависят от течения, характера и типа патологического процесса. Как правило, больные диабетом имеют сниженную тактильную и болевую чувствительность из-за поражения нервной ткани. Появившиеся ранки, трещины, мозоли, царапины часто остаются без внимания. Это безобидно до тех пор, пока через нарушенную целостность кожных покровов не происходит проникновение грибков, бактерий и других патологических микроорганизмов.

Трофические язвы – «входные ворота» для инфекции при гангрене
Начальная стадия поражения характеризуется изменением цвета кожных покровов. Они могут стать красными, бледными или багрово-синюшными. Все виды чувствительности (температурная, болевая, тактильная, вибрационная) резко нарушены. В пальцах ног и в ступнях появляется боль, ощущение покалывания, тяжести.
На ощупь конечности становятся холодными. Появляется отечность, сухость кожных покровов, выпадение волосяного покрова. Со временем стопа деформируется, вовлекаются в процесс мышцы, сухожилья и костные структуры. Ногти становятся ломкими, разрушаются, меняется их структура и цвет. Часто развиваются грибковые поражения.
Сухая гангрена
На фоне вышеперечисленных симптомов появляется четко ограниченный пораженный участок. Он становится темно-коричневого или черного цвета, уменьшается в объеме, как бы «засыхая».
Такой вид патологии не смертелен для жизни и здоровья пациента, поскольку «больной» участок не распадается, а токсины вырабатываются очень медленно и в малых количествах. Общее состояние человека практически не меняется, симптомы интоксикации отсутствуют.
Влажная гангрена
Имеет яркое начало и быстрое развитие. Особенность заключается в следующем:
- пораженный участок увеличивается в размерах из-за значительного отека;
- кожные покровы становятся как бы раздутым, обретают фиолетовый окрас;
- появляется специфический зловонный запах (результат распада тканей);
- образование пузырей с гнилостным содержимым;
- отсутствие четкой границы между здоровыми и «больными» тканями;
- симптомы интоксикации (повышенная температура тела, озноб, головная боль, головокружение, слабость);
- снижение артериального давления, тахикардия.

Влажная гангрена требует своевременной медицинской помощи, иначе некроз распространяется на соседние здоровые ткани и продолжает интенсивное отравление организма токсическими продуктами распада.
Как диагностируют гангрену

Диагностика начинается с осмотра больного и выявления первопричины гангрены. При первых признаках заболевания обращайтесь в наш центр – так Вы сразу попадете в руки к профессионалам, имеющим опыт в лечении заболевания.
В их распоряжении есть новейшее оборудование для полного клинического осмотра и обследования. Аппараты триплексного сканирования артерий и вен, коронарной ангиографии, томографии, УЗДС.
Сопутствующие факторы
Гангрена возникает на фоне следующих факторов-провокаторов:
- медленная регенерация клеток и тканей, которая характерна для больных сахарным диабетом;
- полинейропатия – поражение нервных клеток и стволов, возникающее на фоне нарушения обменных процессов в организме;
- патология процесса образования костной ткани;
- состояние иммунодефицита;
- ожирение;
- вредные привычки (злоупотребление спиртными напитками, табакокурение);
- неправильно подобранная обувь.

Тесная обувь или неверно подобранный размер – один из факторов развития гангрены на фоне сахарного диабета
Важно! В большинстве случаев роль играет не один конкретный фактор, а их комплексное сочетание.
Дефект нейропатического характера, перерастающий в язву
Участок мягких тканей стопы, который испытывает самое большое давление, создаваемое костью с одной стороны и твердой поверхностью – с другой (подошвы, промежутки между пальцами) наиболее уязвим в плане возникновения нейропатического дефекта. Нейропатия, медленно развивающаяся в течение длительного времени, создает условия для деформации стопы и передаче чрезмерно увеличенного давления на различные участки стопы. Это ведет к утолщению кожи за счет разрастания рогового слоя (гиперкератоз).
В тканях, расположенных под слоем гиперкератоза, из-за постоянного давления начинается воспалительное уничтожение собственных клеток своими же гидролитическими ферментами (аутолиз), ведущее к формированию диабетической язвы стопы.

Самое интересное, что больной зачастую вообще не подозревает о происходящих событиях и симптомы диабетической стопы не замечает, поскольку стопа выглядит, как обычно, а болевая чувствительность снижена. Пациент может ходить в неудобной обуви и не реагировать на мозоли и потертости, не замечать трещины, ранки, занозы, которые являются входными воротами для любой инфекции, а в первую очередь – населяющей поверхность стоп. Кроме этого, нижние конечности человека даже без сахарного диабета подвержены влиянию не всегда благоприятных факторов, которое диабетик тем более не почувствует, к примеру:
- Попытка приобрести шоколадный загар незаметно может закончиться ожогом тыла стопы;
- Приятные (на первый взгляд) прогулки по горячему песку босыми ногами могут обжечь подошвы (имеющему сахарный диабет человеку трудно правильно оценить температуру поверхности, на которую он становится);
- Использование для снятия ороговевшего слоя кожи кератолитической мази на основе салициловой кислоты (химический фактор).
Диабетическая язва стопы легко инфицируется патогенными микроорганизмами, широко распространенными в окружающей среде (стрептококки, стафилококки, кишечная палочка и другие анаэробы).
Патогенная микрофлора, попавшая в язвенный дефект, за счет выработки гиалуронидазы приводит к развитию некротического процесса (гангрены) сначала на поверхности, а потом – с вовлечением подлежащих тканей (подкожно-жировой слой, мышечные волокна, кости и связки). Подобное состояние выглядит непривлекательно, кроме этого, оно способно инициировать тромбоз сосудов микроциркуляторного русла и распространение патологического процесса, захватывающего все новые и новые территории (нейроишемический вариант СДС ).

начальная и прогрессирующая стадии язвенного поражения
В особо серьезных случаях инфицирование язвенного дефекта ведет не только к поражениям нижележащих тканей, но и сопровождается выделением газа, то есть, к развитию газовой гангрены, требующей:
- Экстренного оперативного вмешательства с иссечением омертвевших тканей;
- Назначения адекватных доз антибиотиков (внутривенно);
- Строжайшего контроля над уровнем глюкозы в крови.
Следует заметить, что своевременное и правильное консервативное лечение диабетической стопы в более чем в 90% случаев не допускает крайних мер.
При установлении диагноза диабетической нейропатии лечащему врачу (обычно эндокринологу) необходимо лечить диабетическую стопу совместно с неврологом. Комплексная терапия, в которой так нуждается больной, включает:
- Первым делом пациент должен отказаться от вредных привычек (курение, алкоголь);
- Не менее важным мероприятием является строжайший контроль над компенсацией обмена углеводов;
- Назначение ингибиторов альдозоредуктазы и ангиопротекторов;
- Использование дезинтоксикационных методов – гемосорбции, плазмафереза, энтеросорбции;
- Проведение симптоматической терапии, назначение противосудорожных препаратов, физиотерапевтических процедур.
Медикаментозное лечение
Стандарты применения лекарственных препаратов для лечения диабетической стопы имеют два основных направления, которые могут использоваться в комбинации. Сюда относят средства для улучшения обменных процессов в нервной ткани и применение медикаментов для устранения симптоматики в виде боли и нарушения чувствительности.
Влияющие на метаболизм препараты
Широко применяемые группы медикаментов – производные альфа-липоевой кислоты и витамины В-ряда. Раньше назначались и другие препараты, но ничего из них не подтвердило свою эффективность. «Метаболические» средства способны замедлить прогрессирование нейропатической формы патологии и уменьшить яркость симптомов.
Альфа-липоевая кислота (Берлитион, Тиогамма, Эспа-Липон) обладает следующими свойствами:
- связывает и выводит свободные радикалы;
- улучшает кровоток по эпиневральным сосудам (тем, которые питают нервы);
- восстанавливает недостаточность клеточных ферментов;
- усиливает скорость распространения возбудимости по нервным волокнам.

Тиогамма – производное альфа-липоевой (тиоктовой) кислоты, устраняющее клинику синдрома диабетической стопы
Количество витаминов В-ряда в крови при сахарном диабете резко снижено. Это связано с их интенсивным выведением с мочой. Обычные монопрепараты на витаминной основе являются водорастворимыми и плохо проникают через гематоэнцефалический барьер. Для решения этого вопроса были созданы Нейромультивит, Мильгамма, Бенфотиамин.
Симптоматическое лечение
Такая терапия применяется не у всех пациентов, поскольку болезненность начальной стадии позже заменяется полным отсутствием боли и резким снижением всех видов чувствительности.
Важно! Обычные анальгетики и противовоспалительные препараты малоэффективны в устранении болевого синдрома.
Лечат пациентов, имеющих яркие проявления патологии, антидепрессантами (Амитриптилин, Имипрамин) и противосудорожными средствами (Карбамазепин, Тегретол, Фенитоин). Обе группы не используются, если у больного есть глаукома, поскольку они способны влиять на внутриглазное давление.
На данный момент широкое применение также получили:
- Габапентин – противосудорожное средство, способное подавлять нейропатический болевой синдром. Побочные эффекты практически нехарактерны. Может появляться головокружение, легкая тошнота, сонливость.
- Прегабалин – также относится к группе противосудорожных препаратов, имеет похожий с Габапентином механизм действия.
- Дулоксетин – антидепрессант, имеющий центральное действие. С осторожностью следует назначать диабетикам, у которых есть глаукома и суицидальные мысли на фоне патологии нервной системы.
Виды диабетической гангрены
В зависимости от происхождения различают следующие виды омертвения тканей:
- Нейропатического типа – развивается на фоне патологического процесса нервной ткани.
- Ангиопатического типа – появляется в результате деструкции сосудов и нарушения трофики.
- Остеопатического типа – происходит поражение костных элементов и структур опорно-двигательного аппарата.
- Смешанный тип – сочетает одновременно несколько видов гангрены.
По течению и характеру клинических проявлений различают сухой и влажный вид омертвения тканей.
Сухая гангрена возникает тогда, когда просвет артерий уменьшается постепенно. Процесс растягивается на 3-7 лет. За это время диабетик успевает приспособиться к своему состоянию. Поражение начинается с пальцев на ногах и не имеет обычно признаков инфекционного процесса.
Влажная гангрена сопровождается присоединением инфекции, причем размножение микроорганизмов происходит значительными темпами. Патология имеет острый характер, быстро развивается. Организм пациента страдает от ярких проявлений интоксикации.
Советский учебный фильм о диабетической стопе
Как бы современные препараты не были эффективны, пока больной наступает на рану, можно не ожидать ее заживления. Если язва локализуется в области голени или тыльной поверхности, в дополнительных разгрузочных приспособлениях необходимость отсутствует. При расположении на опорной поверхности используют специальную повязку из полимерных материалов или полубашмак. Как правило, пальцы оставляют открытыми.
Важно! Средний показатель заживления существовавших годами язв на фоне разгрузочного метода – 90 дней.

Сапожок – один из способов разгрузки больной ноги
Новшество
Новое в лечении синдрома диабетической стопы средство Эберпрот-П – кубинский препарат, который представляет собой рекомбинантный фактор роста эпидермальных клеток. Этот уникальный медикамент разработан для максимально быстрой регенерации клеток в зоне язвенного дефекта, вводится непосредственно по краям раны, меняя иглу после каждого прокола.

Эберпрот-П – средство для местных инъекций, которые вводятся в зоны язвенных дефектов
Кубинские врачи предполагают, что средство снижает количество необходимо санаций, уменьшает риск ампутации, способствует быстрому заживлению язв. На территории Кубы Эберпрот-П достается больным бесплатно. В других странах его цена вырастает до нескольких тысяч долларов.
Мокрая гангрена нижних конечностей
Влажная гангрена нижних конечностей – это некроз тканей, не успевающих высыхать. В недавнем прошлом диагноз являлся приговором. С появлением антибиотиков, сильных антибактериальных препаратов ситуация изменилась. Летальный исход стал редкостью, специалисты прилагают усилия, чтобы облегчить состояние пациента.

Что такое влажная гангрена и ее признаки
Омертвление тканей при гангрене происходит в виде гнилостного распада. Присутствует сильнейшая интоксикация.
По международной классификации МКБ 10 этому заболеванию присвоено несколько шифров в зависимости от локализации, причины и вида процесса. Водяная гангрена ноги имеет кодировку R–02. Если причиной некроза является сахарный диабет, то в описании болезни врач укажет коды Е10–Е14.
Классификация заболевания по месту локализации:
- некроз конечности в полном объеме;
- гангрена стопы;
- некроз пальцев;
- омертвление ногтевых пластин.
Признаки, сопровождающие некроз тканей, зависят от вида заболевания. Симптоматика влажной гангрены по месту локализации:
- наличие воспалительного процесса, отека по месту локализации процесса;
- гноетечение;
- отвратительный запах гниения;
- повышение местной температуры в зоне поражения;
- отслоение участков некроза;
- цвет омертвевшей ткани – зеленый, черный, гнилостный;
- сильнейший болевой синдром.
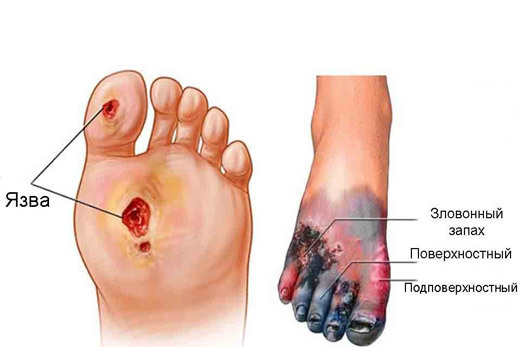
Если болезнь вызвана сахарным диабетом, то проявления заболевания будут несколько иными. Что увидит врач при осмотре пациента:
- отечность;
- мраморные разводы на коже;
- наличие красных пятен на коже;
- выделение жидкости со следами крови;
- невозможность прощупать пульс на периферических кровеносных сосудах.
Кроме местных признаков некроза, присутствует общее поражение организма. Общее состояние пациента выглядит следующим образом:
- повышение температуры до критических значений;
- озноб, тремор, слабость;
- тахикардия;
- спутанность сознания;
- признаки общей интоксикации;
- рвота.
Симптоматика процесса необычна и носит ярко выраженный характер. Это побуждает обратиться за медицинской помощью в кратчайшие сроки.
В каких случаях возникает
Мокрая гангрена ноги развивается в результате нарушения кровообращения в конечности. Причины этого состояния разнообразны:
- травмы крупных сосудов;
- размозжение тканей;
- состояние после синдрома длительного сдавливания;
- повреждение сосудов обломками кости при закрытых переломах;
- ожоги – термальный, химический;
- обморожение;
- образование эмбола;
- сахарный диабет;
- тромбоз глубоких вен;
- ущемление грыжи в нижней части позвоночного столба;
- пролежни;
- нейропатии;
- болезнь Рейно.
С этими заболеваниями можно жить долго и счастливо и не знать, что такое гангрена. Эти состояния могут вызвать некроз тканей в присутствии следующих факторов:
- избыточная масса тела;
- отечность и постозность тканей;
- анемия в анамнезе;
- заболевания эндокринной системы;
- иммунодефицитные состояния;
- недостаток витаминов и питательных веществ, применение практик голодания;
- наличие хронических заболеваний инфекционного характера без должного лечения;
- интоксикация, обезвоживание;
- метаболические расстройства в анамнезе.
Все эти процессы сопровождаются нарушением нормальной циркуляции крови, что провоцирует развитие гангрены.
Какой прогноз жизни
Мокрая разновидность гангрены имеет худший прогноз по выживанию пациента. На длительность жизни при своевременном лечении заболевание не оказывает влияние, но резко ухудшает ее качество.
Обязательным методом лечения является ампутация пораженного очага – пальца, стопы, конечности. Это приводит к инвалидности пациента.
Методы лечения
Водяная гангрена имеет характерные внешние проявления. Диагноз устанавливает врач по результатам осмотра пациента, по анализу его жалоб. Все остальные методы обследования являются дополнительными и используются для оценки степени интоксикации, выявлении патогенного организма, вызвавшего некроз тканей.
Диагностика включает в себя:
- анализ крови – присутствует снижение уровня лейкоцитов и повышение РОЭ;
- биохимия крови – отмечают повышение С-реактивного белка, изменение нормальных показателей печеночных ферментов и уровня мочевины;
- анализ мочи – позволяет исключить анаэробную гангрену;
- рентген конечности – также для исключения анаэробной разновидности гангренозного процесса. Кроме этого, для оценки состояния костных структур;
- бакпосев отделяемого из раны – для выявления возбудителя заболевания.
Лечение мокрой гангрены проводится исключительно хирургическим путем. Пораженную конечность удаляют сегментарно. Врачи максимально стараются сохранить орган.

Медикаментозная терапия включает в себя:
- антибиотикотерапия препаратами широкого спектра действия. Показано назначение нескольких наименований лекарственных средств с различным механизмом действия и активными веществами;
- использование физраствора, раствора Рингера капельно для снижения выраженности интоксикации организма – до 5 л в сутки;
- антигангренозная сыворотка;
- мочегонные препараты для усиленного выведения продуктов некроза;
- гемособция.
Если заболевание выявлено на начальных стадиях, возможно сохранение конечности. Стандартная тактика включает в себя массированную антибиотикотерапию длительными курсами, облучение пораженного участка инфракрасным светом, использование антигангренозной сыворотки, комплекса ЛФК.
Не пытайтесь применять методы народной медицины для лечения гангрены. Они не эффективны и все закончится летальным исходом.
Возможные осложнения и профилактические меры
Гангрена является опасным для жизни заболеванием. Даже при незначительном поражении нижних конечностей без экстренного лечения у больного могут развиться следующие осложнения:
- полиорганная недостаточность вследствие септического поражения организма;
- шок;
- кома;
- сепсис;
- утрата конечности фрагментарно или в полном объеме;
- инвалидность;
- летальный исход.
Специализированных процедур профилактики некроза тканей конечности не разработано. Врачи для снижения вероятности развития заболевания рекомендуют:
- следить за весом и рационом;
- вовремя и в полном объеме лечить любые инфекционные и хронические заболевания;
- исключить обморожения и термические воздействия на кожу конечностей;
- соблюдение правил техники безопасности при работе с химическими веществами, оборудованием;
- пациентам с диабетом – соблюдать рекомендации эндокринолога, следить за состоянием кожи стоп.
Отзывы о заболевании легко найти во Всемирной паутине. Чаще всего пациенты, несмотря на ампутацию конечности, благодарят врачей за спасение жизни.
Сколько проживет пациент после перенесенной влажной гангрены зависит от того, насколько скрупулезно он будет следовать рекомендациям специалистов и не допускать ситуации, при которых возможны нарушения кровообращения нижних конечностей.
Хирургическое лечение
Для восстановления проходимости артерии или определенного ее сегмента проводятся операции по реваскуляризации.
Выбор метода хирургического вмешательства полностью лежит на ангиохирурге. Все операции проводятся с использованием спинальной (иногда местной) анестезии. Эндотрахеальный наркоз обсуждается индивидуально.
Шунтирование – вшивание сосудистого имплантата в виде обходного пути для восстановления кровообращения при невозможности расширить просвет сосуда. Различают аорто-бедренное, бедренно-подколенное и подвздошно-бедренное шунтирование в зависимости от того, с какого на какой участок вшивается шунт.
Профундопластика – операция по замене закрытого атеросклерозом участка артерии заплатой из синтетического материала. Сочетается с проведением эндартерэктомии.
Поясничная симпатэктомия – удаление поясничных ганглиев, которые вызывают спазм сосудов. С их иссечением сосуды расширяются, улучшая кровоток на пораженном участке артерий. Часто комбинируют с профундопластикой или шунтированием.
Реваскуляризирующая остеотрепанация – в костной ткани делают перфорационные отверстия для активизации коллатерального кровотока.
Баллонная ангиопластика – введение специальных приспособлений (баллонов) в просвет пораженной артерии для его увеличения посредством раздувания.

Баллонная пластика сосудов с установкой стента – эффективное васкуляризационное вмешательство
Стентирование проводится аналогично баллонной ангиопластике, только в просвете сосуда остается стент. Такое приспособление не позволяет артерии сузиться и улавливает тромботические массы.
В запущенных стадиях заболевания, чтобы спасти жизнь пациенту, может понадобиться проведение ампутации. Высоту вмешательства врач определяет по уровню наличия «живых» тканей. Своевременное начало терапии позволит уменьшить риск развития осложнений и вернуть оптимальный уровень здоровья пациенту.
Как проявляет себя гангрена
Различают два основных вида гангрены: сухая и влажная. Они имеют различные причины и симптоматику.

Данный вид патологического состояния локализуется в области конечностей. Сначала возникает застойная гиперемия и небольшой отек, затем конечность ссыхается, буквально мумифицируется, приобретая черный оттенок. Огромный поток подобных пациентов принимает именно Москва, лечение гангрены здесь выведено на качественно новый уровень благодаря современным методикам малоинвазивных операций.
Причинами могут служить:
- Болезнь Рейно — системное поражение соединительной ткани.
- Атеросклеротическая бляшка, перекрывающая кровоток в артерии.
- Лучевая болезнь.
- Тяжелые тромбозы крупных вен.
- Отягощающим фактором служит сахарный диабет.
Лечение сухой гангрены, в том числе при сахарном диабете, вполне возможно и путем малоинвазивных операций, которые выполняют в ЧСЦ.
Этот вид поражает, в первую очередь, кожный покров, легочную ткань, петли кишечника и дистальные отделы нижних конечностей. Одними из основных признаков служат массивный отек и ярко выраженный гнилостный запах. Но с хирургами нашего центра лечение влажной гангрены без ампутации – доступная реальность.
Причины развития влажной гангрены:
- Тяжелые травмы с повреждением кровоснабжающего сосуда.
- Тромбозы глубоких систем вен.
- Термические, лучевые или химические ожоги.
- Тяжелые пневмонии.
- Непроходимость кишечника.
- Ущемление грыжи.
Важно, что гангрена развивается гораздо быстрее при наличии угнетения иммунитета и сахарном диабете.
Отдельно стоит отметить газовую гангрену — ее вызывают анаэробные бактерии. Для этого состояния характерно очень быстрое прогрессирование процесса и зловонный сладковатый запах гниющей плоти. Мышечная ткань приобретает серый оттенок. Единственный выход из ситуации — оперативное лечение газовой гангрены.
Особенности диагностических мероприятий рассмотрены в таблице.
Восстановление кровообращения
Включает постоянный контроль над массой тела, ее снижение при избытке, отказ от вредных привычек, поддержку оптимальных показателей артериального давления. В лечении артериальной гипертензии используют ингибиторы АПФ (Лизиноприл, Каптоприл), антагонисты кальция (Верапамил, Нифедипин) из-за отсутствия их вмешательства в обменные процессы. Положительный эффект показало и применение тиазидных диуретиков (Гидрохлоротиазид).
Следующий этап – нормализация липидного профиля. Как показали исследования, диета в самостоятельном виде не способна повлиять необходимым образом на показатели холестерина в крови у диабетиков. Медикаментозные средства назначают параллельно с диетотерапией. С этой целью используют статины (Симвастатин, Ловастатин).
Антиагреганты
Небольшие дозы Ацетилсалициловой кислоты способны снизить риск развития гангрены у больных с синдромом диабетической стопы. Если существуют противопоказания к ее приему, назначают Клопидогрел, Зилт.

Восстановление микроциркуляции крови – этап лечения диабетической стопы
В случаях высокого риска сердечно-сосудистых патологий, а также после эндоваскулярного вмешательства применяют агрессивную антитромботическую терапию (Аспирин + Клопидогрел).
Вазоактивные средства
Эта группа медикаментов способна улучшить микроциркуляцию крови в зонах ишемии из-за своего влияния на реологические свойства крови и тонус сосудов. Сюда относятся:
- Пентоксифиллин (Вазонит, Трентал);
- Сулодексид;
- экстракт Гинкго Билоба.
Эффективность средств подтверждается возможностью увеличивать расстояние ходьбы пациента с синдромом перемежающейся хромоты в несколько раз. Однако их использование целесообразно при первых двух стадиях патологии. При более тяжелой степени ишемии назначаются простагландины (Вазапростан, Алпростан).
Вазодилататоры (препараты, расширяющие сосуды) свою эффективность в восстановлении микроциркуляции крови не доказали.
Цены на лечение гангрены
Лечение гангрены, особенно при сахарном диабете – это трудоемкий процесс, требующий соответствующего оборудования и навыков. Своевременное обращение в наш центр – это гарантия сохранения не только трудоспособности, но и жизни. Вы получите квалифицированную помощь без побочных эффектов и рецидивов. Стоимость такого лечения будет напрямую зависеть от стадии заболевания: в неё входит консультация врача, диагностические процедуры, стационар и выбранный комплекс методов лечения (консервативный, малоинвазивный).
Лечение гангрены без операции — это реальность современной медицины. Узнать об услугах и ценах, вы можете на нашем сайте или по телефону.
Отеки ног – тоже сахарный диабет?
Выраженная отечность в стопе, голеностопном суставе, да и вообще в нижних конечностях – один из симптомов диабетической стопы. Нейропатические отеки на ногах следует дифференцировать с накоплением жидкости, возникающим на фоне почечной патологии (нефропатии) или сердечно-сосудистой недостаточности, поскольку все они выглядят одинаково, хотя имеют разные причины и следствия.

Почему возникает нейропатическая пастозность – сказать трудно, так как причина ее до конца не выяснена. На сегодняшний день предполагают участие следующих факторов, провоцирующих накопление жидкости в ногах:
- Расстройство вегетативной нервной системы;
- Формирование многочисленных артерио-венозных шунтов;
- Изменение гидродинамического давления в сосудах микроциркуляторного русла.
