По данным ВОЗ, сахарным диабетом страдают более 300 млн. человек в мире и с каждым годом больных становится все больше. У 90% людей отмечается избыток массы тела, что и является основной причиной развития диабета. СД 2 типа неизлечимое заболевание, но его можно перевести в стойкую ремиссию, при которой больной сможет прекратить прием лекарственных препаратов или значительно снизить их дозировку.
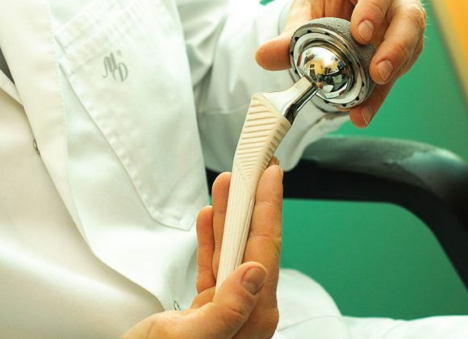
Частичное или полное эндопротезирование тазобедренного сустава по доступной цене в Москве выполняют в клиниках-партнёрах Юсуповской больницы. После операции пациенты нуждаются в восстановлении двигательной функции. Специалисты клиники реабилитации проводят комплексную восстановительную терапию после операции по эндопротезированию тазобедренного сустава.
В результате лечения пациенты могут самостоятельно передвигаться: ходить, плавать, играть в гольф, ездить на велосипеде. Замена тазобедренного сустава не позволит в будущем интенсивно заниматься спортом, бегать, прыгать и ходить на лыжах. Пациенты смогут ходить без боли и костылей, что значительно повышает качество жизни. Искусственные имплантаты тазобедренного сустава рассчитаны на 15-20 лет эксплуатации. По истечении этого срока их заменяют новыми.

Кому показана бариатрическая операция при сахарном диабете 2 типа
Хирургическое лечение показано пациентам, страдающим ожирением, с ИМТ более 40. Операция рекомендована и при ИМТ 35-40 в случае, если диабет с ожирением вызвали другие заболевания:
- гипертонию;
- атеросклероз;
- ретинопатию;
- микро-, макроангиопатию;
- нефропатию;
- диабетическую полинейропатию, артропатию и др.
Бариатрическая операция рассматривается как альтернативный вариант лечения пациентов с ИМТ от 30, если болезнь прогрессирует и ее не удается контролировать медикаментозной терапией, особенно при высоких рисках развития сердечно-сосудистых патологий. Если у пациента умеренно повышенный вес, то возможность и необходимость проведения хирургического вмешательства решается после оценки возможных рисков после операции и положительных эффектов, которые могут быть получены при переводе болезни в ремиссию.
Учитывая, что консервативные методы лечения не гарантируют профилактику осложнений диабета, назначение метаболической хирургии может рассматриваться как перспективный метод лечения и у данной категории пациентов.
К основным заболеваниям тазобедренного сустава относятся артроз, артрит, врождённые аномалии (дисплазия тазобедренного сустава и вывих бедра), злокачественные новообразования и болезнь Легга-Кальве-Пертеса. Все они при поздней диагностике и отсутствии адекватного лечения приводят к нарушению функции конечности и инвалидности. Лечение заболеваний тазобедренного сустава включает медикаментозную терапию, оперативные вмешательства, ЛФК, физиотерапию.
В клинике реабилитации Юсуповской больницы команда специалистов разного профиля проводит восстановительное лечение, направленное на устранение боли и улучшение функции сустава. С этой целью используют новейшие физиотерапевтические методики, инновационные методы лечебной физкультуры, современные тренажёры ведущих европейских фирм-производителей, подвесные системы для снижения нагрузки на опорно-двигательный аппарат, действующие аналогично бассейну. Лечением больных занимаются кандидаты медицинских наук, ведущие специалисты в области нейрореабилитации пациентов с травмами опорно-двигательного аппарата, инструктора-методисты по ЛФК, физиотерапевты.

Возможные осложнения
Любое оперативное вмешательство травматично для организма и несет определенный риск развития осложнений даже при установке дорогого эндопротеза. Они могут возникать как во время операции, так и после ее проведения. К ним относят:
- перелом диафиза бедренной кости;
- поломку компонентов протеза;
- кровотечение;
- жировую эмболию;
- тромбоз вен;
- воспалительно-инфекционные процессы.
Операции по протезированию настолько отработаны, что вероятность осложнений крайне мала. Значительно уменьшены и негативные реакции после наркоза, так как все больше вмешательств проводят без общей анестезии.
Реабилитация после выписки из стационара
Выписавшись из больницы, пациент знает, что восстановительный процесс можно ускорить, если придерживаться рекомендаций реабилитологов Юсуповской больницы. После выписки из стационара пациент продолжает пользоваться костылями. Продолжительность позднего послеоперационного периода варьирует от 2 до 3 месяцев. Основной упор делается на тренировку мышц ног, обучение и последующую отработку техник подъёма и спуска по лестничным пролетам, укрепление правильного стереотипа ходьбы.
Основная цель отдалённого периода реабилитации – максимально укрепить мышцы конечности с эндопротезом и помочь пациенту адаптироваться к ежедневной активности. Реабилитологи индивидуально подбирают комплекс упражнений и дозируют нагрузки. Реабилитация после эндопротезирования тазобедренного сустава длится около 12 месяцев.
Реабилитологи Юсуповской больницы применяют комплекс восстановительных методик, которые направлены на полную послеоперационную реабилитацию:
- физиотерапевтические процедуры, улучшающие циркуляцию крови, стимулирующие обменные процессы, повышающие мышечный тонус и снижающие боль;
- криотерапию (лечение холодом) – наполненные гидрогелем формы охлаждают и накладывают на 15 минут на место протезирования, что позволяет устранить припухлость и облегчить боли после эндопротезирования;
- магнитотерапию с применением специальных аппаратов, стимулирующую микроциркуляцию в тканях, ускоряющую процесс заживления;
- электростимуляцию – воздействие на ткани переменным слабым током, позволяющее сохранить тонус мышц даже при ограничении движений, улучшить кровоток и отток лимфатической жидкости;
- лазерную терапию, оказывающую противовоспалительное действие, уменьшающую отёчность и болевой синдром.
Ортопед-травматолог подбирает бандаж – медицинское приспособление для фиксации, разгрузки и коррекции функций конечности. Его использование обеспечивает перераспределение нагрузки на здоровые участки, сокращая тем самым сроки лечения. Индивидуально подобранный с учётом состояния пациента, анамнеза и прочих факторов комплекс упражнений ускоряет процесс реабилитации.
Лечебной физкультурой пациенты занимаются под наблюдением инструктора-методиста. Массаж после эндопротезирования тазобедренного сустава назначают при отсутствии острой боли. Его главная цель – усиление кровотока, благодаря чему ткани насыщаются кислородом. Это способствует лучшей регенерации тканей после эндопротезирования тазобедренного сустава. Инвалидность после эндопротезирования тазобедренного сустава могут назначить временно.
По окончанию курса реабилитации врачи рекомендуют лечение в санатории после эндопротезирования тазобедренного сустава. Для того чтобы пройти курс реабилитации после эндопротезирования тазобедренного сустава по доступной цене, звоните по телефону Юсуповской больницы.
Зачем пациентам с диабетом 2 типа хирургическое лечение
Многие больные вынуждены принимать сахароснижающие препараты, но не у всех глюкоза стабильно держится в пределах нормы, что определяется по анализу на гликозированный гемоглобин. Если он повышен, значит, в течение последних 2-3 месяцев отмечались скачки глюкозы, то есть о компенсации болезни нет даже и речи.
Главное, что рекомендуют диабетикам эндокринологи, – похудеть. Пациент должен соблюдать диету – придерживаться правильного питания, исключить блюда, которые способствуют ожирению. Но проблема в том, что не все могут радикально сменить образ жизни, придерживаться диеты. Пищевая зависимость формируется многие годы, и перейти на правильное питание не так просто. Человеку тяжело резко отказаться от мучного, жирного, сладкого в пользу овощей, фруктов, диабетических продуктов.
Рано или поздно диабетики срываются – нарушают диету, на что сразу реагирует уровень глюкозы. И чем чаще человек будет ее нарушать, тем выше риск возникновения диабетических опасных осложнений. Если медикаментозная терапия, диеты не дают результата, врачи решают вопрос о бариатрической операции. Цель ее – ликвидировать причины ожирения, дать пациенту толчок к изменению образа жизни.
Виды эндопротезирований тазобедренных суставов
Техники, применяемые хирургами-травматологами Юсуповской больницы, значительно отличаются друг от друга. Во время операций заменяется весь сустав или только его отдельные элементы. Рассмотрим возможные варианты более подробно.
- Что заменяется — Все компоненты сустав
- Сохранность натуральной суставной впадины — Изношена полностью, заменяется
- Когда применяется — При утрате всех функций сустава
- Результат операции — Наиболее долговечный вариант с максимальными функциями
- Что заменяется — Суставная головка и частично шейка бедра
- Сохранность натуральной суставной впадины — Изначально хорошее состояние, суставной хрящ сохранен и покрывает ложе сустава
- Когда применяется — При переломе шейки и некрозе головки бедра
- Результат операции — Протез хорошо подходит при низкой двигательной активности пациента
- Что заменяется — Суставная головка, вместо нее устанавливается искусственная
- Сохранность натуральной суставной впадины — Хорошая, с ней контактирует двухслойная головка протеза
- Когда применяется — При переломе шейки и некрозе головки бедра
- Результат операции — Протез хорошо подходит при низкой двигательной активности пациента
- Что заменяется — Остается природный сустав
- Сохранность натуральной суставной впадины — Остается природное суставное ложе. Оно дополнительно шлифуется, головка укрывается гладким колпачком
- Когда применяется — При изолированной деформации головки и впадины, невозможности провести тотальную замену
- Результат операции — Самый недолговечный вариант — поверхности имплантата могут окислиться, что приведет к воспалению вокруг сустава

Заполните форму и мы с вами обязательно свяжемся
Перелом тазобедренного сустава
В большинстве случаев перелом тазобедренного сустава возникает при резком сильном ударе в область бедра:
- во время дорожно-транспортного происшествия;
- при сильных точечных ударах;
- из-за падения с высоты.
Часто происходит перелом тазобедренного сустава в пожилом возрасте в связи с нарушением структуры костной ткани. Причиной перелома тазобедренного сустава может быть:
- постклимактерический период;
- врождённые пороки развития костной ткани;
- остеопороз – снижение плотности костей.
Тактика лечения зависит от характера перелома, повреждённых костей, индивидуальных особенностей пациента. Консервативная тактика применяется у молодых пациентов. Суть её заключается в наложении тазобедренной гипсовой повязки с отведением поврежденной ноги на 300 и последующей фиксацией. Спустя 3 месяца врач разрешает пациенту передвигаться на костылях. Наступать на ногу при переломе шейки бедренной кости можно лишь через 6 месяцев. Для других повреждений срок может быть увеличен или уменьшен.
Пожилым людям травматологи проводят скелетное вытяжение. При этом способе лечения повреждённую ногу отводят в сторону на 300 и прикрепляют груз весом до 10 кг. В таком положении пациент находится 7-10 дней, затем ему разрешают приподниматься на локтях.
Травматологи применяют 2 тактики хирургического лечения при переломе тазобедренного сустава – открытую и закрытую. Открытая операция проводится в следующей последовательности:
- хирург рассекает мягкие ткани и тазобедренный сустав;
- обнажает место перелома;
- под зрительным контролем пробивает штифт и скрепляет повреждённые участки бедренной кости.
Открытое оперативное вмешательство при переломе тазобедренного сустава часто вызывает коксартроз. По этой причине операция открытого типа проводится редко и только в том случае, если есть противопоказания к другим техникам хирургического вмешательства.
Закрытая операция под контролем рентгена и исключает повреждение суставной капсулы. Хирург проводит общее или местное обезболивание, вместе с ассистентами отводит повреждённую нижнюю конечность в сторону на 300, с помощью рентгена убеждается в нужном положении сломанных участков. Затем врач рассекает ткани до кости в подвертельной области, под рентгеновским контролем с этой точки вводит штифт. Убедившись в достигнутом результате, зашивает рану и накладывает гипсовую повязку.
При закрытой операции на следующий день реабилитологи назначают дыхательную гимнастику. Затем пациенту разрешается приподниматься на локтях и садиться в постели. Через 4 недели он может ходить на костылях, через 6 месяцев допускается физическая нагрузка на повреждённую ногу.
Благодаря достижениям в области травматологии, врачи после сложного перелома могут полностью заменить повреждённый тазобедренный сустав искусственным аналогом. Корсет при переломе тазобедренного сустава применяется после выполнения межвертельной (репозиционной) остеотомии или полного эндопротезирования тазобедренного сустава.
Программа реабилитации при переломе тазобедренного сустава составляется реабилитологами Юсуповской больницы индивидуально. Для быстрого восстановления и снижения вероятности осложнений проводятся следующие мероприятия:
- дыхательная гимнастика – для улучшения кровообращения;
- лечебная физкультура под контролем старшего инструктора ЛФК;
- мануальная терапия;
- физиотерапия.
В Юсуповской больнице пациентам после перелома тазобедренного сустава диетологи индивидуально подбирают рацион питания. В него включают достаточное количество белка, витаминов и минеральных веществ. Из меню исключаются жареные, маринованные и копчёные блюда, кофе, крепкий чай и алкоголь. Эта мера помогает организму направить все силы на восстановление костей и суставов. Пройти курс реабилитации при заболеваниях или переломе тазобедренного сустава можно, позвонив по телефону Юсуповской больницы.
Подготовка к эндопротезированию тазобедренного сустава и ход операции
Экстренная замена сустава производится только после несчастного случая. Если предстоит плановая операция, то подготовиться к ней нужно за несколько недель. В это время пациент может:
- Снизить массу тела.
- Улучшить свое физическое состояние — по согласованию с хирургом регулярно выполнять упражнения для увеличения мышечной массы. После операции мышечный корсет вокруг эндопротеза облегчает движения, снижает риск падений и травм.
- Свести до минимума прием лекарств. Особенно это касается кроворазжижающих препаратов — на фоне их использования хирургические операции не проводятся.
- Оборудовать жилое помещение для облегченного передвижения.
С близкими людьми нужно обсудить помощь в домашних делах на протяжении ближайших 10-14 дней после возвращения из клиники.
Заранее нужно договориться о транспортировке домой из больницы. В комнате, где человек находится чаще всего, устанавливаются телефон, пульты для домашней аппаратуры, мусорная емкость, кувшин с водой. Предметы частого использования ставятся на расстоянии вытянутой руки. Близкие должны продумать питание на время восстановления пациента. В туалетной комнате закрепляются поручни.
Для своих пациентов врачи Юсуповской больницы подбирают техники эндопротезирования с наименьшей травматичностью. Для таких операций характерно следующее:
- минимальный послеоперационный рубец;
- короткий восстановительный период.
Оперативный доступ и основные манипуляции планируются заранее: с помощью компьютерного 3D-моделирования врач уточняет детали предстоящего вмешательства, объясняет их пациенту.
Хирургический этап лечения делится на 2 части:
1. Удаляется поврежденный сустав или деформированные костные и хрящевые элементы. Поверхностные слои бедренной и большеберцовой костей стачиваются, выравниваются и полируются.
2. Устанавливается биосовместимый имплант.
ВАЖНО! Для врача высокой квалификации операция не представляет большой технической сложности, но требует от хирурга немалого опыта и умения использовать современное медицинское оборудование, аппаратуру новейших моделей. Это два важных фактора успеха, и они есть у врачей Юсуповской больницы.
Эндопротезирование тазобедренного сустава в 98% случаев проходит успешно, но риск осложнений присутствует при любой операции:
- Вывих и нарушение фиксации протеза. Чаще происходит при несоблюдении правил передвижения, превышении допустимых нагрузок на искусственный сустав. Вправление деформированного протеза выполняется под наркозом в хирургическом стационаре.
- Инфекция в прооперированной области. Первые симптомы — повышенная температура, краснота и отек тканей в зоне операции. Для профилактики осложнения всем прооперированным пациентам назначаются антибактериальные препараты
- Тромбоз. Образование тромбов предотвращает компрессионное белье, инъекции специальных препаратов.
- Изнашивание протеза. Искусственный сустав подвержен износу так же, как и природный. Риск поломок увеличивают малая физическая активность, избыточная масса, невыполнение предписанных ограничений. Скорость износа зависит от материала изготовления. Наиболее прочные — керамические и металлические изделия.
Ранний реабилитационный период — первые 7 дней после операции — проходят в стационаре. В течение первой недели пациент:
- выполняет дыхательные упражнения, за ними следует гимнастика для мышц оперированной ноги;
- садится в кровати;
- встает и опирается на ходунки или костыли, ходит под контролем инструктора ЛФК;
- учится переворачиваться со спины на живот и обратно.
Следующий этап — отделение реабилитации. Длительность пребывания в нем для каждого человека индивидуальна. В этот период он:
- выполняет гимнастику для укрепления и растяжения бедренных мышц;
- активно ходит с костылями;
- посещает сеансы физиотерапии для обезболивания и расширения объема движений;
- 3-4 недели принимает препараты для разжижения крови (предупреждает образование тромбов);
- использует компрессионные чулки и эластичное бинтование.
Окончательная реабилитация продолжается до 3 месяцев после протезирования. Человек учится выполнять повседневную работу в новых условиях — без прыжков, бега, подъема и переноски тяжестей. Он привыкает к особенностям собственных движений — не скрещивает ноги, не наклоняется низко, не приседает глубоко, в постели прокладывает валик между ног.
Сотрудники больницы стараются сделать пребывание в ней максимально комфортным и продуктивным:
- Все услуги по диагностике, подготовке к оперативному лечению и протезированию проводятся непосредственно в клинике, без очередей и длительного ожидания, с минимальными затратами личного времени.
- Во время стационарного этапа пациенты находятся в уютных палатах домашнего типа, оборудованных всеми удобствами. Здесь учтены ограниченные возможности передвижения. Все приспособления для ходьбы в ранний послеоперационный период предоставляются каждому пациенту.
- Высокоточная диагностическая аппаратура в клинике, операционное оборудование экспертного класса, эндопротезы из современных композитных материалов — залог успешного лечения в наиболее сложных ситуациях.
- Врачи-хирурги высшей квалификации, благодаря бесценному опыту, проводят большинство операций без осложнений и нежелательных последствий.
Осложнения после эндопротезирования тазобедренного сустава
После операции может выделяться гной из раны. Наличие гнойного очага пагубно воздействует на прочность фиксации эндопротеза, вызывает его расшатывание и нестабильность. Основным принципом лечения является длительная антибактериальная терапия после определения чувствительности микроорганизмов к антибиотикам, обильный лаваж раны антисептическими растворами.
Тромбоэмболия легочной артерии – одно из грозных осложнений послеоперационного периода. Виновником тромбоза является отсутствие ранней реабилитации и необходимого медикаментозного лечения, длительное пребывание пациента в обездвиженном состоянии. По этой причине реабилитологи Юсуповской больницы начинают раннюю реабилитацию в первый день после оперативного вмешательства.
Перипротезный перелом – нарушение целостности бедренной кости в зоне ножки при нестабильном и стабильном протезе, которое возникает во время операции или в любой момент после оперативного вмешательства. Терапия в зависимости от вида и тяжести повреждения заключается в использовании одного из методов остеосинтеза. Ножку протеза заменяют более подходящей по конфигурации.
После эндопротезирования тазобедренного сустава может развиться невропатический синдром – поражение малоберцового нерва, который входит в структуру большого седалищного нерва. Его может спровоцировать удлинение ноги после протезирования, давление образовавшейся гематомы на нервное образование, реже – интраоперационное повреждение вследствие неосторожных действий хирурга. Восстановление нерва выполняют хирургическим методом или при помощи физической реабилитации.
В настоящее время насчитывается около 70 видов различных конструкций. Успех процедуры эндопротезирования тазобедренного сустава зависит от строгого выполнения пациентами специальной программы реабилитации и рекомендаций врача. Пациенту даётся инструкция о том, как оказывать дозированные нагрузки на оперированную ногу физическими упражнениями.
Мифы и правда о бариатрических операциях
Проблема лишнего веса – актуальная, и когда говорят о методах борьбы с ожирением, в частности, о бариатрии, всплывает множество мифов, которые вводят людей в заблуждение. Часть их являются в корне неверными утверждениями, а некоторые содержат долю правды. Наиболее популярные мифы:
- После операции не нужны диеты – человек худеет без усилий. Миф. Без коррекции рациона, умеренной физической нагрузки преодолеть сахарный диабет, то есть перевести его в ремиссию, нельзя. Цель хирургов – помочь больным перейти на правильное меню, добиться снижения веса, поэтому результат операции зависит и от пациента.
- Бариатрия – эстетическая (косметическая) хирургия, направленная на улучшение внешности. Абсолютный миф. Эстетическую цель преследует пластическая хирургия, она помогает уменьшить жировые отложения с определенных зон с помощью липосакции, абдоминопластики и других методов. Бариатрическое лечение направлено на решение проблемы ожирения путем уменьшения объема желудка, снижения всасывания питательных веществ.
- С помощью операции вылечить сахарный диабет 2 типа нельзя. Отчасти верное утверждение. СД 2 типа действительно неизлечимое заболевание. Но можно перевести болезнь в стойкую ремиссию, при которой человек не будет принимать противодиабетические препараты и сможет контролировать гликемию только диетой.
- Бариатрические операции калечат здоровые органы. Неверно. Из-за избытка жировых клеток внутренние органы увеличиваются в 1,5-2 раза, что нельзя назвать нормой. Хирурги не калечат органы, а создают оптимальные условия для их нормального функционирования.
- Бариатрическое лечение опасно осложнениями. Любые хирургические манипуляции подразумевают определенный риск. С момента проведения первой бариатрической операции прошло много десятков лет, хирурги учли все прошлые недостатки, усилили положительный эффект, перешли на лапароскопию. Поэтому возможные осложнения после операции весьма незначительны по сравнению с проблемами, которые вызывает ожирение.
Еще одно заблуждение – бариатрические операции необратимы. Частично верное утверждение. Часть методов действительно необратимы, но есть и манипуляции после которых желудок можно вернуть к первоначальному размеру.
С учетом степени поражения тазобедренного сустава пациенту может быть показано тотальное протезирование с полной заменой сустава либо частичное с заменой головки бедренной кости имплантом. Операция может занять 1-3 часа. Этапы проведения:
- введение анестезии;
- выполнение продольно-косого разреза по межвертельной линии;
- получение доступа к суставу, выведение головки бедренной кости из вертлужной впадины;
- резекция, удаление шейки бедра, вычищение вертлужной впадины до губчатой кости, введение чаши пресс-фит, вкладыша (при тотальном протезировании);
- в бедренной кости формируют канал под ножку протеза;
- ножку монтируют в бедренную кость;
- устанавливают головку протеза, вправляют в сохранившуюся или искусственную вертлужную впадину;
- рану промывают антисептическими растворами, все ткани, связки, мышцы послойно ушивают, рану закрывают стерильной повязкой.
После операции пациента отправляют в палату интенсивной терапии для наблюдения.
Показания и противопоказания к эндопротезированию тазобедренного сустава
Общепризнанными показаниями к эндопротезированию тазобедренного сустава являются:
- односторонний деформирующий артроз III степени;
- двусторонний деформирующий артроз II-III степени;
- деформирующий коксартроз III степени и анкилоз одного из крупных суставов на этой же конечности;
- двусторонний фиброзный или костный анкилоз тазобедренных суставов (болезнь Бехтерева);
- односторонний коксартроз II-III степени одного тазобедренного сустава и анкилоз контралатерального;
- перелом и ложный сустав шейки бедренной кости у больных старше 70 лет;
- асептический некроз головки бедренной кости III-IV степени;
- посттравматический коксартроз III степени на почве тяжёлых повреждений вертлужной впадины;
- новообразования в головке и шейке бедренной кости, которые требуют резекции патологического очага.
Операцию не выполняют при наличии следующих противопоказаний:
- невозможности самостоятельного передвижения;
- тяжелых хронических заболеваний сердечно-сосудистой системы (декомпенсированных пороков сердца, сердечной недостаточности III степени, сложных расстройств сердечного ритма, нарушении проводимости — атриовентрикулярной блокада III степени с нарушением гемодинамики, трёхпучковой блокады);
- патологии внешнего дыхания с хронической дыхательной недостаточностью II-III степени;
- воспалительного процесса в области тазобедренного сустава;
- несанированных очагов хронической инфекции;
- перенесенного сепсиса (генерализованной инфекции) с наличием даже санированных метастатических очагов;
- гемипареза на стороне планируемой операции;
- выраженной остеопении;
- полиаллергии;
- отсутствии костномозгового канала бедренной кости.
Какие бариатрические операции рекомендуются при диабете 2 типа
Любая бариатрическая операция способствует похудению, улучшению показателей крови. Согласно многочисленным клиническим исследованиям самым эффективным методом лечения является желудочное шунтирование. Этот метод стал способом радикального решения проблем при СД 2 типа не только у людей, страдающих ожирением, но также у тех, кто имеет умеренный избыток веса (ИМТ до 30), если болезнь не поддается коррекции диетами, лекарственными препаратами.
При операции желудок рассекают, формируют небольшой мешочек, который будет вмещать около 50 мл пищи. Оставшуюся часть органа сшивают – выключают из пищеварения. Между новым желудком и частью тонкой кишки создают анастомоз (обходной путь), по которому пища будет продвигаться, минуя 12-перстную кишку. Объем желудка в среднем составляет 1,5 л, после операции он уменьшается в 10 раз, так что человек не сможет съесть привычную порцию еды. За счет анастомоза снижается всасывание высококалорийных жиров, углеводов, что способствует похудению.
Желудочное шунтирование – необратимая операция, вернуть прежний размер органа невозможно.
Противопоказания к операции
Для каждого вида бариатрического лечения есть свой ряд ограничений, который определяют после обследования. Желудочное шунтирование не проводят при:
- беременности;
- вскармливании грудью;
- зависимости от спиртного, наркотических веществ;
- психических расстройствах;
- тяжелых необратимых патологиях сердца, печени, почек, легких;
- заболеваниях пищеварительной системы;
- проблемах со свертыванием крови;
- анемии;
- злокачественных образованиях.
Список противопоказаний может сужаться или расширяться, при некоторых ограничениях операции проводить можно после предварительного лечения. Например, если у человека воспалительные заболевания ЖКТ, то вмешательство возможно после полного купирования патологического процесса.
Эффективность применения бариатрической операции при сахарном диабете 2 типа доказана многочисленными исследованиями. С ее помощью люди добиваются снижения массы тела, улучшения течения заболевания. Решиться на операцию нелегко, но для страдающих диабетом это шанс радикально изменить образ жизни, перевести болезнь в ремиссию и избежать ее тяжелых осложнений.
Специалисты по направлению
Основными клиническими проявлениями артроза тазобедренного сустава (коксартроза) являются боли и деформация суставов, которые приводят к нарушению их функции. Боли возникают при ходьбе и нагрузке на больной сустав, а уменьшаются в покое. Они усиливаются к вечеру и ночью, после дневной нагрузки. Иногда боли в тазобедренных суставах усиливаются под влиянием метеорологических факторов (низкой температуры, высокой влажности и атмосферного давления). Скованность при коксартрозе длится до 30 минут.
Лечение тазобедренного сустава без операции проводится следующими лекарственными препаратами:
- симптоматическими средствами быстрого действия (нестероидными противовоспалительными препаратами, ацетаминофеном, опиоидными анальгетиками, кортикостероидными гормонами), которые оказывают влияние на клинические симптомы коксартроза – воспаление, боль;
- модифицирующими средствами замедленного действия (глюкозамином, хондроитином, пиаскледином, гиалуроновой кислотой), которые обладают хондромодифицирующим эффектом, предупреждая деградацию суставного хряща.
Важным дополнением к традиционной терапии коксартроза является лечебная гимнастика. Она имеет следующую специфику:
- упражнения нельзя выполнять резко или слишком энергично и интенсивно;
- гимнастика имеет скорее статический, нежели динамический характер;
- до и после выполнения упражнений и при возникновении неприятных ощущений, необходимо сделать небольшой массаж мышц в области бедра и тазобедренного сустава;
- успокоить боль и снять напряжение в мышцах помогает тёплая ванна;
- если позволяет физическое состояние, при коксартрозе полезно плавать в бассейне, речке или в море.
В клинике реабилитации Юсуповской больницы при коксартрозе применяют инновационные физиотерапевтические процедуры. Они оказывают симптоматическое воздействие, снимают боль и отёчность. Под воздействием прогрессивных физиотерапевтических методов лечения запускается механизм восстановления хрящевой ткани, нормализуются обменные процессы, баланс ферментов, восстанавливается функция тазобедренного сустава.
Процедуры для лечения коксартроза назначают с учётом основного действия конкретной процедуры и преобладающих симптомов:
- при болевом синдроме – ультрафиолетовое облучение волнами средней длины (СУФ);
- в случае преобладания воспалительного процесса – инфракрасную лазеротерапию, УВЧ низкой интенсивности, высокоинтенсивную СМВ (сантиметроволновую) терапию;
- при нарушениях кровообращения, питания, оттока лимфы – ультразвук, электротерапию (воздействие токами), лечебные ванны;
- для стимуляции восстановления хрящевой ткани – высокоинтенсивную высокочастотную магнитотерапию, ударно-волновую терапия, лечение озоном.
Большинство процедур наиболее эффективно на первой и второй стадии коксартроза. При наличии острого воспаления их не назначают, его снимают лекарственными препаратами. Физиотерапия в основном применяется в подостром периоде заболевания и выполняет функцию поддерживающего лечения.
Замена сустава (Эндопротезирование) имеет больший список показаний. Она рекомендована, если методы консервативной терапии не дают результата и нет возможности другим способом поддержать нормальное качество жизни пациента, то есть избавить его боли и ограничений движений. Чаще эндопротезирование тазобедренного сустава показано при:
- переломе шейки бедра;
- дисплазии тазобедренного сустава приобретенного либо врожденного происхождения;
- асептическом некрозе головки бедренной кости;
- деформирующем артрозе или коксартрозе 3-4-й степеней;
- новообразованиях в суставе.
Много лет назад после переломов в тазобедренном суставе пациенты были прикованы к постели, где они проживали свои последние годы, так как еще не была разработана методика эндопротезирования. С ее появлением своевременная замена пораженных частей сустава на искусственные и долговечные импланты позволяет человеку жить, как и до травмы.
Анестезия
С учетом объема работы при эндопротезирование тазобедренного сустава, состояния здоровья пациента и ряда других моментов может быть проведена общая, спинальная, эпидуральная анестезия либо комбинация двух последних. Общую используют крайне редко, практически 90% пациентов подвергаются спинальной либо эпидуральной анестезии в комплексе с внутривенной седацией для снижения стресса.
Оба метода не сопровождаются отключением сознания больного. При спинальной в субарахноидальное пространство позвоночника через тонкую иглу в спинномозговую жидкость вводят анестетик, который блокирует передачу нервных импульсов. При эпидуральной наркоз дают через тонкий катетер в перидуральное пространство позвоночного столба, что также приводит к потере болевой чувствительности в необходимой зоне.
После анестезии человек не чувствует нижние конечности на протяжении 4-8 часов, поэтому встать сможет только после восстановления чувствительности в ногах. Пациенту устанавливают мочевой катетер, так как он не может контролировать работу мочевого пузыря в течение определенного времени. Как только чувствительность возвращается, его удаляют. Чтобы снизить кровопотерю и улучшить визуализацию оперируемой зоны, анестезиолог поддерживает низкое давление на период операции, что называется контролируемой гипотензией.
Стоимость
Консультация врача-травматолога-ортопеда, первичная 4 360 руб.
Консультация врача-травматолога-ортопеда, повторная 3 510 руб.
Консультация врача-травматолога-ортопеда, к.м.н., первичная 6 240 руб.
Консультация врача-травматолога-ортопеда, к.м.н., повторная 4 360 руб.
Консультация травматолога-ортопеда, д.м.н./профессора 9 990 руб.
Вы сейчас находитесь:
Реабилитация в раннем послеоперационном периоде
После операции эндопротезирования тазобедренного сустава пациент остаётся в отделении реанимации под наблюдением врачей, пока не пройдёт воздействие наркоза. Затем его переводят в палату. Через несколько часов пациенту помогают встать с постели, и сеть в кресло. Через 1-2 дня он уже может устойчиво стоять и ходить с поддержкой. Всё это время пациент получает необходимые противовоспалительные и болеутоляющие лекарства.
Продолжительность раннего послеоперационного периода составляет от 7 до 10 дней. Главная цель восстановительных мероприятий – предотвращение вероятных осложнений после эндопротезирования тазобедренного сустава со стороны дыхательной и сердечно-сосудистой систем, улучшение подвижности протеза.
Первые три дня после операции пациенту разрешают лежать только на спине. Конечность фиксируют с помощью валика в положении с небольшим отведением в сторону. При этом стопа должна быть зафиксирована строго перпендикулярно голени, а пальцы направлены вверх. 3-4 раза в день на 10-20 минут меняют положение коленного сустава, используя для этого специальный валик. Переворачиваться на бок на неоперированную сторону можно с четвёртого дня. На животе разрешают лежать с 5−8 дня после эндопротезирования. Во избежание сосудистых заболеваний первую неделю после операции обе конечности перематывают эластичными бинтами, а затем одну неделю накладывают повязку только в дневное время.
В первые недели после операции реабилитологи постепенно подключают щадящие упражнения из программ ЛФК. В этот же период пациент принимает антибиотики, обезболивающие препараты. Правильное поведения пациента при заменённом суставе позволит легко пройти восстановительный период длительностью от 3 до 6 месяцев. Пациент с помощью инструктора ЛФК учится напрягать мышцы бедра и лодыжки. Упражнения увеличивают приток крови к мышцам, помогают предотвратить отёчность и образование тромбов. Упражнения выполняются под руководством опытного инструктора-методиста ЛФК.
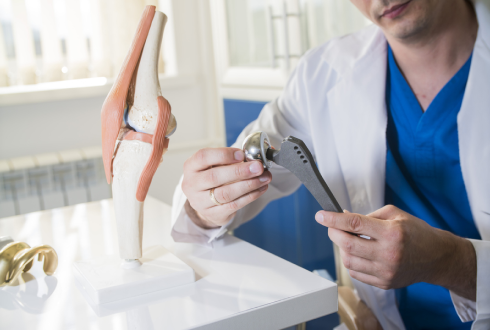
Виды и элементы протеза тазобедренного сустава
Искусственный имплант – сложная конструкция, которая полностью имитирует тазобедренный сустав. Выдерживает такую же нагрузку, как и естественное сочленение, выполняет все его функции. Протезы бывают тотальные – полностью замещающие сустав, и частичные – заменяют головку бедренной кости и вертлужную впадину.
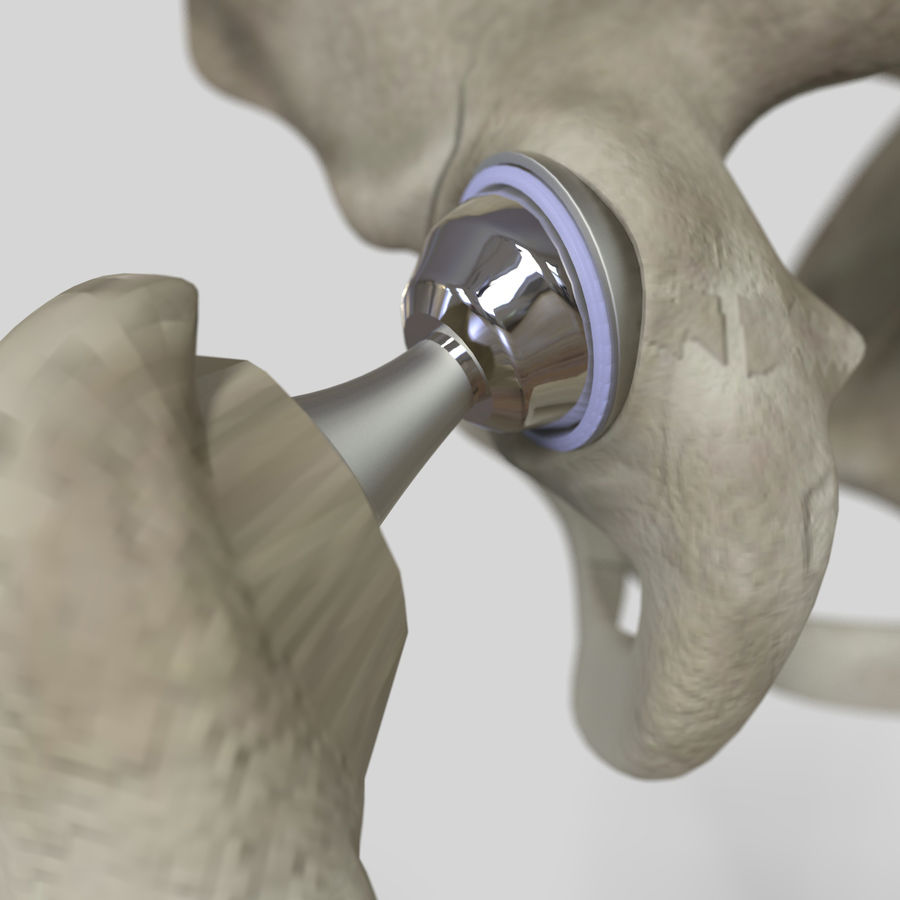
Эндопротез включает следующие компоненты:
- чашку;
- вкладыш;
- головку;
- ножку.
С учетом фиксации эндопротезы бывают двух видов: цементные и бесцементные. Первые компоненты сустава закрепляют с помощью специального медицинского цемента, который очень быстро застывает, обеспечивая прочную установку. Их чаще используют у пожилых людей, а также имеющих остеопороз.
Бесцементные протезы используют чаще всего. Они имеют шероховатую поверхность, за счет чего прочно срастаются с костной тканью, примерно за 3 месяца. Перед установкой поверхность кости тщательно обрабатывают напильниками для удаления всех поврежденных тканей. Ножку протеза аккуратно вбивают в подготовленный канал кости для обеспечения первичной фиксации. Вторичное закрепление будет достигнуто за счет дальнейшего врастания костных структур. Чтобы улучшить этот процесс, на поверхность протеза может быть нанесено гидроксиапатитное напыление.
Элементы искусственного сустава изготавливают из различных материалов:
- полиэтилена;
- керамики;
- металлических сплавов: стали, титана, тантала, кобальта, хрома.
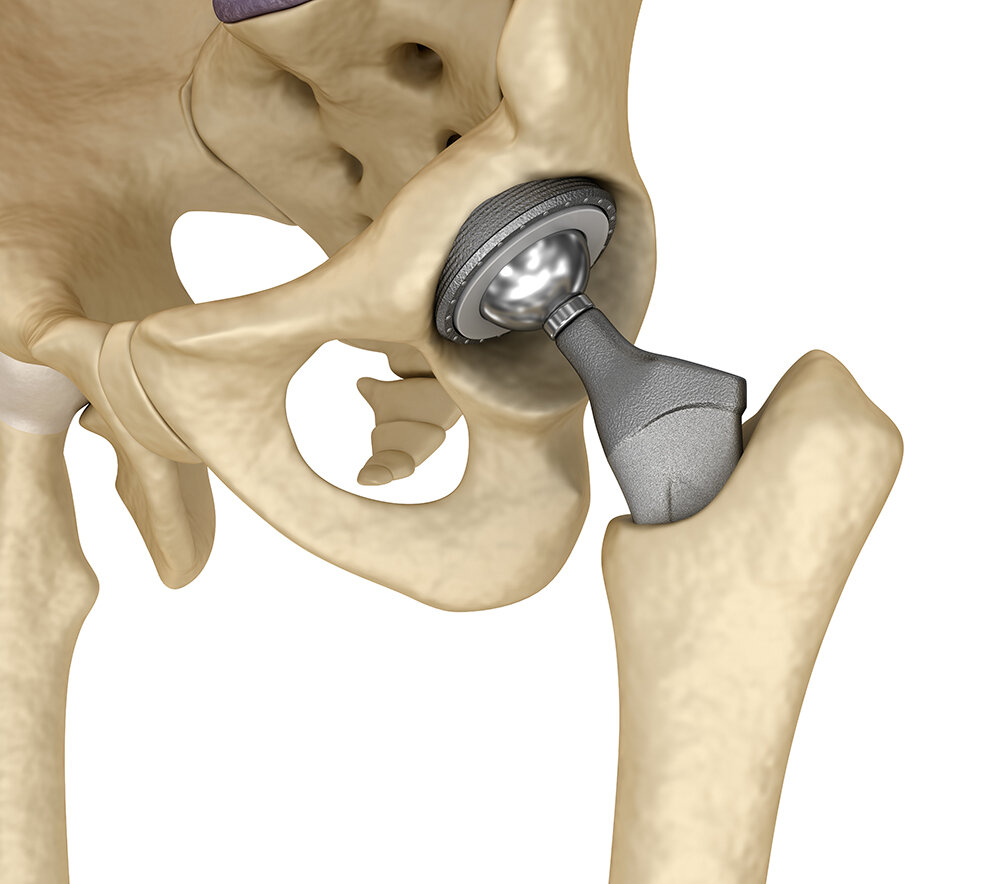
Материал может быть обработан витамином Е для повышения прочности, а также укреплен перекрестными связами. Эндопротезы из уникального сплава Oxinium, который состоит из циркония и ниобия с прочной керамической поверхностью, имеют высокие показатели износостойкости, не подвержены раскалыванию при нагрузках.
Известные производители производят линейки с разными размерами протезов, чтобы можно было подобрать конструкцию для любого клинического случая. Молодым пациентам устанавливают преимущественно протезы с укороченной ножкой, так как в будущем может потребоваться его замена и даже не одна в связи с ограниченным сроком службы любого протеза.
Операция на тазобедренном суставе
Самой успешной операцией ортопедической хирургии является замена тазобедренного сустава. Более чем в 90% случаев пациентам не требуется повторное оперативное вмешательство. Показаниями к замене тазобедренного сустава являются:
- коксартроз;
- артрит (воспаление тазобедренного сустава);
- некроз головки бедренной кости вследствие нарушений кровообращения;
- остеопороз (появление пустот в костной ткани тазобедренного сустава);
- перелом тазобедренного сустава;
- рак костей.
Протез сустава – это искусственное приспособление, которое способно заменить его функцию. Он располагается внутри человеческого тела и называется эндопротезом. Эндопротезирование сустава – оперативное вмешательство по замене компонентов сустава имплантатами, которые имеют анатомическую форму здорового сустава и позволяют выполнять весь объём движений. После операции пациент забывает о болях в суставах и возвращается к активной жизни.
Материалы, из которых изготовляют современные протезы суставов, прочные и хорошо приживаются в организме человека. Срок службы эндопротезов варьирует от 15 до 20 лет, а во многих случаях пациенты пользуются ими до 30 лет. При износе протеза его заменяют новым. В зависимости от метода фиксации различают следующие виды протезов тазобедренных суставов: эндопротезы цементной и бесцементной фиксации.
Операция эндопротезирования бывает полной (тотальной) или неполной (частичной). При частичном эндопротезировании меняют только изношенные части сустава, например, головку бедренной кости или суставную впадину. Такую операцию называют однополюсным эндопротезированием. При тотальном протезировании производят замену всего сустава на эндопротез.
Во время госпитализации пациент учится обращаться с тростью, которой ему нужно пользоваться в течение 6 недель после операции на тазобедренном суставе. Полностью купаться, заниматься водной гимнастикой, можно на следующий день после удаления шовного материала. В течение двенадцати недель после операции необходимо избегать полной нагрузки на сустав. Вождение автомобиля разрешается через 6 недель после операции на тазобедренном суставе.
Операции на тазобедренном суставе в Москве делают в клиниках-партнёрах Юсуповской больницы. Сколько стоит заменить тазобедренный сустав в Москве? Цена операции тотальной замены тазобедренного сустава в Москве – от 54000 рублей. Однополюсное эндопротезирование обойдётся в 30 тысяч рублей. Цена операции на тазобедренном суставе в Москве зависит от стоимости эндопротеза.
Реабилитация после операции на тазобедренном суставе
В день операции специалист по лечебной гимнастике показывает пациенту упражнения, которые помогут быстро «встать на ноги». При удачном исходе на первый-второй день больному разрешается сидеть, а потом и ходить со вспомогательными приспособлениями. После операции реабилитолог проводит раннюю реабилитацию, помогая правильно обращаться с новым суставом и постепенно его разрабатывать. Пациент находится в стационаре от 10 до 14 дней. Полное восстановление после операции на тазобедренном суставе длится 3-6 месяцев.
После выписки пациенты могут пройти курс восстановительной терапии по специальной программе в клинике реабилитации Юсуповской больницы. Восстановление и возвращение работоспособности проходит здесь быстрее, чем в домашних условиях. Опытные реабилитологи, физиотерапевты ежедневно контролируют ход реабилитации и при необходимости корректируют программу.
Как и любая операция, эндопротезирование имеет ряд противопоказаний:
- тяжелые формы сердечно-сосудистой, дыхательной недостаточности;
- пороки сердца в стадии декомпенсации;
- печеночная недостаточность 2-3-й степеней;
- местные воспалительные, инфекционные процессы в области тазобедренного сустава;
- отсутствие костномозгового канала бедренной кости;
- тромбоз вен нижних конечностей;
- выраженные нарушения свертываемости крови;
- аллергия на материал эндопротеза;
- неконтролируемый сахарный диабет;
- тяжелый остеопороз костной ткани, нейромышечные расстройства;
- наркомания, алкоголизм, деменция и другие расстройства психики;
- паралич, парез конечности, которая подлежит операции.
К относительным противопоказаниям относят ожирение 3-й степени, острые соматические патологии, которые повышают вероятность осложнений после эндопротезирования. Каждый клинический случай рассматривают в индивидуальном порядке, чтобы точно определить возможность операции с учетом всех особенностей пациента.
Реабилитация после операции, эндопротезирования тазобедренного сустава
Даже операция, проведенная на высоком уровне, не даст хорошие результаты без комплексной и качественной реабилитации. От добросовестного выполнения всех рекомендаций врача зависит успех операции и качество жизни пациента. Для каждого больного подбирают комплекс восстановительных процедур с учетом объема операции, состояния человека, возраста и других нюансов. Реабилитация направлена на:

- устранение боли и воспалительных процессов в операционной области;
- восстановление полного функционирования мышечно-связочного комплекса, который отвечает за слаженные движения бедренной, тазовой костей;
- снижение риска негативных явлений;
- качественное и надежное сращение протеза с костями.
Реабилитационный период начинается с первых суток после оперативного вмешательства. В среднем восстановление занимает около 3 месяцев.
Поэтапное воздействие на прооперированный тазобедренный сустав помогает быстрее избавиться от боли, отеков, максимально быстро разработать конечность. Во время реабилитации дискомфорта, болезненности не избежать, но при выполнении всех рекомендаций врача эти негативные моменты быстро пройдут.
В ранний период восстановления ведется постоянный контроль за пациентом, сразу назначают медикаментозную терапию, приступают к ЛФК. Последняя заключается лишь в дыхательной гимнастике, чтобы предотвратить застойные явления ,и пассивных движениях в суставах.
При отсутствии осложнений через сутки из палаты интенсивной терапии больного переводят в общую. Здесь в течение 2-3 недель медицинский персонал наблюдает за пациентом, помогает ему максимально восстановиться после операции. После выписки начинается поздний этап реабилитации, его можно проходить самостоятельно либо под контролем врача.
Медикаментозная терапия
С первого дня пациентам показана медикаментозная терапия, чаще она включает:
- нестероидные противовоспалительные средства для уменьшения боли и воспалительных процессов;
- антикоагулянты – снижают вероятность тромбоза;
- антибактериальные препараты широкого спектра действия, чтобы снизить риск инфекционных осложнений;
- средства с содержанием кальция для укрепления костной ткани.
Группы препаратов, их дозировку и длительность подбирают в индивидуальном порядке.
Физиотерапевтические процедуры

Всем пациентам назначают курсы физиотерапевтических процедур:
- электрофорез с лекарственными средствами;
- электромиостимуляция;
- УВЧ;
- лазеротерапия;
- магнитотерапия;
- ультразвуковая терапия;
- грязелечение;
- лазеротерапия и другие.
Физиотерапевтические процедуры улучшают кровообращение в области воздействия, устраняют спазм мышц, уменьшают боль, воспалительные процессы, оказывают противоотечное действие. Они положительно сказываются на скорости восстановления, улучшая обменные процессы и регенерацию тканей.
ЛФК (упражнения)
Лечебная физкультура – неотъемлемая часть реабилитации, ее основа. Люди, которые не имеют проблем с массой тела и ведут активный образ жизни в рамках допустимой нагрузки, восстанавливаются значительно быстрее. Но чрезмерная активность, неправильные движения могут негативно отразиться на реабилитации, поэтому для каждого пациента разрабатывают комплекс упражнений и начинают с минимальных движений.
На 2-3-й день после эндопротезирования пациент переходит к щадящей активности. На вторые сутки можно вставать и потихоньку ходить, но только на небольшие расстояния с опорой на костыли или ходунки, под контролем врача. Показаны изометрические упражнения, направленные на сокращение мышц ног, которые выполняют лежа на кровати. Все движения мягкие и плавные.
На ранних этапах все проходит под контролем инструктора, чтобы пациент мог освоить правильную технику выполнения движений. Специалисты обучают правилам сидения с допустимым сгибом бедра. В первое время сидеть можно около 15-20 минут. В положении лежа под ногами размещают специальный анатомический валик для невозможности перекрестить ноги, что негативно отражается на состоянии тазобедренного сустава. Спать можно только на спине, лежать на здоровом боку.
При ходьбе основной вес должен удерживаться на здоровой конечности, чтобы не нагружать прооперированную. Инструкторы учат правильно стоять, сидеть, лежать, затем переходят к лечебной физкультуре. В начале реабилитации все упражнения простые и легкие. Примерно через 2 недели происходит сокращение и заживление раны, в этот период переходят к облегченно тонизирующему режиму физической активности – нагрузку постепенно увеличивают.
На поздних этапах реабилитации пациенты могут заниматься дома самостоятельно по разработанной инструктором программе, но лучший результат дают занятия в специальных учреждениях, которые занимаются восстановлением пациентом после эндопротезирования. Центры обеспечены необходимыми тренажерами, чтобы люди быстрее восстанавливались.
На поздней реабилитации можно постепенно начинать занятия на беговых дорожках, велотренажере, блоковых тренажерах. Выполнять их в спортивных залах крайне не рекомендуется, так как местные тренеры не имеют должной квалификации, чтобы правильно определить нагрузку и подобрать упражнения.
Лечебный массаж
Еще один обязательный компонент восстановления, как и ЛФК. Сеансы лечебного массажа:
- снижают боль;
- устраняют отеки;
- активизируют ток крови не только в прооперированном суставе, но и во всем теле;
- улучшают тонус мышц.
Начинать массаж можно только после стихания острой боли. В начале процедуры специалист подготавливает мышцы к более интенсивному воздействию, тщательно разминает ткани, обязательно прорабатывает суставы. Но работа с прооперированной зоной возможна лишь при отсутствии воспаления.
Подготовка к операции
Пациент проходит комплексное обследование. Из инструментальных исследований показаны: рентгенография, МРТ или КТ тазобедренного сустава, УЗИ органов брюшной полости. В стандартную подготовку перед оперативным лечением входят:
- общий, биохимический анализ крови;
- коагулограмма;
- группа крови, резус-фактор;
- кровь на ВИЧ, гепатит, сифилис;
- общий анализ мочи;
- ФГДС;
- ЭКГ;
- рентгенография легких;
- консультация терапевта.
При наличии очагов хронической инфекции проводят санацию для их ликвидации. Пациент должен подготовиться к возвращению домой после операции. Все предметы в доме должны быть расположены в доступных местах, чтобы не было необходимости тянуться, приседать. Нужно освободить пространство для ходьбы на костылях, убрать с пола провода, отодвинуть мебель, чтобы не зацепиться.
Ванную и туалетную комнаты оборудовать удобными поручнями. Важно подготовить высокий стул или кресло, поднять уровень кровати. До операции необходимо научиться ходить на костылях, изучить правила выполнения упражнений ЛФК, чтобы сразу приступить к лечебным занятиям.
Эндопротезирование тазобедренного сустава
Эндопротезирование тазобедренного сустава — это операция по замене собственного неработающего сустава на функциональный внутренний протез. Операция производится при значительном разрушении сустава (или его части) и неэффективности других методов лечения. Цель вмешательства: вернуть пациенту радость движения и избавить его от боли.
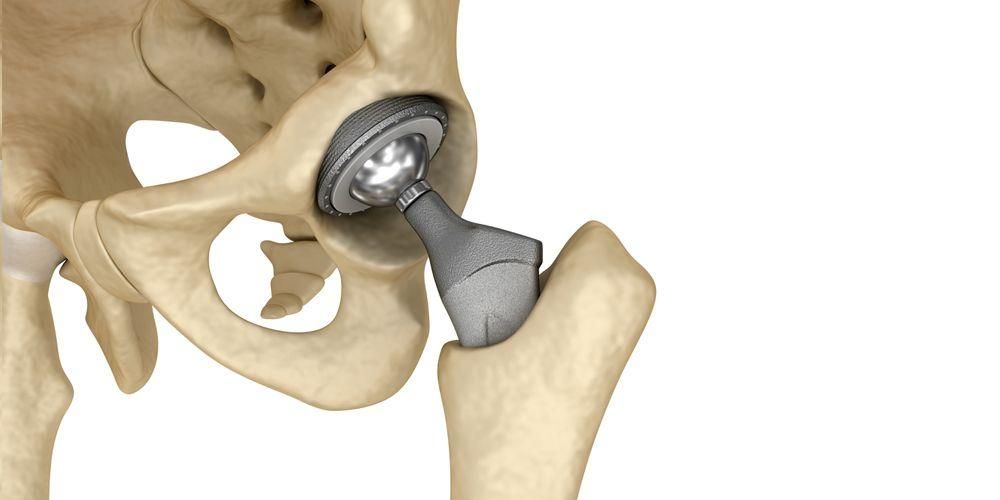
Высокое качество имплантов и щадящая методика операции позволяет пациентам вставать и ходить уже через несколько часов. Хирурги Юсуповской больницы в совершенстве владеют всеми видами оперативных техник по замене сустава.
Эндопротезирование тазобедренного сустава может потребоваться пациентам, страдающим следующими патологиями:
- Запущенные формы коксартроза — заболевания различного происхождения, которые ведут к полному разрушению сустава. Пациентов беспокоят непрекращающиеся боли. Движения пораженной конечности практически невозможны.
- Асептический некроз головки бедра. Из-за травм, перенесенного воспаления прекращается ток крови по мелким сосудам. Суставная головка не получает питания и отмирает, а кость на границе с ней становится уязвимой — повышается риск перелома.
- Анкилоз сустава — сращение его структур и полная неподвижность, которая может развиться в результате травм и болезней.
- Некоторые опухоли тазобедренного сустава.
- Ложные суставы шейки бедренной кости, которые могут сформироваться при неправильном срастании перелома.
- Переломы бедра вблизи сустава. Отличаются длительным периодом заживления. У некоторых пациентов выздоровления не наступает вовсе.
После 60 лет эндопротезирование — наиболее приемлемый способ вернуть человека к активной жизни. При аутоиммунных болезнях — ревматоидном артрите, системной красной волчанке — операция показана в любом возрасте.
- Эндопротезирование невозможно при:
- тяжелых хронических болезнях сердца, легких, почек и печени;
- гормональных заболеваниях, которые плохо поддаются лечению (сахарный диабет с инсулиновой зависимостью, патология надпочечников и щитовидной железы);
- ВИЧ-инфекции;
- серьезных расстройствах психики;
- остеопорозе;
- параличах и парезах на стороне больного сустава.
- Также выделяют ряд относительных противопоказаний к эндопротезированию. Например, операцию откладывают при:
- острых заболеваниях (например, ОРВИ)
- обострении хронических болезней;
- ожирении 3 степени.
Эффективность бариатрических операций при диабете
Показатели крови приходят в норму еще до заметного похудения, уже в первые дни уровень сахара уменьшается. В течение 1,5-2 лет масса тела снижается до удовлетворительных цифр, в среднем диабетики теряют 60-70% лишнего веса. Из-за уменьшения размеров желудка больным легче придерживаться диеты. Человек быстро насыщается, съев небольшую порцию еды, чувство голода исчезает.
Жировые клетки имеют эндокринную, иммунную активность. Наибольшей метаболической активностью обладает висцеральный жир, который скапливается вокруг органов брюшной полости. Его токсические вещества повреждают клетки, поэтому после потери веса, а главное – «вредного жира», улучшается течение метаболических заболеваний.
Положительное влияние желудочного шунтирования на болезнь доказывалось неоднократно. Были изучены отдаленные результаты лечения. Доказано, что полная ремиссия наступает примерно у 85% пациентов – люди смогли отказаться от препаратов. У остальной части отмечается положительная динамика, диабетики смогли существенно снизить дозы инсулина. То есть эффект отмечается у всех больных без исключения, даже при тяжелом, неконтролируемом СД.
Были проведены исследования об отдаленных последствиях операции – смертность от осложнений диабета была на 90% ниже, чем у группы людей, которые проходили терапию препаратами.
Результаты
При качественно проведенной операции, правильном подборе протеза, добросовестном выполнении пациентом всех рекомендаций в период реабилитации восстанавливаются нормальный уровень жизни, физическая активность. Конструкции последних моделей могут прослужить 10-15 лет, после выхода из строя требуется повторная операция по замене. Чтобы протез прослужил как можно дольше, необходимо придерживаться следующих рекомендаций:
- исключить глубокие наклоны и приседания;
- следить за осанкой в любом положении;
- заниматься лечебной гимнастикой и после полного восстановления;
- не отказываться от костылей раньше рекомендованного срока;
- больше ходить, но при этом не допускать переутомления;
- избегать слишком тяжелых физических нагрузок.
Пациентам не рекомендовано заниматься интенсивными видами спорта, которые подразумевают поднятие тяжестей, резкие рывки телом, махи ногами, прыжки. Лучше предпочесть плавание, спортивную ходьбу и аналогичные виды спорта.
В последние десятилетия эндопротезы, инструментарий для их установки, используемые материалы подверглись значительным изменениям, возросли и сроки эксплуатации. С каждым годом их качество только улучшается, что дает надежду на возможность однократного протезирования без необходимости замены в течение жизни.
