Лечение ран и пролежней на фоне сахарного диабета. Диабетическая стопа.
15 марта 2023
Незначительная ранка или порез – мелочь для здорового человека. Для диабетиков всё обстоит иначе
Незначительная ранка или порез – мелочь для здорового человека. Для диабетиков всё обстоит иначе: любое повреждение мягких тканей заживает намного дольше, а риск инфицирования повышается в разы. Правильный уход за повреждённым участком – основа предупреждения нежелательных осложнений.
Основные правила ухода за ногами
За диабетическими стопами необходимо ухаживать ежедневно, соблюдая несложные правила профилактики:
- тщательная гигиена, в том числе межпальцевого пространства;
- обработка ороговевших мест пемзой;
- увлажнение пересохшей кожи кремом;
- регулярная замена носков. Носки и чулки должны быть из натуральной ткани и подобраны точно по размеру, чтобы не образовывались складки и сборки и не происходило сдавливание тканей стопы и голени;
- ношение просторной удобной обуви.
Помимо этого, важно аккуратно подстригать ногти по прямой линии, не пользоваться лечебными средствами без назначения врача, ежедневно делать гимнастику для улучшения кровотока и проходить регулярные врачебные осмотры.
Чего делать не следует:
- ходить босиком даже после заживления всех язв и других повреждений;
- подвергаться переохлаждению;
- отогревать ноги посредством растирания, распаривания и использования грелки;
- заклеивать повреждения пластырем без консультации с врачом. Следует пользоваться только специальными повязками, которые назначит врач.
Основные причины возникновения синдрома диабетической стопы
Основные причины возникновения синдрома диабетической стопы у больных вызваны проблемами кровообращения и поражением периферических нервов.
В норме инсулин вырабатывается поджелудочной железой и поддерживает баланс глюкозы в крови. При сахарном диабете образуется недостаток инсулина, из-за чего избыток глюкозы накапливается в крови и постепенно проникает в ткани.
Повышение уровня глюкозы, нарушения белково-жирового обмена приводят к поражению мелких сосудов (микроангиопатии) и периферических нервов в нижних отделах ног. Это вызывает патологические изменения в тканях и увеличивает риск возникновения гангрены.
Макроангиопатия или атеросклеротическое поражение крупных сосудов является причиной снижения проходимости артерий ног, что ведет к ухудшению кровотока, гипоксии тканей и образованию некротического процесса.
Поражение периферических нервов вследствие хронической гипергликемии проявляется в снижении болевой, температурной, тактильной и вибрационной чувствительности вплоть до полной ее утраты.
Перечисленные факторы приводят к ухудшению эластичности связок, нарушению нормальной подвижности, а в итоге к образованию зон повышенного давления на стопе так, что это способствует развитию изъязвления.
Синдром диабетической стопы — довольно частое осложнение при сахарном диабете. Высокий уровень холестерина, гипертоническая болезнь, курение, употребление алкоголя также значительно повышают риск его возникновения.
- Основные причины возникновения синдрома диабетической стопы
- Признаки диабетического поражения ног
- Группы риска развития СДС
- Диагностика синдрома диабетической стопы
- Лечение диабетической стопы
- Основные правила ухода за ногами
- Возможные осложнения диабетической стопы
- Прогноз и профилактика
Синдром диабетической стопы — одно из самых частых и серьезных осложнений при сахарном диабете (см. фото). По разным оценкам этому заболеванию подвержены от 3 до 10% все больных сахарным диабетом. Понятие описывает ряд изменений тканей, сосудов, периферических нервов, мышц и костей в нижних отделах ног, приводящих в ходе патогенеза к образованию язв, поражений костей и суставов, возникновению гнойно-некротических процессов. Код по МКБ-10 определяется отдельно в каждом случае, поскольку существует множество форм диабета. При первых признаках диабетической стопы необходимо обратиться за врачебной помощью.
Причина возникновения патологии кроется в недостаточном кровоснабжении ввиду повреждения сосудов и нервов, вызванного диабетом, приводящей к трофическим изменениям в структуре тканей. При игнорировании происходящих изменений и отсутствии соответствующего лечения пациенту может грозить гангрена и ампутация конечности.
При сахарном диабете высокий уровень глюкозы в крови не сразу вызывает изменения в трофике тканей, поэтому на начальном этапе синдром диабетической стопы развивается латентно. Может пройти до 7–10 лет, прежде чем изменения станут заметными и плохо поддающимися лечению. Чаще всего синдрому диабетической стопы подвержены люди старше 50 лет.
Несмотря на прогресс в современной медицине, проблема лечения незаживающих ран до сих пор остается крайне затруднительной. В процесс заживления включаются различные механизмы. Понимание этих механизмов восстановления целостности ткани, поддержание оптимальной раневой среды позволяет более эффективно осуществлять лечение ран. К важнейшим аспектам, препятствующим заживлению ран, относятся: нарушение кровоснабжения, нарушенный венозный отток, избыточное давление на пораженную зону, инфекции, травмы.
Рис. 1 а). Внешний вид диабетической язвы правой стопы в области наибольшего давления (стадия 3 по Вагнеру);
б). Гангрена большого пальца левой стопы у пациента с сахарным диабетом 2-ого типа тяжелого течения.
Существует множество препаратов местного действия. При этом существенное внимание в наши дни уделяется средствам местного лечения раневых дефектов, таким, как современные интерактивные повязки для лечения ран во влажной среде.
При успешном лечении хронических диабетических язв необходимы условия:
· Компенсация углеводного обмена;
· Разгрузка пораженной конечности;
· Борьба с возможной инфекцией;
· Своевременный выбор верной тактики коррекции ишемии;
· Лечение сопутствующих заболеваний;
· Использование современных средств местного лечения раны.
Данный комплекс методов лечения, прежде всего, направлен на восстановление трофики поврежденных тканей, профилактику критической ишемии и дальнейшего распространения инфекции.
Важным компонентом лечения являются раневые повязки со свойствами, обеспечивающими наиболее благоприятный микроклимат в ране, необходимый для обеспечения оптимального функционирования клеточных механизмов заживления.
· Защита от механических воздействий (давление, удар, трение), от загрязнения и химического раздражения;
· Защита от вторичной инфекции;
· Защита от высыхания и потери физиологических жидкостей (электролитов);
· Сохранение адекватной температуры.
Кроме защиты раны повязка может также активно влиять на процессы заживления благодаря очищению раны, созданию микроклимата, способствующего заживлению и поддержанию раны в состоянии покоя.
Среди современных повязок при лечении некротических и/или инфицированных ран и трофических язв у пациентов с СДС мы отдаем предпочтение готовым к использованию интерактивным повязкам, длительно поддерживающим оптимальный гидробаланс в ране. Такие повязки еще называются гидроактивными. В настоящее время имеется возможность использования различных видов таких современных гидроактивных повязок.
Среди них весьма перспективным мы считаем последовательное применение гидроактивных повязок на основе суперпоглотителей — TenderWet® active (plus), а также защищенных гидрофильных губчатых повязок с гидроактивными свойствами — HydroTac® (comfort) и готовых к применению гидрогелевых повязок Hydrosorb® (comfort). Данные перевязочные средства при соответствующих показаниях могут применяться как в качестве местной монотерапии, так и последовательно.
Повязка TenderWet® active (plus) представляет собой многослойную раневую повязку, имеющую внешний вид подушечки, содержащей в своем составе целлюлозу и, в качестве сорбционного элемента, порошок полиакрилатного суперпоглотителя. Сорбционный элемент повязки в заводских условиях активируется, посредством пропитывания раствором Рингера, который затем в течение 24-72 часов непрерывно выделяется в рану. Таким образом, повязки на основе суперпоглотителя обеспечивают непрерывное «промывание» раны и, тем самым, способствуют размягчению и самостоятельному отделению участков некроза. Одновременно раневой экссудат поглощается сорбентом. Этот обмен обусловлен более тесным сродством полиакрилата с белками раневого отделяемого, нежели с изотоническим солевым раствором. В связи с этим поглощенный сорбентом раневой экссудат вытесняет из поглотителя раствор Рингера, который, в свою очередь, непрерывно подводится к раневому ложу, стимулируя аутолитическое очищение раны, ее микробную деконтаминацию, а также рост и развитие полноценной грануляционной ткани.
Рис. 2 (а-в) Местное лечение обширной инфицированной язвы правой голени у пациентки с сахарным диабетом 2-ого типа. Положительная динамика течения раневого процесса при использовании интерактивных повязокTenderWet® active (plus).
В настоящее время используются как «классические» повязки на основе суперпоглотителя, активированные раствором Рингера в условиях производства, так и более современные их аналоги. Так, готовая к использованию повязка на основе суперпоглотителя с продолжительностью действия до 72 часов называется TenderWet® plus. Все варианты повязок на основе суперпоглотителя могут использоваться как для тампонирования глубоких, так и для лечения поверхностных, особенно, хронических ран.
Рис. 3 (а-в) Местное лечение инфицированной артерио-венозной трофической язвы левой голени у пациентки с сахарным диабетом 2-ого типа тяжелого течения. Динамика течения раневого процесса при использовании интерактивных повязок TenderWet® plus.
При лечении экссудирующих хронических ран после очищения раневой поверхности от некротического детрита эффективно применяются интерактивные губчатые гидрофильные повязки с высокой сорбционной способностью. Они изготовлены из особого пенополиуретана, который имеет уникальную незамкнутую структуру пор. Размер этих пор постепенно уменьшается по направлению от контактного с раной слоя к поверхности повязки. В состав гидрофильной губки дополнительно включен гидрофильный матрикс. Он усиливает вертикальную абсорбцию раневого отделяемого и уменьшает его десорбцию. Такие повязки позволяют применять их для лечения хронических ран с выраженной экссудацией. Это ускоряет очищение раневой поверхности от инфицированного экссудата и фибрина.
Рис. 4 (а-в) Лечение обширного экссудирующего пролежня 4 стадии, расположенного в крестцовой области, у пациента с тяжелым течением сахарного диабета 2-ого типа при помощи гидрофильных губчатых повязок PermaFoam® иPermaFoam® cavity. Отмечается положительная динамика течения раневого процесса.
Существуют анатомические разновидности гидрофильных губчатых повязок для лечения крестцовых, пяточных и локтевых пролежней с дополнительной самофиксирующейся мембраной и особый вариант данной губчатой повязки, созданный для тампонирования раневых полостей. Показанием к смене повязки является ее полное насыщение экссудатом. Это проявляется краевым подтеканием жидкости или деформацией внешнего мембранного слоя повязки. При уменьшении раневой экссудации создается риск чрезмерного высыхания раневого ложа, повреждения грануляций и развития болевого синдрома вследствие естественной раневой адгезии. Поэтому для улучшения гидробаланса в ране и профилактики травматизации ткани при перевязки была разработана принципиально новая повязка с улучшенными свойствами. Такие гидрофильные губчатые повязки, защищенные гидроактивным гелевым слоем, являются инновационными и предназначены для лечения ран в фазе грануляции и эпителизации при умеренной и даже незначительной экссудации. Благодаря таким уникальным свойствам, повязка может находиться на ране до эпителизации и полного закрытия раневого дефекта. Таким образом, основным преимуществом защищенных губчатых повязок является атравматичность и возможность применения их практически не зависимо от уровня экссудации сразу после очищения раны и до полного ее закрытия.
Рис. 5 а). Внешний вид рабочей поверхности гидрофильной губчатой повязки HydroTac®, защищенной гидроактивным гелевым слоем.
б). Продолжение местного лечения инфицированной артерио-венозной трофической язвы левой голени у пациентки с сахарным диабетом 2-ого типа тяжелого течения с помощью повязки HydroTac®. Положительная динамика течения раневого процесса. Заживление раневого дефекта.
Гидрогелевые повязки Hydrosorb® представляют собой фиксированный к полупроницаемой мембране гель из полиуретановых полимеров, способных при контакте с жидкостью сохранять исходную форму и обладающих выраженной увлажняющей и умеренной абсорбирующей способностью. Гель содержит до 60% воды, поэтому такая повязка на протяжении нескольких суток обеспечивает влажную раневую среду и одновременно поглощает избыточное количество раневого отделяемого, которое связывается структурой геля. Благодаря этому обеспечивается оптимальный для заживления раны уровень влажности и, как следствие, — ускоряются процессы гранулирования и эпителизации раны. Более того, поверхность гелевых повязок непроницаема для микроорганизмов и воды. Поэтому они надежно защищают рану от вторичного инфицирования. Гидрогелевые повязки Hydrosorb® не приклеиваются к раневому ложу даже при длительном применении и легко удаляются без травматизации регенераторного слоя тканей раны. При этом, их структура, в отличие от гидроколлоидов, не разрушается под воздействием поглощенного раневого отделяемого. Поэтому на ране не остается никаких остатков и ее состояние можно легко оценить без предварительного отмывания раневой поверхности. Существенным преимуществом современных готовых к использованию гидрогелевых повязок Hydrosorb® является их прозрачность, сохраняющаяся даже после продолжительного пребывания на ране. Это позволяет осматривать рану без смены повязки и таким образом обеспечивать не только необходимый для раневого заживления покой, но и высокую экономичность за счет более редких перевязок.
Рис. 6 (а,б) Лечение длительно незаживающей донорской раны, расположенной на задней поверхности правого бедра, у пациентки с сахарным диабетом 2-ого типа тяжелого течения с помощью гидроактивной повязки Hydrosorb®comfort. Отмечается положительная динамика течения раневого процесса.
Конечно, более удобными в применении и комфортными для пациента являются повязки, снабженные специальным клейким контуром, приспособленным для фиксации к коже. Эту роль, как правило, выполняет наружный слой интерактивной повязки – специальная мембрана, обработанная гипоаллергенным клеем. Такая форма повязки позволяет быстро и удобно фиксировать ее к кожным покровам околораневой области только в том случае, если кожа относительно здорова, т.е. не является истонченной, пораженной дерматитом или чувствительной к компонентам клеевой основы. Если кожа в области раны является проблемной, что нередко сопровождает длительно существующие хронические раны, то необходимо использовать основные типы повязок не имеющие дополнительного адгезивного контура. Каким образом можно фиксировать такие повязки? Существуют дополнительные возможности как адгезивной, т.е. связанной с приклеиванием, так и неадгезивной фиксации стандартных повязок. Для продолжительной и регулярной адгезивной фиксации повязок при лечении пациентов с хроническими, в том числе с обильно мокнущими ранами, может быть эффективно использован гипоаллергенный пластырь Omnifix® elastic.
Рис. 7 (а,б,в) Внешний вид и последовательное применение адгезивного гипоаллергенного фиксирующего пластыря Omnifix® elastic для закрепления повязки на подошвенной части стопы у пациента с тяжелым сахарным диабетом.
Благодаря сквозным точечным отверстиям на поверхности, он обладает большей, чем у мембран большинства интерактивных повязок, проницаемостью для паров влаги. В то же время, он является достаточно тонким, прочным и эластичным, чтобы не причинять коже дополнительной травмы. Структура пластыря Omnifix® elastic позволяет его эффективно использовать на анатомически сложных поверхностях, каковой является стопа пациента с сахарным диабетом. Сложная поверхность стопы у пациента с сахарным диабетом может быть сформирована вследствие развития ее деформации, так называемой стопы Шарко, или в результате операций по поводу гнойно-некротических процессов, осложняющих течение синдрома диабетической стопы на фоне прогрессирующего сахарного диабета. В этих случаях адгезивная фиксация не всегда удобна, а при проблемной коже зачастую противопоказана. Успешно справиться с такой ситуацией позволяет современный фиксирующий когезивный бинт Peha-haft® с эластичными свойствами.
Рис. 8 (а,б,в). Внешний вид и последовательное применение фиксирующего когезивного бинта Peha-haft® для закрепления повязки на голени у пациентки с тяжелым сахарным диабетом.
Рис. 8 г. Внешний вид повязки, закрепленной на стопе с помощью бинта Peha-haft®.
Достаточно полутора-двух туров бинта для формирования надежной циркулярной повязки, которая поможет в течение продолжительного времени успешно фиксировать перевязочный материал даже к самой анатомически сложной поверхности, не потребует завязывания и, кроме того, может сохранять свои функции у пациентов даже при наличии нарастающей в течение дня отечности. Тем самым, сохраняется исходное кровообращение и предотвращается развитие турникетного эффекта, который, как правило, связан с нарастающим отеком и возможным сдавлением сегмента конечности нерастяжимой и завязанной на узел повязкой.
Таким образом, исходя из практики, эффективными можно назвать перевязочный материал и средства его фиксации, выбранные в соответствии со стадией раневого процесса, местоположением, размерами и степенью микробной обсемененности раны. Все они в комплексе должны быть способны поддерживать влажную среду, контролировать раневое отделяемое и препятствовать мацерации краев, хорошо фиксироваться и быть безопасными, а также комфортными при самостоятельном использовании на фоне адекватной и необходимой разгрузки конечности.
1 ГРЛС, р/у ЛП-004175 от 03.03.2017
2 GMP/EAEU/RU/00486-2022 от 08 августа 2022 г.
3 Greveling K, Prens EP, Ten Bosch N, van Doorn MB. Comparison of lidocaine/tetracaine cream and lidocaine/prilocaine cream for local anaesthesia during laser treatment of acne keloidalis nuchae and tattoo removal: results of two randomized controlled trials. Br J Dermatol. 2016 Jul 5. doi:10.1111/bjd.14848 Hernandez E.;
5 На основании отчета IQVIA март 2018 — сентябрь 2021 г.
6 Русский медицинский журнал. Жигульцова Т.И., Паркаева Л.В., Ильина Е.Э., Виссарионов В.А.: «Опыт применения 5% крема «Эмла» в практике дерматокосметологов»
7 Инструкция по применению лекарственного препарата для медицинского применения Акриол Про
8 Т.Н. Калви, Н.Е. Уильямс. Фармакология для анестезиологов. Издательство Бином, Москва, 2007, 119-128
9 На основании отчета «анестетики в инъекционной косметологии за 2016 г.» Аналитического центра Vademecum по объему продаж.
10 Т.И. Жигульцова, к.м.н. Л.В. Паркаева, Е.Э. Ильина, профессор В.А. Виссарионов: «Опыт применения 5% крема «Эмла в практике дерматокосметологов» Косметология и пластическая хирургия. Том 16, № 9, 2008
11 На рынке РФ представлены т.н. косметические средства, содержащие лидокаин, и не зарегистрированные как лекарственные препараты
12 В качестве окклюзионной повязки может быть использована пищевая пленка
13 Drug Release Studies on an Oil-Water Emulsion Based on a Eutectic Mixture of Lidocaine and Prilocaine as the Dispersed Phase
14 ФЗ- 61 «Об обращении лекарственных средств» от 12.04.2010, ФЗ- 323 «Об основах охраны здоровья граждан в Российской Федерации» от 21.11.2011 и ФЗ- 532 «О внесении изменений в отдельные законодательные акты Российской Федерации в части противодействия обороту фальсифицированных, контрафактных, недоброкачественных и незарегистрированных лекарственных средств, медицинских изделий и фальсифицированных биологически активных добавок» от 31.12.2014.
15 ФЗ- 532, Технический регламент Таможенного союза о безопасности парфюмерно-косметической продукции, ФЗ 61, ФЗ 532, УК РФ, ст. 235, 238, 227
16 В.В. Осипова.ММА им. И.М.Сеченова. Психологические аспекты боли. Лекция. №1/2010
17 По данным GMP News. Анализ рынка местных анестетиков, применяемых при косметологических инъекциях в 2020 году.
18 Один из видов окклюзионной повязки, а именно: бинт, пищевая пленка, лейкопластырь или прорезиненная ткань
19 Комбинация лидокаин и прилокаин в концентрации выше 0,5-2% обладают бактерицидным и противовирусным свойствами. В Акриол Про концентрация равна 5 %.
20 А.А. Степанов, Г.В. Яцык, Л.С. Намазова Метод профилактикиболи у детей раннего возраста при вакцинации //В практику педиатров- 14.09.2006 –
21 Н.В.Клипинина, РМЖ, Некоторые особенности восприятия и переживания боли детьми: взгляд психолога, репринт. 2007 .1-7
22 Е.А. Раннева. Применение крема ЭМЛА® в комплексной коррекции косметических недостатков. Экспериментальная и клиническая дерматокосметология 2010, №2: 48-53.
23 Gonzalez S. Evaluation of Topical Anesthetics by Laser-Induced Sensation. Lasers in Surgery and Medicine 23:167–171(1998));
24 В.Г.Лебедюк с соавторами. Анестезия в дерматокосметологии. Экспериментальная и клиническая дерматокосметология, 2010 г. № 5
25 Meltem F. Söyleva Nilüfer Koçaka Bahar Kuvakia Seyhan B. Özkanb Erkin Ki˙rb; Anesthesia with Cream for Botulinum A Toxin Injection into Eyelids. Ophthalmologica 2002;216:355–358
26 Е.В. Матушевская и авторы. Топические местные анестетики в косметологии. Клиническая Дерматология и Венерология. 03.2017 стр. 89-96
27 Therapeutics and Clinical Risk Management 2006:2(1) 99 – 113
28 Ф. Майкл Ферранте, Тимоти Р. Вейд Бопкор Послеоперационная боль. Руководство. Пер. с англ./ Под ред.. М.: Медицина, 1998.- 640 с., стр. 243
29 Лахин Р.Е. Местные анестетики. Кафедра анестезиологии и реаниматологии Военно-медицинской академии им. С.М.Кирова, СПБ, 2013 г., Комитет по ультразвуковым технологиями общероссийской общественной организации «Федерация анестезиологов и реаниматологов». Клинические рекомендации «Интенсивная терапия при системной токсичности местными анестетиками. Москва – СПБ 2015 г. Стр. 10 http://www.far.org.ru/recomendation
30 Wetter DA et al. J American Acad Dermatol. 2010;63(5):789-98
32 ПРИКАЗ МИНЗДРАВА РОССИИ от 08.10.2015 № 707н
33 Давыдов О.С. Переферические и центральные механизмы перехода острой боли в хроническую и возможная роль ингибирования циклооксигеназы 2 в предотвращении хронизации болевого синдрома. Неврология, нейропсихиатрия, психосоматика. 2016;8(2):10-16.
34 J. ALASTAIR CARRUTHERS, MD, JEAN D.A. CARRUTHERS, MD. Safety of Lidocaine 15% and Prilocaine 5% Topical Ointment Used as Local Anesthesia for Intense Pulsed Light Treatment. Dermatologic Surgery 2010;36:1130–1137
35 Ya-Xian et al. Количество клеток в роговом слое нормальной кожи в зависимости от анатомического расположения на теле, возраста, пола и физических параметров Archives Dermatol Res 1999; 291 :555–559.
36 Дж Морган, Мэгид С.Михаил. Клиническая анестезиология, Книга 1. Бином. Москва Санкт-Петербург, 2001 г.
37 Arendt-Nielsen L, Bjerring P, Nielsen J. Acta Derm Venereol 1990;70:314-318
38 Белорусский государственный медицинский университет. 2-я кафедра терапевтической стоматологии. Терапевтическая Стоматология. Часть 1. Под ред. А.Г.Третьяковича, Л.Г.Борисенко.
39 Dermatol Surg 1999;25:950-954
40 К. Greveling et al. Br J Dermatol 176 (1), 81-86. 2016 Dec 10
41 Juhlin and Evers Adv Dermatol 1990;5:75-92
42 Arendt-Nielsen L, Bjerring P, Nielsen J. Acta Derm Venereol 1990;70:314-318
43 Study Desensor 001. Wahlgren CF, Quiding H. J Am Acad Dermatol 2000;42:584-8.
45 Руководство по дерматокосметологии под редакцией Е.Р.Аравийской и Е.В.Соколовского. СПБ: ООО «Издательство Фолиант», 2008 — 632 с
51 Radman et al.2002, Yamashita., 2003
53 Evers H, Scott B, Dahlquist AC. Dermal analgesia after epicutaneous application of 5% cream, 5% prilocaine cream, 5% lidocaine cream and placebo cream, to volunteers. Study 89EM03 (n= 21, cross-over). CSR 802-10AC088-2,1989.
54 МАСМИ. Исследование пользователей анестетиков для кожи. Июнь 2018 г.
55 О.М.Бурылина, А.В.Карпова. Косметология. Клиническое руководство. ГЭОТАР-Медиа. Москва, 2018
56 Послеоперационная боль: роль механизмов периферической и центральной сенситизации. http://rsra.rusanesth.com/publ/posleoperatcionnaya_bol.html
57 Paul M. Friedman, MD, Jushua P.Fogelman, MD and others. Comperative Study of the Efficacy of Four Topical Anesthetics. Dermatolog Surg 1999; 25:950-954
61 http://grls.rosminzdrav.ru/Default.aspx на 15.02.2021
62 Зигaншин О.Р. Сравнение эффективности и безопасности топических местных анестетиков при поверхностных хирургических вмешательствах в дерматологии. Клиническая дерматология и венерология. 2018;17(6):53-60. https://doi.org/10.17116/klinderma 20181706153
63 Comparison of Topical Anesthetics for Radiofrequency Ablation of Achrocordons: Eutectic Mixture of Lignocaine/Prilocaine versus Lidocaine/Tetracaine Pratik Gahalaut,1 Nitin Mishra,1 Sandhya Chauhan,2 and Madhur Kant Rastogi11Department of Dermatology, Venereology and Leprosy, Shri Ram Murti Smarak Institute of Medical Sciences, Nainital Road, Bareilly 243001, India2Department of Pediatrics, Shri Ram Murti Smarak Institute of Medical Sciences, Nainital Road, Bareilly 243001, India
76 Моррисон А.В., Бочарова Ю.М., Моррисон В.В. Токсин ботулизма — лечебный эффект в косметологии (обзор). Саратовский научно-медицинский журнал 2016; 12 (3): 521–524.
77 А.В. Гара, В.Г. Золотарева, Особенности проведения ботулинотерапии по эстетическим показаниям пациенткамстарше 45 лет, Инъекционные методы в косметологии No 4-2011 – 54-60 с
78 Методическое пособие по мезотерапии для слушателей послевузовского и дополнительного профессионального образования. / Шамов Б. А., Дядькин В.Ю., Желонкина Т.И./ – Казань: КГМУ, 2011. – 60с.
80 Evers H, Scott B, Dahlquist AC. Dermal analgesia after epicutaneous application of EMLA 5% cream, 5% prilocaine cream, 5% lidocaine cream and placebo cream, to volunteers. Study 89EM03 (n= 21, cross-over). CSR 802-10AC088-2,1989.
82 Поверхностный, срединный или глубокий пилинг: что выбрать – https://medbooking.com/blog/post/
83 Особенности срединных пилингов – https://www.1nep.ru/estetic/articles/190169/
84 Пилинг лица – https://cosmetology-info.ru/668/Piling-litsa/
85 Пластика скул филлерами – https://cheap-fillers.ru/articles/plastika-skul-fillerami
86 Озонотерапия (O3) для лица – революционная технология красоты – https://plastichno.com/cosmetology/ozonoterapiya-dlya-litsa#i-7
87 Эффективная подтяжка лица жидкими мезонитями: что это такое и какие есть популярные марки? – https://beautyexpert.pro/kosmetologiya/inektsionnaya/tredlifting/vidy-nitej/zhidkie-mezoniti.html
88 Мезотерапия периорбитальной области с применением пептидных коктейлей – http://www.manuolog.ru/info/about/articles/stati-po-kosmetologii/mezoterapiya-periorbitalnoy-oblasti-s-primeneniem-peptidnykh-kokteyley/
89 Энзимная эпиляция: избавляемся от лишней растительности – https://plastikaplus.ru/kosmetologiya/epilyaciya/enzimnaya.html
90 Жидкие мезонити и традиционный тредлифтинг: преимущества и недостатки – http://aesthetic-futures.com.ua/zhidkie-mezoniti-i-tradicionnyj-tredlifting-preimushhestva-i-nedostatki
91 Канюля в косметологии и медицине – https://ladysdream.ru/kanyulya.html
92 7 мифов о наркозе: чего мы боимся? – http://www.psychologies.ru/articles/7-mifov-o-narkoze-chego-myi-boimsya/
93 Срединный пилинг – бескомпромиссный метод омоложения – https://plastichno.com/cosmetology/sredinnyj-piling#i-3
94 Khunger N. Standard guidelines of care for chemical peels. Indian J Dermatol Venereol Leprol 2008;74(Suppl):S5-S12 – https://pro.bhub.com.ua/cosmetology/himiceskie-pilingi-standartnye-rekomendacii-po-primeneniu#
95 Ким Лоулесс – 10 секретов удачной эпиляции – https://www.cosmo.ru/beauty/body/10-sekretov-udachnoy-epilyacii/
96 Все о Шугаринге – https://www.gabbi-shugaring.ru/vse-o-shugaringe#rec61612476
97 Гирсутизм – https://www.krasotaimedicina.ru/diseases/zabolevanija_endocrinology/hirsutism
98. Внутриочаговая интерферонотерапия рецидивирующих бородавок, Г. Э. Баграмова, Т.Г. Седова, А.Н. Хлебникова // Российский журнал кожных и венерологических заболеваний №1, 2013 – 23-26 с.
99. Королькова Т.Н., Гома С.Е. Изучение влияния мезотерапии пептидами эпифиза на влажность и эластичность кожи, Российский журнал кожных и венерических болезней. 2017; 20(5) – 305-310 с.
100. С.В. Ключарева, С.М. Никонова, И.В. Пономарев, Лечение лазерами доброкачественных пигментных новообразований кожи, экспериментальная и клиническая дерматокосметология №3, 2006 – 22-31 с.
101. Фотоомоложение в комплексной коррекции возрастных изменений кожи, Н.И. Цисанова, Журнал по прикладной эстетике №1, 2007г
103. Современное состояние проблемы папилломавирусной инфекции/ Л. А. Юсупова, Е И. Юнусова, З. Ш. Гараева, Г. И. Мавлютова, К. А. Салахутдинова // Лечащий врач № 7/2019; Номера страниц в выпуске: 64-67 – https://www.lvrach.ru/2019/07/15437345
104. Папилломавирусная инфекция гениталий у женщин, С.И. Роговская, В.Н. Прилепская, Е.А. Межевитинова, М.Н. Костава // Вестник дерматологии и венерологии, N 6-1998, стр. 48-51. – http://nature.web.ru/db/msg.html?mid=1178539&uri=index.html
110. Туркин П.Ю., Родионов С.В., Сомов Н.О., Миргатия И.О. Венозные трофические язвы: современное состояние вопроса//Лечебное дело. 2018. №1. URL: https://cyberleninka.ru/article/n/venoznye-troficheskie-yazvy-sovremennoe-sostoyanie-voprosa
111. Круглова Лариса Сергеевна, Панина Анастасия Николаевна, Стрелкович Татьяна Игоревна Трофические язвы венозного генеза//Российский журнал кожных и венерических болезней. 2014. №1. URL: https://cyberleninka.ru/article/n/troficheskie-yazvy-venoznogo-geneza
112. Ю.М. Cтойко, А.И. Кириенко, И.И. Затевахин, А.В. Покровский, А.А. Карпенко и др., Российские клинические рекомендации по диагностике и лечению хронических заболеваний вен//Флебология №3, 2018 – 143-240 с. — http://webmed.irkutsk.ru/doc/pdf/ven2009.pdf
113. Довнар Р. И., Смотрин С. М. Трофические язвы нижних конечностей: современные аспекты этиологии и патогенеза//Журнал ГрГМУ. 2009. №4 (28). URL: https://cyberleninka.ru/article/n/troficheskie-yazvy-nizhnih-konechnostey-sovremennye-aspekty-etiologii-i-patogeneza
114. Бурлева Е.П., Бабушкина Ю.В. Опыт амбулаторного лечения трофических язв стоп, осложнивших течение сахарного диабета // Стационарозамещающие технологии: Амбулаторная хирургия. 2018. №3-4. URL: https://cyberleninka.ru/article/n/opyt-ambulatornogo-lecheniya-troficheskih-yazv-stop-oslozhnivshih-techenie-saharnogo-diabeta
115. Куценко И.В., Андрашко Ю.В. Консервативное лечения трофических язв нижних конечностей при хронической венозной недостаточности//Методические рекомендации. 2007. https://medinfo.center/wp-content/uploads/2019/12/metodichka-tya.pdf
117. Российские клинические рекомендации по диагностике и лечению хронических заболеваний вен. Флебология, выпуск № 2. 2013 https://www.mrckb.ru/files/flebologii.pdf
118. И. Л. Микитин, Г. З. Карапетян, Л. В. Кочетова, С. В. Якимов, Р. А. Пахомова Современный взгляд на лечение трофических язв // Креативная хирургия и онкология. 2013. №4. URL: https://cyberleninka.ru/article/n/sovremennyy-vzglyad-na-lechenie-troficheskih-yazv
119. Аралова М.В. Персонализированная технология регионального лечения больных с трофическими язвами нижних конечностей. Дис. на соискание ученой степени д.м.н. Воронеж, 2019
120. Lok et al. J Amer Acad Derm 1999;40:208-13. (Study EM9405)
121. Hansson C et al. Acta Derm Venereol (Stockh) 1993;73:231-233.
122. Приказ Минздрава России от 13.10.2017 № 804н «Об утверждении номенклатуры медицинских услуг.
123. Приказ Министерства здравоохранения от 08.10.2018 № 707н «Об утверждении Квалификационных требований к медицинским и фармацевтическим работникам с высшим образованием по направлению подготовки «Здравоохранение и медицинские науки»
124. Старостина Л.С. Помощь в контроле боли у детей: советы педиатра. Медицинский совет. 2021;(1):263–268. doi: 10.21518/2079-701X-2021-1-263-268
125. Шептий О.В. Применение анестезирующего крема лидокаин/прилокаин для лазерных процедур в дерматологии и косметологии. Клиническая дерматология и венерология. 2020;19(1):113-120. https://doi.org/10.17116/klinderma202019011113
Лечение диабетической стопы
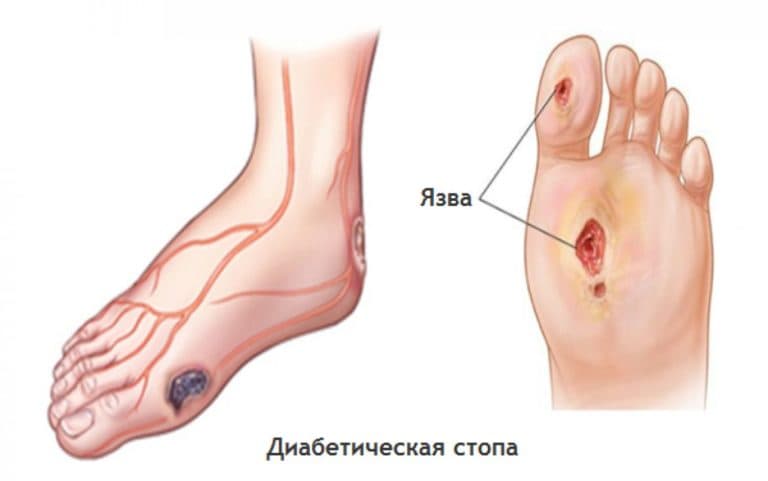
На разных стадиях заболевания применяются различные методы лечения синдрома диабетической стопы. Они подбираются в зависимости от уровня артериальной недостаточности в дистальных отделах нижних конечностей и выраженности патологических изменений в тканях.
Медикаментозная терапия
Снижение болевого синдрома достигается применением спазмолитиков и миорелаксантов. Препараты, содержащие липоевую кислоту, назначают для улучшения тканевого метаболизма и оказывают антитоксическое действие. Для улучшения работы и восстановления стенок сосудов применяют препараты, стимулирующие венозный отток. В случае инфицированных ран показано лечение антибактериальными препаратами.
Необходимо сочетать эти препараты с базовыми средствами для лечения основного заболевания — сахарного диабета (СД). С этой целью врач назначает препараты, улучшающие углеводный и липидный обмен.
Хирургическое вмешательство
Хирургическое лечение применяется только в том случае, когда консервативные методы оказались малоэффективными. К ним относятся:
- шунтирование сосудов и восстановление артерий;
- некрэктомия отдельных участков;
- ампутация, в том числе высокая.
Физиотерапия
Физиотерапевтическое лечение является наиболее универсальным методом, применяемом при синдроме на разных стадиях течения болезни. Физическое воздействие направлено на повышение эластичности стенок сосудов, улучшение кровотока, снятие спазма. Выполнять физиотерапевтические процедуры необходимо в специализированном сосудистом центре под наблюдением опытных врачей.
Средства магнитотерапии способствуют снижению болевого синдрома и особенно показаны больным, у которых течение СД сопряжено с гипертонией и ишемической болезнью сердца. Кроме того, магнитотерапия оказывает легкий седативный эффект.
Лазерная терапия используется при лечении язвенных поражений стопы и внутривенного облучения крови. Электрофорез и фонофорез позволяют повысить эффективность вводимых лекарственных препаратов. А для улучшения кровотока, снижения отечности и возвращения чувствительности тканям стопы используется баротерапия и гипербарическая оксигенация.
Комплекс применяемых мер, направленных на лечение синдрома диабетической стопы, позволяет добиться значительного улучшения состояния больного как в условиях клиники, так и на амбулаторном лечении.
Принципы ухода за ранами для диабетиков
Сахарный диабет нарушает нормальную жизнедеятельность организма. Под угрозой: обменные процессы, функционирование сердечно-сосудистой системы, внутренних органов, состояние кожи, слизистой. Регенерация тканей у диабетиков также нарушается.
Длительно незаживающая рана при сахарном диабете – не только неудобно, но и опасно. Ослабленный организм больного не в состоянии активно противостоять болезнетворным бактериям, поэтому риск инфицирования повреждённого места и загноения повышается в несколько раз.
Своевременная и правильная обработка раны – основа предупреждения осложнений для диабетиков. Привычный алгоритм действий (йод – пластырь) в данном случае не подойдёт.
При мельчайших порезах, ранках, необходимо:
- очистить поврежденный участок кожи от загрязнений;
- дать ранке просохнуть;
- выполнить обработку;
- для обработки рекомендуют использовать антисептик (хлоргексидин, растворы йода, перекись, мирамистин);
- обработанную рану перевязывают стерильной повязкой (материал должен хорошо впитывать выделения и обеспечивать удаление без травмы).
Стерильная повязка защищает рану от загрязнений и предупреждает занесение инфекции. Перевязки необходимо выполнять регулярно.
Возможные осложнения диабетической стопы
Синдром диабетической стопы — одно из самых тяжелых осложнений при позднем обнаружении сахарном диабете. Если отнестись к лечению без должного внимания, болезнь будет развиваться по худшему сценарию, что может привести к ампутации конечности и летальному исходу.
Синдром диабетической стопы сопровождается пониженной чувствительностью конечности, что, в свою очередь, спровоцировано нарушением кровообращения. В этом случае образование язвы, скрытой сухим струпом, может пройти незамеченным до тех пор, пока дно раны не достигнет костей и сухожилий.
Несвоевременное лечение заболевания может привести к таким осложнениям, как:
- гнойные поражения и некроз тканей (встречаются у 10–15% пациентов);
- гангрена;
- ампутация конечности (выполняется в 10–24% случаев).
Ампутация пораженной конечности не избавляет от причины, вызвавшей патологию. Наоборот, следует еще тщательнее придерживаться наставлений врача. Если пациент после ампутации не получает лечения основного заболевания, то в половине случаев в течение пяти лет велика вероятность ампутации второй конечности, а в 40% случаев возможен летальный исход.
После заживления язвы также следует продолжать наблюдаться у врача, в противном случае вероятность рецидива составляет 70% в ближайшие пять лет.
Группы риска развития СДС
Развитие синдрома диабетической стопы возможно у каждого пациента с сахарным диабетом, но особенно подвержены ему больные:
- с заболеваниями сосудов и периферической нейропатией;
- с язвами и ампутациями;
- с гипертонической болезнью и повышенным уровнем холестерина;
- с другими осложнениями диабета;
- с вредными привычками — пристрастием к алкоголю и табакокурению.
Причины развития диабетической стопы:
- грибковые инфекции, способствующие распространению поражения вглубь тканей;
- травматизм — высокая вероятность из-за снижения чувствительности;
- низкая скорость заживления повреждений из-за нарушения кровотока;
- неудобная обувь, провоцирующая образование мозолей;
- врастание ногтей — острые углы травмируют кожу и способствуют инфицированию.
Принято различать следующие группы риска:
I — чувствительность сохранена, пульсация прощупывается. Необходимо проходить осмотр не реже раза в год, чтобы не пропустить, как начинается заболевание.
II — чувствительность нарушена, дистальная пульсация отсутствует, деформации стопы.
III — наличие язв, отсутствие чувствительности, ампутации в анамнезе.
Классификация
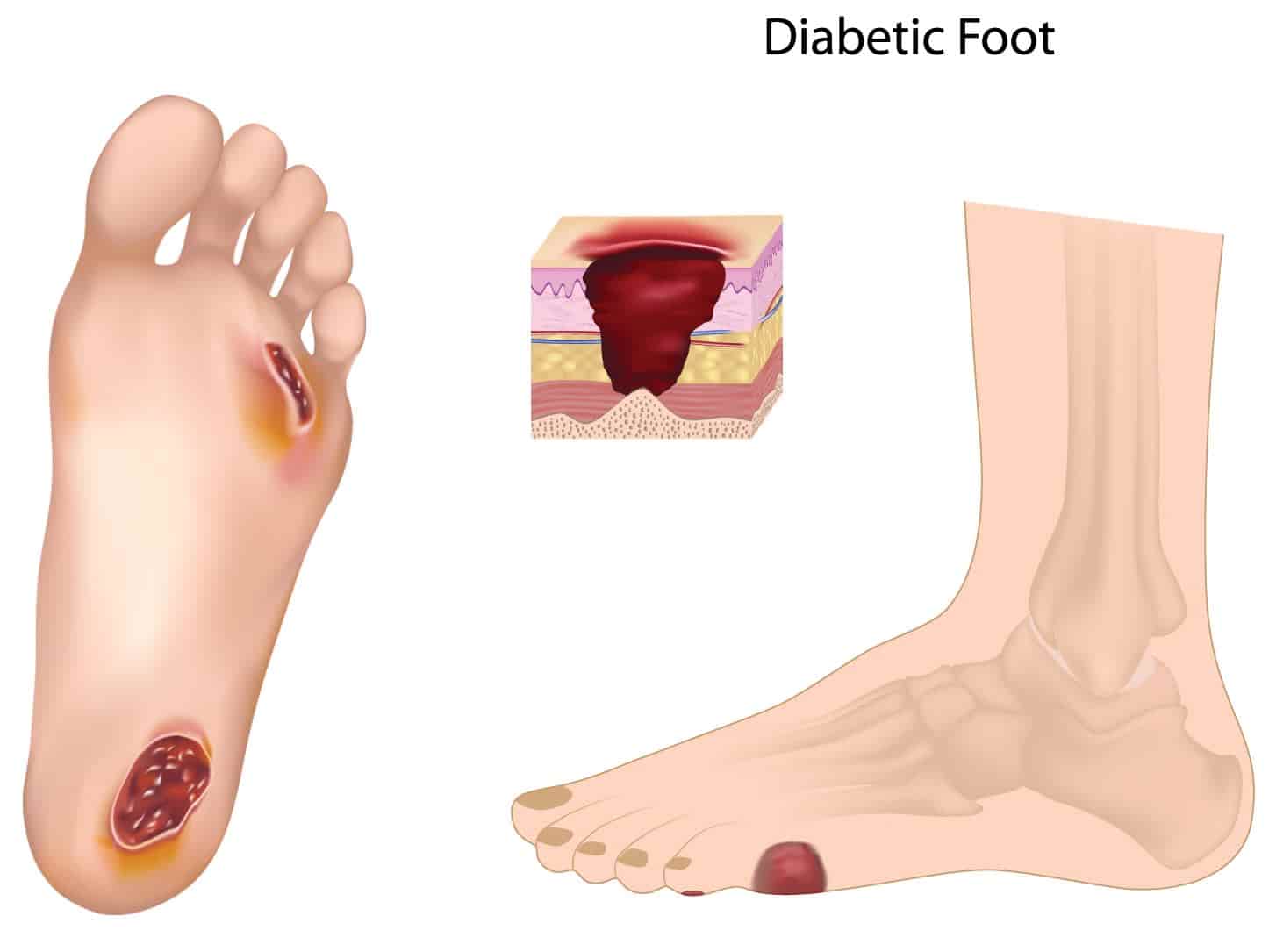
В мировой медицине принято несколько вариантов классификации синдрома диабетической стопы (СДС):
- по глубине распространения язвенного дефекта по Вагнеру. Эта классификация описывает только необратимые изменения в тканях;
- тяжести инфекционного процесса — угрожаемой или не угрожаемой ампутации конечности;
- глубине поражения и наличии признаков инфицирования по 12 градациям в зависимости от причин возникновения.
В отечественной нейропатологии различают три основные формы диабетической стопы:
- нейропатическую — изменения в периферических нервах. Снижается чувствительность стопы, кожа ступни и голени иссушается и истончается, образуются грубые мозоли, незаживающие трещины в межпальцевом пространстве. При этой форме высок риск быстрого развития флегмоны;
- ишемическую, возникающую при ухудшении сосудов, встречается в 5–10% случаев. В этом случае происходит поражение мелких сосудов нижних конечностей, ткани недополучают кислород, что приводит к отекам. При этом чувствительность стопы не нарушается, мозоли не образуются, стопа не деформируются, но нарушение кровоснабжения приводит к образованию волдырей, которые при отсутствии лечения переходят в стадию язв;
- нейроишемическую, вызванную заболеваниями нервов и сосудов. Этой форме подвержены 25–40% пациентов. Сложность лечения состоит в высоком риске хирургического вмешательства, обусловленного в ряде случаев невозможностью анестезии из-за сопутствующих заболеваний.
Каждый случай имеет принципиально иной подход к диагностике и лечению недуга.
Признаки диабетического поражения ног
Первое время заболевание не приносит видимого беспокойства, многие больные просто не обращают внимания на кратковременный дискомфорт, а к врачу обращаются на более поздних стадиях. Поэтому так необходимо обращать внимание на ранние признаки диабетической стопы при сахарном диабете.
Описание основных симптомов:
- жгучие боли, ощущение мурашек, покалывание;
- снижение чувствительности вплоть до полного исчезновения;
- бледность кожи или пигментация коричневого цвета;
- сухость, шелушение;
- образование волдырей и плохо заживающих мозолей и трещин;
- выпадение волосков на пальцах ног;
- ороговение тканей;
- деформация стопы.
Клиническая картина выглядит следующим образом:
- на начальной стадии происходит деформация стопы, образуются волдыри и мозоли. Из-за нарушения кровообращения ткани восстанавливаются медленно и даже небольшие повреждения кожи заживают трудно;
- на поверхности кожи образуются язвы, которые пока не проникают вглубь тканей;
- на второй стадии язвы распространяются вглубь дермы, поражают мышцы и суставы. Повреждение суставов нарушает нормальную кинематику движений, что усиливает риск травм. Ослабленный организм хуже противостоит заражению грибковыми и бактериальными инфекциями;
- на третьей стадии поражение затрагивает костные структуры. При отсутствии надлежащего лечения может развиться остеомиелит;
- длительно незаживающие раны способствуют возникновению гнойных воспалений, что при плохом сценарии развития болезни чревато гангреной и ампутацией. Гангренозные изменения начинаются с кончиков пальцев. Своевременное хирургическое вмешательство на этом этапе может спасти конечность;
- на пятой стадии гангрена перекидывается со стопы на голень, процесс становится необратимым. Спасти жизнь пациента можно только с помощью ампутации.
Запись на прием по тел
Написать в Whatsapp
Крайне важно постоянно контролировать процесс заживления. Внимательно осматривайте рану при каждой перевязке, обращайте внимание на любые изменения. Ускорить восстановление повреждённых тканей поможет местное лечение.
Рекомендуется использовать препараты, содержащие в составе аллантоин, инсулин и мочевину. Они улучшают местный метаболизм, снижают негативное воздействие глюкозы на клетки. К таким мазям относят Диа Дерм, гепариновую и инсулиновую.
Благотворное влияние на восстановительный процесс оказывают мази на жировой основе. Они питают и увлажняют поражённые участки, ускоряют рост здоровых тканей. В данную группу препаратов входят Метилурацил, Солкосерил.
Предотвращают развитие грибковых поражений. Мазь Уреата устраняет грибковые поражения, а мочевина в составе активно питает кожу. Мазь Вирта обладает широким спектром действия. Она борется с сухостью кожи, воспалением, вызванным грибковой инфекцией.
Применять ту или иную мазь следует только после консультации с врачом и строго по предназначению. Важно убедиться, что в составе препарата отсутствует спирт, красители, салициловая кислота. Для ускорения восстановления к наружным средствам подключают приём витаминов и минералов. Они повышают тонус организма, улучшают обменные процессы.
Прогноз и профилактика
Негативный прогноз при синдроме диабетической стопы более вероятен при наличии следующих факторов:
- серьезные нарушения кровообращения в области нижних конечностей;
- остеомиелит, который повышает риск рецидива на 20–30%;
- некротические и гангренозные проявления;
- инфицирование ран;
- отсутствие квалифицированной медицинской помощи.
Для минимизации рисков важно своевременно диагностировать сахарный диабет и приступить к лечению как можно раньше.
Ампутации можно избежать. Для этого необходимо проводить профилактические мероприятия:
- ежедневно осматривать поверхность стоп, проводить гигиену нижних конечностей, после чего тщательно высушивать кожу;
- избегать потертостей и мозолей — носить просторную обувь, а носки надевать швами наружу;
- избегать порезов, ни в коем случае не ходить босиком;
- не допускать перегрева, что вполне вероятно, поскольку чувствительность кожи значительно снижена;
- самостоятельно не удалять натоптыши и мозоли;
- регулярно посещать лечащего врача.
Статья предназначается для пациентов с диагностированной у врача болезнью. Не заменяет прием врача и не может использоваться для самолечения и самодиагностики.
Диагностика синдрома диабетической стопы
Многих пациентов интересует, к какому врачу обращаться при подозрении на синдром диабетической стопы? Диагноз ставят на основе обследования эндокринолога и невролога, а внешним видом стопы занимается подиатр или хирург.
Используются следующие методы диагностики:
- осмотр и пальпация нижних конечностей;
- ультразвуковое дуплексное сканирование (УЗДС) и рентгеноконтрастная ангиография — оценивается состояние пораженных периферических артерий;
- компьютерная томография (КТ) и рентгенография стоп — оценивается состояние костей, наличие остеомиелита и остеоартроза;
- исследование микрофлоры и отделяемого диабетической язвы стопы;
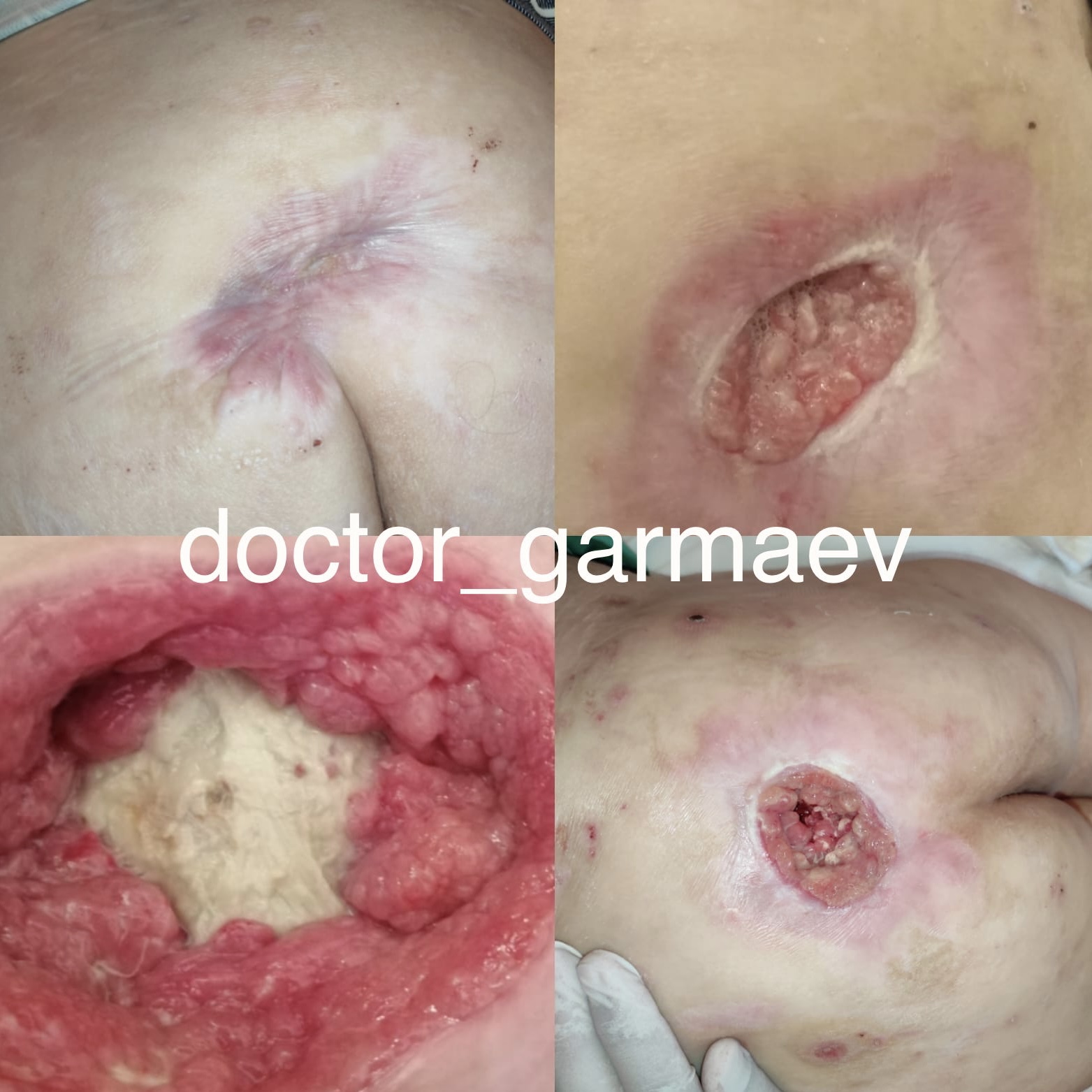
Клинический пример. Сахарный диабет второго типа. Диабетическая стопа. Пролежень на крестце
Более 20 лет занимаюсь проблемами заживления ран, уходом за хроническими ранами, трофическими язвами и пролежнями
Одной из самых сложных задач в этой области является заживление ран, язв и пролежней на фоне сахарного диабета. Особенно, когда раневых дефектов много. В данном случае была именно такая ситуация. Тяжелый диабет 2 типа с осложнениями. Раны и пролежень на стопе и крестце. Все их успешно удалось полностью заживить
Для меня этот клинический случай был очень показательным. Я получил уникальный опыт и увидел, то на что раньше обращал меньше внимания
Одними из самых главных факторов влияющих на результат лечения любых самых тяжелых ран при сахарном диабете помимо хирурга, эндокринолога и современных повязок являются забота, поддержка и помощь близких людей. Человеку в одиночку практически невозможно справиться с этим, особенно на дому. Истинное желание помочь, несмотря ни на что, во многом определяет исход
В данной ситуации этим близким человеком для пациентки стала невестка — Татьяна. Без нее все могло бы сложиться иначе.
Отзыв

Берегите себя и своих близких. Хорошего дня
Запись на прием:+7(495)755-79-89
#сахарныйдиабет #диабетическаястопа #пролежни #раны #уходзаранами #заживление #woundcare
Результаты
Результаты лечения диабетстопы и пролежней на фоне сахарного диабета современными лечебными повязками. Видео
https://youtube.com/watch?v=T3wlxMbFO_A%3Ffeature%3Doembed
