Статья для пациентов с диагностированной доктором болезнью. Не заменяет приём врача и не может использоваться для самодиагностики.
Гипогликемическая кома — симптомы и лечение
Что такое гипогликемическая кома? Причины возникновения, диагностику и методы лечения разберем в статье доктора Будникова О. В., детского эндокринолога со стажем в 10 лет.
Детский эндокринолог, стаж 10 лет
Над статьей доктора
Будникова О. В.
работали
литературный редактор
Вера Васина,
научный редактор
Юлия Зотова
и
шеф-редактор
Маргарита Тихонова
Дата публикации 13 декабря 2021
Обновлено 13 декабря 2021
Кома диабетическая — симптомы и лечение
Что такое кома диабетическая? Причины возникновения, диагностику и методы лечения разберем в статье доктора Макаровой Татьяны Игоревны, эндокринолога со стажем в 13 лет.

Эндокринолог, стаж 13 лет
Над статьей доктора
Макаровой Татьяны Игоревны
работали
литературный редактор
,
научный редактор
и
шеф-редактор
Дата публикации 29 апреля 2020
Обновлено 26 апреля 2021
Симптомы сахарного диабета 1 типа
При сахарном диабете 1 типа симптомы выражены резко. Пациента могут беспокоить неутолимая жажда, сухость во рту, частая рвота, учащённое мочевыделение, потеря массы тела за счёт воды, жировой и мышечной ткани несмотря на повышенный аппетит, общая слабость, головная боль, сухость кожных покровов, нарушение сна, судорожный синдром, расстройство зрения, раздражительность, ночное недержание мочи (характерно для детей). Также пациенты могут отметить появление зуда в интимной зоне, что связано с высоким уровнем глюкозы в крови.

Стоит отметить и тот факт, что, когда заболевание начинает активно себя проявлять, значительная часть бета-клеток поджелудочной железы уже не работает. То есть к моменту появления вышеуказанных жалоб в организме человека уже произошли серьёзные и необратимые процессы, организм исчерпал свои компенсаторные резервы, заболевание с этого времени приобретает хроническое течение, и человек нуждается в инсулинотерапии пожизненно.
При быстром прогрессировании заболевания в выдыхаемом воздухе слышен запах ацетона, на щеках у ребёнка появляется диабетический рубеоз (румянец), дыхание становится глубоким и частым (дыхание Кусмауля).
Прогноз. Профилактика
Пациенты с сахарным диабетом, которые принимают сахароснижающие препараты, должны знать причины, приводящие к гипогликемии, уметь распознать её симптомы и разбираться в основах профилактики и устранения гипогликемии.
Базовые профилактические меры при гипогликемии:
- измерять уровень сахара в крови столько раз, сколько прописал лечащий врач (не меньше трёх раз в день);
- принимать сахароснижающие препараты, строго придерживаясь рекомендаций врача;
- соблюдать предписанную диету, режим труда и физической активности (у каждого пациента они индивидуальны);
- стараться ложиться спать и вставать в одно и то же время;
- избегать стрессовых ситуаций;
- если уровень сахара в крови снизился и появились даже незначительные признаки гипогликемии, в течение нескольких минут необходимо оказать первую помощь (в том числе самому себе);
Осложнения гипогликемической комы
Без своевременной медицинской помощи гипогликемическая кома может привести к нарушению мозгового кровообращения, инсульту, одностороннему параличу и смерти пациента.
Если уровень глюкозы часто опускается ниже нормальных значений, у больного может нарушиться мышление: он с трудом воспринимает, анализирует и воспроизводит информацию. Кроме того, увеличивается риск развития сердечно-сосудистых заболеваний, например инфаркта или кровоизлияния в мозг.
Лечение гипогликемической комы
Кома развивается стремительно, поэтому при установлении гипогликемии пациенту нужно немедленно оказать помощь.
Первая помощь при гипогликемической коме
Если пациент без сознания, поить его сладкими растворами нельзя: человек может поперхнуться и задохнуться.
При развитии коматозного состояния необходимо измерить уровень сахара в крови. Если это сделать невозможно, ни в коем случае нельзя вводить инсулин, который находится у пациента: при гипогликемии инсулин, снижая уровень глюкозы, усугубляется тяжесть расстройств, что может оказаться фатальным.
Если пациент находится без сознания, его нужно уложить на бок (не важно на какой), осмотреть полость рта и освободить дыхательные пути — убрать посторонние предметы, например зубные протезы.
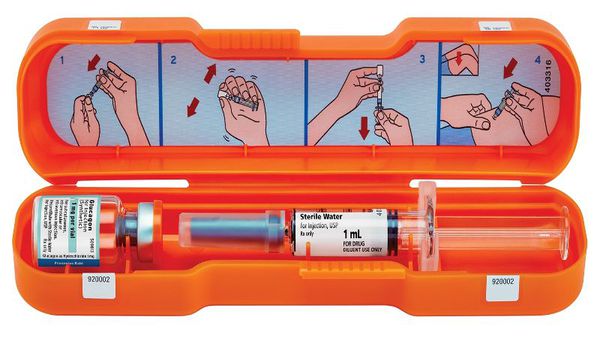
Один миллиграмм Глюкагона повышает гликемию в среднем на 8,5 ммоль/л . Сознание обычно восстанавливается через 5–10 минут после его введения. Он стимулирует образование глюкозы печенью, поэтому для его эффекта нужны запасы гликогена в печени.
Лечение сахарного диабета 1 типа
В 1921 году в городе Торонто (Канада) врачи Фредерик Бантинг и Чарльз Бест выделили вещество из поджелудочной железы телят, которое снижало уровень глюкозы у собак с диабетом. Впоследствии они получили нобелевскую премию за открытие инсулина.
Первые препараты инсулина были животного происхождения: из поджелудочной железы свиней и крупного рогатого скота. В последние годы используют препараты человеческого происхождения. Их получают генно-инженерным путём, заставляя бактерии синтезировать инсулин такого же химического состава, как и естественный человеческий. Он не является чужеродным. Также появились аналоги человеческого инсулина, при этом в человеческом инсулине модифицируют структуру для придания определённых свойств. В России используют только генно-инженерные человеческие инсулины или их аналоги.
Для лечения сахарного диабета 1 типа применяется схема инсулинотерапии в режиме многократных инъекций. Все инсулины различаются по длительности действия: продлённого (пролонгированного), среднего, короткого и ультракороткого.
Инсулины короткой продолжительности действия всегда прозрачного цвета. К ним относятся «Актрапид НМ», «Хумулин Р», «Ринсулин Р», «Инсуман Рапид», «Биосулин Р». Инсулин короткого действия начинает работать уже через 20-30 минут после инъекции, пик действия его в крови возникает через 2-4 часа и заканчивается через 6 часов. Данные параметры также зависят от дозы инсулина. Чем меньше доза, тем короче действие. Зная эти параметры, можно сказать, что инсулин короткого действия необходимо вводить за 30 минут до еды, чтобы его действие совпадало с подъёмом глюкозы в крови. Во время пика его действия, пациенту необходимо сделать перекус для предотвращения гипогликемии (патологического снижения уровня глюкозы в крови).
Инсулины ультракороткого действия: «Новорапид», «Апидра», «Хумалог». Они отличаются от инсулинов короткого действия тем, что действуют сразу после введения, через 5-15 минут, такие инсулины можно вводить перед едой, во время или сразу после еды. Пик действия возникает через 1-2 часа, причём концентрация в пик выше, чем у простого инсулина короткого действия. Длительность действия до 4-5 часов.
К инсулинам средней продолжительности действия относятся «Протафан», «Биосулин Н», «Инсуман Базал», «Хумулин НПХ». Эти инсулины существуют в виде суспензии, они мутные, перед каждым использованием флакон необходимо встряхнуть. Начинают действовать через 2 часа от начала введения и пика действия достигают через 6-10 часов. Время работы данных инсулинов от 12 до 16 часов. Время действия инсулина также зависит от дозы.
К инсулинам длительной продолжительности действия (пролонгированные) относятся «Лантус», «Левемир», «Тресиба». Содержимое флакона имеет прозрачный цвет. Действуют до 24 часов, поэтому вводятся они 1-2 раза в сутки. Не имеют выраженного пика, следовательно, не дают гипогликемии.
Человеку с сахарным диабетом 1 типа нужно вводить инсулин в режиме многократных инъекций. Введения инсулина длительного действия 1-2 раза в сутки недостаточно, так как повышение глюкозы в крови в течение дня (после еды, например) и пики максимального сахароснижающего действия инсулина не всегда могут совпадать по времени и выраженности эффекта. Поэтому целесообразна схема инсулинотерапии в режиме многократных инъекций. Данный вид дозирования инсулина напоминает естественную работу поджелудочной железы.
Чаще на практике в лечении сахарного диабета 1 типа используется следующая схема инсулинотерапии: перед завтраком и ужином вводится инсулин средней и длительной продолжительности действия, на приём пищи — инсулин короткой или ультракороткой продолжительности действия.
Показателем правильности вечерних доз для инсулина длительной продолжительности действия будет нормогликемия утром натощак и отсутствие гипогликемии ночью. Но обязательным условием будет нормальный уровень гликемии перед сном. Показателем правильности доз для инсулина короткой продолжительности действия будет нормальный уровень гликемии через 2 часа после еды или перед следующем приёмом пищи (через 5-6 часов). Уровень глюкозы крови перед сном будет отражать правильность дозы инсулина короткого действия, введённого перед ужином.
Оценив количество углеводов в приёмах пищи, вы сможете оценить свою потребность в инсулине короткого действия в расчёте на 1 ХЕ. Точно так же можно узнать, сколько требуется вводить дополнительно инсулина короткого действия при высоком уровне глюкозы в крови.
У разных людей 1 Ед инсулина снижает глюкозу в крови от 1 до 3 ммоль/л. Таким образом доза инсулина перед едой будет складываться из ХЕ на приём пищи и на снижение исходного уровня гликемии, если это необходимо.
Существуют правила снижения доз инсулинотерапии. Поводом для снижения дозы будет развитие гипогликемии (патологического снижения уровня глюкозы в крови), только если она не связана с ошибкой самого пациентка (пропуск приёма пищи или ошибка в расчёте ХЕ, передозировка инсулином, большая физическая нагрузка, употребление алкоголя).
Действия по снижению доз инсулина будут следующими:
- Чтобы устранить гипогликемию, необходимо принять простые углеводы (например фруктовый сок 200 мл, 2 куска рафинада или чайную ложку мёда).
- Затем перед следующей инъекцией инсулина измерить уровень глюкозы в крови. Если уровень остался нормальным, то пациент продолжает делать обычную дозу.
- Обратить внимание, повторится ли гипогликемия в то же самое время на следующий день. Если да, необходимо понять, избыток какого инсулина её вызвал.
Также существуют правила по увеличению доз инсулинотерапии. Поводом для увеличения плановой дозы инсулина служит появление гипергликемии в том случае, если она не была связана ни с одной из ошибок больного диабетом: мало инсулина, большее употребление ХЕ за один приём пищи, малая физическая нагрузка, сопутствующие заболевания (воспаление, температура, высокое артериальное давление, головная боль, зубная боль). Действия по увеличению доз инсулина будут следующими:
- Необходимо увеличить плановую дозу инсулина короткого действия в данный момент (перед едой) или ввести инсулин короткого действия внепланово только на гипергликемию.
- Далее необходимо измерить глюкозу в крови перед следующим введением инсулина. Если уровень нормальный, дозу пациент не меняет.
- Посмотреть, повторится ли повышение глюкозы в крови в это же время на следующий день. Если она повторится, нужно разобраться, недостаток какого инсулина в этом «виноват». Для этого используем знания о действии инсулинов.
- На третий день увеличить дозу соответствующего инсулина на 10 % (примерно 1-2 ЕД). Если вновь повторяется гипергликемия в то же время, снова увеличить дозу инсулина еще на 1-2 Ед.
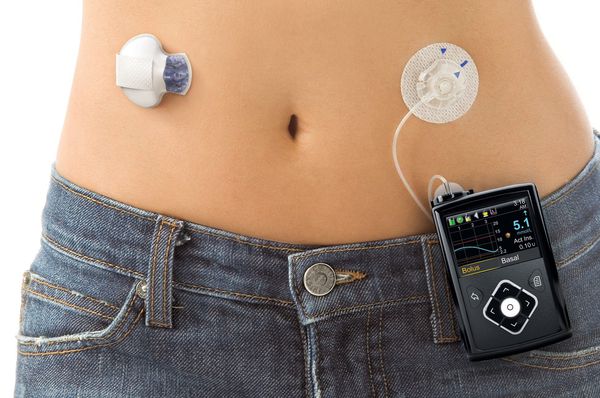
Через установленную в теле иглу в течение суток с небольшой скоростью больному вводится инсулин короткого или ультракороткого действия. Скорость устанавливается индивидуально самим пациентом исходя из потребности и физической активности на каждый час. Таким образом имитируется базальная секреция инсулина. Перед каждым поступлением пищи пациент измеряет глюкозу в крови с помощью глюкометра, после чего планирует количество съеденных ХЕ, самостоятельно рассчитывает дозу инсулина и вводит его нажатием кнопки на помпе.
У помповой инсулинотерапии есть как преимущества, так и недостатки. К преимуществам можно отнести:
- меньшее количество инъекций;
- гибкость в отношении времени;
- помпа сигнализирует о гипо- и гипергликемии по выставленным значениям в программе;
Помповая инсулинотерапия больше подходит детям и взрослым людям с активным образом жизни.
Недостатки помповой инсулинотерапии:
- дороговизна самой помпы и расходников;
- технические трудности (перебои в работе системы);
- неправильное введение, установка иглы;
Профилактика сахарного диабета 1 типа включает в себя целый комплекс мероприятий, предотвращающих возникновение негативных факторов, которые могут спровоцировать развитие данного заболевания.
- Грудное вскармливание. Педиатры рекомендуют продолжать грудное вскармливание до 1,5 лет. Вместе с грудным молоком ребёнок получает вещества, укрепляющие иммунитет.
- Перенесение стрессов. Сахарный диабет может развиться в результате психоэмоциональных потрясений. Необходимо с самого детства учить ребёнка правильно воспринимать и достойно переносить стрессы.
- Правильное питание. Здоровый рацион является эффективным методом профилактики диабета. В основе питания должна быть белковая пища и сложные углеводы. Рацион необходимо обогащать овощами и фруктами. Сладкие, мучные изделия рекомендуется свести к минимуму. Стоит ограничить консервированные, солёные, маринованные, жирные блюда, отказаться от продукции, содержащей искусственные добавки, красители, ароматизаторы. При сахарном диабете применяют лечебную диету № 9. Она способствует нормализации углеводного обмена и предупреждает нарушения жирового обмена.
- Такую профилактику также необходимо дополнить посильной физической нагрузкой, спортом, закаливанием.
- Родителям необходимо следить за любыми признаками, указывающими на повышение или понижение уровня глюкозы в крови детей. Например, ребёнок выпивает много жидкости за день, много кушает, но несмотря на это худеет, быстро устаёт, после физической нагрузки отмечается липкий пот.
Если диагноз сахарного диабета уже установлен, необходимо:
- В случае развития гипогликемии при себе всегда нужно иметь глюкозу или сахар, также подходит леденец или сок.
- Регулярно посещать лечащего врача для оценки компенсации заболевания. Регулярно проходить узких специалистов для своевременного выявления начала осложнений и принятия мер по их профилактике и лечению.
- Вести «дневник диабета», фиксировать измеряемые показатели гликемии, инъекции инсулина, дозы и хлебные единицы.
Прогноз при своевременной помощи пациенту с легкой гипогликемией благоприятный. В случае тяжёлой гипогликемии всё зависит от того, в какой стадии комы находился человек и развились ли у него осложнения.
Профилактика гипогликемической комы:
- Всегда иметь при себе быстроусвояемые углеводы не менее 2 ХЕ (хлебных единиц), например леденец, кусочек сахара или глюкозу.
- При незапланированной физической нагрузке обязательно принимать дополнительные углеводы (1-2 ХЕ).
- Перед походом в спортзал необходимо скорректировать инсулин и, если требуется, принять дополнительное количество углеводов в зависимости от уровня гликемии.
При возникновении лёгкой гипогликемии необходимо съесть 4 куска или 4 чайные ложки сахара (2 ХЕ), также допустим приём углеводов в жидкой форме (200 г сладкого сока или чая). Если гипогликемия вызвана приёмом большой дозы инсулина, то необходимо съесть 2 ХЕ быстрых углеводов (например кусок хлеба).
Для профилактики кетоацидоза важно постоянно контролировать глюкозу в крови, при необходимости корректировать дозу инсулина, проверять его сроки годности и хранить в прохладном месте. Также важно менять иголку в шприце-ручке и места инъекций (чтобы не допустить истончения жировой ткани). При ОРВИ возможно потребуется увеличение дозы инсулина. Нельзя сидеть на безуглеводных диетах.
Диагностика сахарного диабета 1 типа
При диагностике сахарного диабета определяют:
- Уровень глюкозы венозной плазмы натощак и через 2 часа после еды.
- Уровень гликированного (гликозилированного) гемоглобина за последние 3 месяца. Данный показатель отражает состояние углеводного обмена в течение последних трёх месяцев, используется для оценки компенсации углеводного обмена у пациентов, получающих лечение. Его необходимо контролировать один раз в 3 месяца.
- Аутоантитела к антигенам бета-клеток — это иммунологические маркеры аутоиммунного инсулита.
- В анализе мочи наличие или отсутствие глюкозы и кетоновых тел (ацетона).
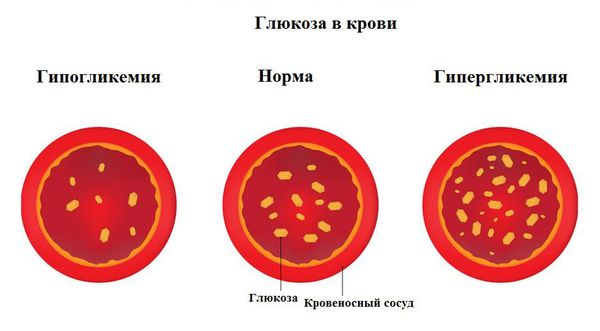
Патогенез диабетической комы
Основа развития гипогликемической комы — снижение уровня глюкозы, поступающей к клеткам центральной нервной системы. Это приводит к развитию дефицита энергии, кислородному «голоду».
Первые реакции головного мозга на гипогликемию возникают при снижении глюкозы до 3,8 ммоль/л. По мере падения уровня сахара поражаются различные отделы головного мозга: сначала страдает кора, затем нарушается работа подкорковых структур и мозжечка, что обуславливает симптомы гипогликемии (нарушение координации, головную боль, спутанность речи и др.). В последнюю очередь поражается продолговатый мозг, что и является причиной летального исхода.
Развитие диабетического кетоацидоза, который предшествует кетоацидотической коме, начинается с дефицита инсулина, из-за которого происходят следующие изменения:
- повышается концентрация глюкозы в крови за счёт уменьшения её поступления в клетки печени и мышцы;
- идёт дополнительный синтез глюкозы благодаря повышению уровня контринсулярных гормонов;
- клетки начинают «голодать», так как в них не попадает глюкоза;
- происходит распад белков, которые стараются обеспечить голодные клетки глюкозой;
- расщепляются резервы жиров и образуются свободные жирные кислоты;
- окисление жирных кислот приводит к кетозу — образованию кетоновых тел в печени, которые приводят к нарушению кислотно-щелочного баланса крови (причём жиры, которые поступают с пищей, не участвую в образовании кетоновых тел).

Патогенез гиперосмолярной гипергликемической комы до конца неясен. Известно, что для него характерно повышение гликемии и осмолярности крови (концентрации её активных элементов, в частности электролитов) натощак. При этом проявления кетоза и ацидоза не возникают. В случае относительной недостаточности инсулина (т. е. сахарного диабета 2-го типа) повышения гликемии и осмолярности не достаточно для расщепления жировой ткани и образования кетоновых тел, но при этом организм не может подавить образование глюкозы печенью.
Классификация и стадии развития диабетической комы
Развитие гипогликемической комы имеет пять стадий:
- Первая стадия — корковая. Для неё характерен голод и раздражительность.
- Вторая стадия — подкорковая с вегетативными проявлениями. Характерна головная боль, дрожь, повышенная потливость.
- Третья стадия — подкорковая с нарушениями сознания. Характерно нарушение речи, изменение поведения, снижение концентрации внимания, повышенное слюноотделение.
- Четвёртая стадия — вовлечение верхних отделов продолговатого мозга. Характерен гипертонус мышц и судороги.
После этого наступает период олигоурии (уменьшения объёма мочи), а затем — анурии (отсутствия мочи). В дальнейшем наступает обезвоживание, присоединяются неврологические проявления и потеря сознания.
Осложнения сахарного диабета 1 типа
Отсутствие своевременного лечения и несоблюдение диетотерапии (ограничения употребления простых углеводов и жиров, полуфабрикатов, фруктовых соков и напитков с высоким содержанием сахара и т. д.) приводит к ряду осложнений.
Осложнения при сахарном диабете любого типа можно разделить на острые и хронические.
К острым относятся диабетический кетоацидоз, гипергликемическая кома, гипогликемическая кома, гиперосмолярная кома. Данные осложнения требуют срочного оказания медицинской помощи. Рассмотрим их более подробно.
Диабетический кетоацидоз возникает вследствие дефицита инсулина. Если своевременно не устранить нарушения углеводного обмена, то развивается диабетическая кетоацидотическая кома. При кетоацидотической коме уровень глюкозы в крови превышает 15 ммоль/л (норма для взрослых 3,5-5,5 ммоль/л), в моче появляется ацетон, пациента беспокоят слабость, сильная жажда, частое мочеиспускание, вялость, сонливость, ухудшение аппетита, тошнота (иногда рвота), нерезкая боль в животе, в выдыхаемом воздухе чувствуется запах ацетона.
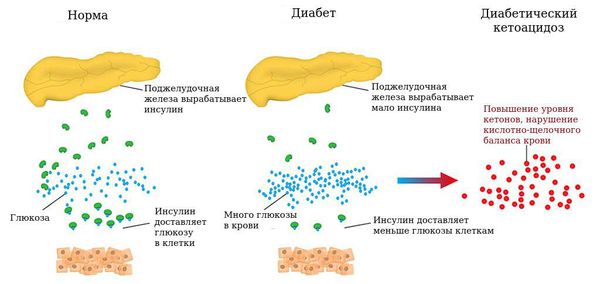
Гипергликемическая кома развивается постепенно, в течение суток. Больной чувствует выраженную сухость во рту, пьёт много жидкости, ощущает недомогание, снижение аппетита, головную боль, бывают запоры или поносы, тошнота, иногда беспокоят боли в животе, изредка рвота. Если не начать лечение на начальном этапе диабетической комы, человек переходит в состояние прострации (безразличия, забывчивости, сонливости), сознание больного становится замутнённым.
Этот тип комы отличается от других диабетических ком тем, что кроме полной утраты сознания, изо рта будет слышен запах яблок или ацетона, кожные покровы на ощупь будут сухими и тёплыми, а также будет отмечаться слабый пульс и пониженное артериальное давление. Температура тела останется в пределах нормы или будет прослеживаться лёгкий субфебрилитет (37,2-37,3 °С). Глазные яблоки также будут мягкими на ощупь.
Гипогликемическая кома характеризуется резким снижением уровня глюкозы в крови. Причинами могут стать передозировка инсулином короткого действия, несвоевременное принятие пищи после введённого инсулина или усиленная физическая нагрузка.
Гиперосмолярная кома протекает без кетоацидоза на фоне выраженного повышения уровня глюкозы в крови, достигающего 33,0 ммоль/л и выше. Сопровождается резким обезвоживанием, гипернатриемией (повышенным содержании натрия в плазме), гиперхлоремией (повышенным содержанием хлоридов в сыворотке крови), азотемией (повышенным содержанием в крови азотистых продуктов обмена) на фоне отсутствия кетоновых тел в крови и моче.
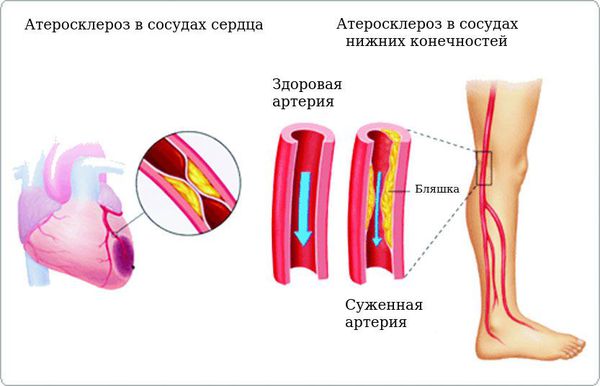
Хронические осложнения делятся на макроангиопатии (повреждение сосудов крупного и среднего калибра, морфологическую основу которых составляет атеросклероз) и микроангиопатии (повреждение мелких кровеносных сосудов). Атеросклероз усугубляется при сахарном диабете и может привести к нарушению кровообращения в ногах (диабетическая стопа), развитию инсультов и инфарктов. При диабетической макроангиопатии чаще всего поражаются сердце и нижние конечности. По сути макроангиопатия представляет собой ускоренное прогрессирование атеросклеротических процессов в сосудах сердца и нижних конечностей.
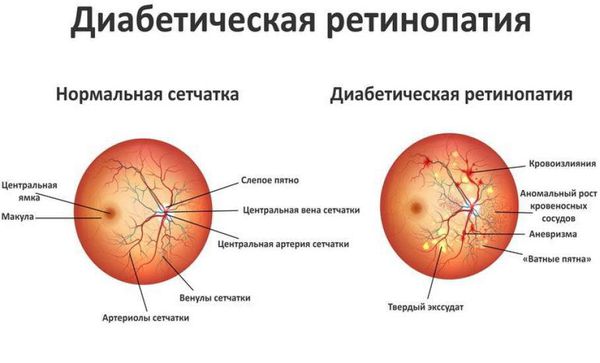
Выделяют три стадии:
- Непролиферативная ретинопатия — характеризуется возникновением в сетчатке глаза патологических изменений в виде микроаневризм (расширения капилляров сетчатки глаза) и кровоизлияний.
- Препролиферативная ретинопатия — характеризуется развитием венозных аномалий, множеством крупных ретинальных геморрагий (кровоизлияний).
- Пролиферативная ретинопатия — характеризуется неоваскуляризацией (патологическим образованием сосудов там, где в норме их быть не должно).
Диабетическая нефропатия объединяет весь комплекс поражений артерий, артериол, клубочков и канальцев почек, которые развиваются в результате сбоев метаболизма углеводов и липидов в тканях почки. Самым ранним признаком развивающейся диабетической нефропатии является микроальбуминурия — выделение альбумина (простого растворимого в воде белка) с мочой в небольших количествах, что не позволяет выявить его при обычных методах исследования белка в моче. В связи с этим всем больным с сахарным диабетом рекомендуется проведение ежегодного скрининга с целью раннего выявления диабетической нефропатии (анализ крови на креатинин с расчётом скорости клубочковой фильтрации и анализ мочи).
Диагностика гипогликемической комы
При подозрении на гипогликемическую кому врач оценивает состояние пациента и измеряет уровень сахара в крови при помощи глюкометра.
Оценка состояния пациента
При гипогликемической коме сухожильные рефлексы повышены и могут быть патологическими — при ударе по локтям и коленным чашечкам мышцы сокращаются и происходит выраженное сгибание в суставах. При штриховом раздражении кожи подошвы возникает замедленная реакция, разгибается большой палец, разводятся в стороны другие пальцы ноги, часто это сопровождается сгибанием в коленных и тазобедренных суставах.
При гипогликемической коме часто нарушается сознание, поэтому, чтобы понять тяжесть состояния, применяется шкала комы Глазго.
Симптом Результат в баллах
- лёгкое угнетение сознания — 13–14 баллов;
- серьёзные нарушения сознания — 11–13 баллов;
- глубокая кома — менее 11 баллов.
При лёгком угнетении сознания (13–14 баллов) помощь могут оказывать люди, которые находятся рядом. Если сумма баллов меньше 13, потребуется инъекция глюкозы и госпитализация.
Измерение уровня сахара
Гипогликемию важно отличить от гипергликемии — повышенного уровня сахара в крови. Зачастую у больных с гипергликемией развивается выраженная инсулиновая недостаточность. Глюкоза при этом не попадает в клетки, сигнал от них поступает в головной мозг, и пациент испытывает сильный голод.
Лечение диабетической комы
Лечение кетоацидотической комы состоит из пяти компонентов:
- Инсулинотерапия. С помощью дозатора под контролем гликемии внутривенно вводят инсулин короткого действия из расчёта 0,1 ЕД на кг массы тела со скоростью 6-10 ЕД/ч.
- Регидратация. Для восполнения жидкости в организме необходимо ввести 0,9 % раствор натрия хлорида. В первый час вводят 1-1,5 литра физраствора до нормализации давления и восстановления объёма циркулирующей жидкости, во второй час — один литр. В третий-четвёртый час также вливают один литр жидкости: это может быть 0,9 % раствор натрия хлорида или 5 % раствор глюкозы. В дальнейшем в течение 8 часов вводится около 2 литров жидкости.
- Коррекция электролитных нарушений. Её начинают с введения 0,9 % раствора натрия хлорида. Так как в процессе регидратации и уменьшения глюкозы в крови снижается уровень калия, необходимо внутривенно вводить растворы калия.
- Ликвидация ацидоза. Проводится с помощью введения физрастворов. При низком рН (меньше 6,9) вводят 2 % раствор натрия гидрокарбоната. При этом также нужно следить за уровнем калия, при необходимости вливать его растворы.
- Лечение сопутствующих заболеваний, которые вызвали ацидоз (почечной недостаточности, ОРВИ и др.).
Классификация и стадии развития сахарного диабета 1 типа
- Первичный сахарный диабет: генетически обусловленный, эссенциальный (врождённый) с ожирением или без него.
- Вторичный сахарный диабет (симптоматический): гипофизарный, стероидный, тиреоидный, адреналовый, панкреатический, бронзовый. Данный вид встречается на фоне другой клинической патологии, которая может и не сочетаться с сахарным диабетом.
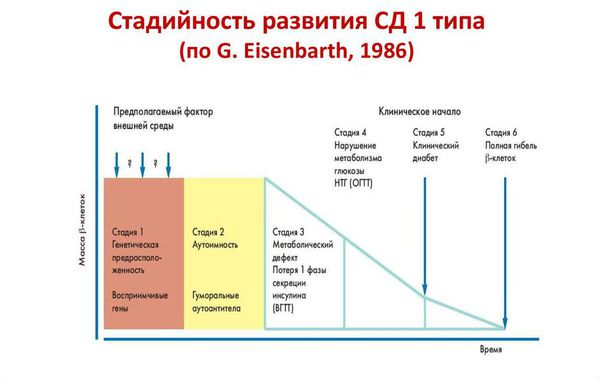
Стадии развития сахарного диабета 1 типа:
- Генетическая предрасположенность к диабету. 95 % больных имеет генетическую предрасположенность.
- Гипотетический пусковой момент. Повреждение бета-клеток разными диабетогенными факторами и триггирование иммунных процессов (запуск неправильной иммунной реакции).
- Активный аутоиммунный инсулит (происходит когда титр антител высокий, количество бета-клеток уменьшается, секреция инсулина снижается).
- Снижение стимулированной глюкозой секреции инсулина. При стрессе у пациента может быть преходящее нарушение толерантности (переносимости) к глюкозе (НТГ) и нарушение гликемии натощак (НГН).
- Проявление клинических симптомов диабета, с возможным эпизодом «медового месяца». Это сравнительно недолгий период времени у людей с сахарным диабетом 1 типа, при котором значительно снижается или даже полностью отсутствует потребность в инъекциях инсулина.
Патогенез гипогликемической комы
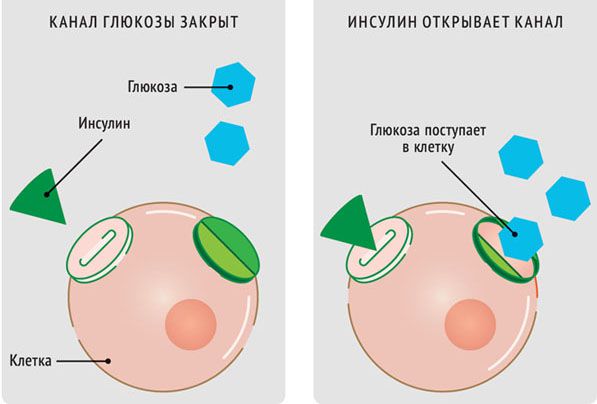
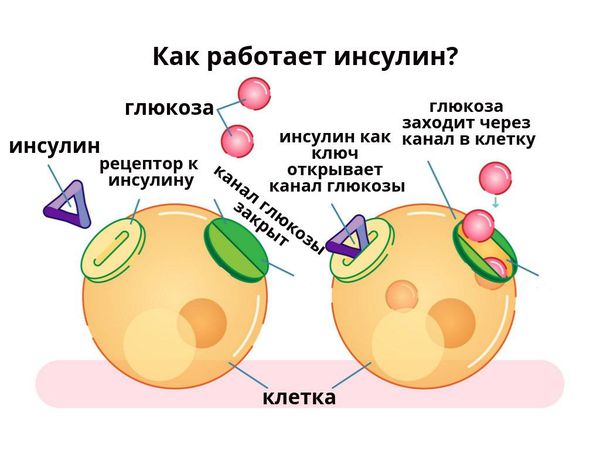
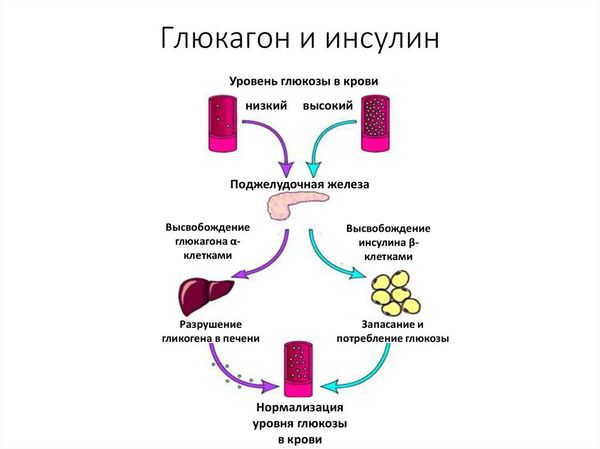
Глюкоза — это основной источник энергии в организме, необходимый в том числе для работы головного мозга. Глюкоза попадает в организм с пищей. Продукты питания расщепляются в желудочно-кишечном тракте, после чего глюкоза всасывается в кровь. Из крови в клетки она поступает при помощи инсулина — гормона, вырабатываемого поджелудочной железой.
Чаще всего гипогликемия развивается при избытке инсулина в организме по отношению к уровню глюкозы, поступающей с пищей или из запасов в печени, а также при ускоренной утилизации углеводов при работе мышц.
При снижении уровня глюкозы в крови очень быстро, практически за минуты, снижается активность мозга. Прогрессирование этого процесса приводит к гипогликемической коме.
Если концентрация глюкозы снизилась до 3,3 ммоль/л, происходит возбуждение вегетативной нервной системы, регулирующей работу внутренних органов, кровеносных и лимфатических сосудов. При этом возникают вегетативные симптомы: дрожь во всём теле, бледность кожи, повышенная потливость, учащённое сердцебиение, расширяются зрачки, появляется тошнота, сильное чувство голода, мелкое покалывание в кончиках пальцев, губах и языке. Человек становится тревожным, капризным и агрессивным. Однако недостатка в глюкозе мозг ещё не испытывает.
Классификация и стадии развития гипогликемической комы
Гипогликемическая кома развивается в пять этапов:
- Возникает нехватка кислорода в коре головного мозга.
- Нарушается работа субкортикальных отделов головного мозга. К субкортикальным отделам относятся таламус, гипоталамус, базальные ядра, лимбическая система, ретикулярная формация ствола мозга и таламуса.
- Нарушается работа среднего мозга.
- Нарушается работа верхних отделов продолговатого мозга.
- Нарушается работа нижней части продолговатого мозга.
На первых этапах гипогликемии нарастают симптомы нехватки кислорода в коре головного мозга: усиливается утомляемость, человек становится возбуждённым или подавленным, возникает головная боль, мышечная слабость, чувство голода, повышается потливость.
Развитию гипогликемической комы предшествует нарушение работы среднего мозга. У пациента притупляется чувствительность (не воспринимаются болевые, тактильные и другие поверхностные стимулы), появляется дезориентация, агрессивность, могут развиться галлюцинации и страхи. Резко повышается тонус мышц и возникают судороги, состоящие из двух фаз:
- двусторонний повышенный тонус мышц — продолжается от нескольких секунд до нескольких минут;
- двусторонние устойчивые ритмические подёргивания, напоминающие эпилептический припадок.
Кома развивается при нарушении активности верхних отделов продолговатого мозга. На этой стадии усиливается дрожь во всём теле, возникает двигательное возбуждение, повышаются безусловные рефлексы на уровне сухожилий и мышц, тонус глазных яблок, расширяются зрачки, усиливаются судороги, кожа становится влажной. Развивается оглушённость, быстро переходящая в оцепенение с глубоким угнетением сознания, при котором сохраняются рефлексы, но утрачивается произвольная активность.
Патогенез сахарного диабета 1 типа
В основе патогенеза сахарного диабета лежит нарушение функции внутренней секреции поджелудочной железы. Поджелудочная железа отвечает за выработку гормонов, в частности инсулина. Без инсулина процесс доставки глюкозы в клетки невозможен.
Сахарный диабет 1 типа начинает проявляться на фоне разрушения аутоиммунным процессом бета-клеток поджелудочной железы. Поджелудочная железа перестаёт вырабатывать инсулин, возникает его абсолютный дефицит. В результате ускоряется процесс расщепления углеводов на простые сахара, а возможность транспортировать их в клетки инсулинзависимых тканей (жировую и мышечную) отсутствует, как следствие, развивается гипергликемия (стойкое повышение глюкозы в крови).
Гипергликемия вызывает гиперосмолярность (выведение жидкости из тканей, это сопровождается осмотическим диурезом (т. е. выводится большой объём мочи с высокой концентрацией осмотически активных веществ, например ионов натрия и калия) и выраженным обезвоживанием.
В условиях дефицита инсулина и энергетической недостаточности уменьшается выработка контринсулярных гормонов, а именно глюкагона, кортизола, гормона роста. Главная функция этих гормонов — не дать уровню глюкозы в крови упасть ниже минимально допустимого уровня, а достигается это путём блокировки действия инсулина. Снижение выработки контринсулярных гормонов стимулирует глюконеогенез (синтез глюкозы из неуглеводных компонентов) несмотря на нарастающий уровень глюкозы в крови.
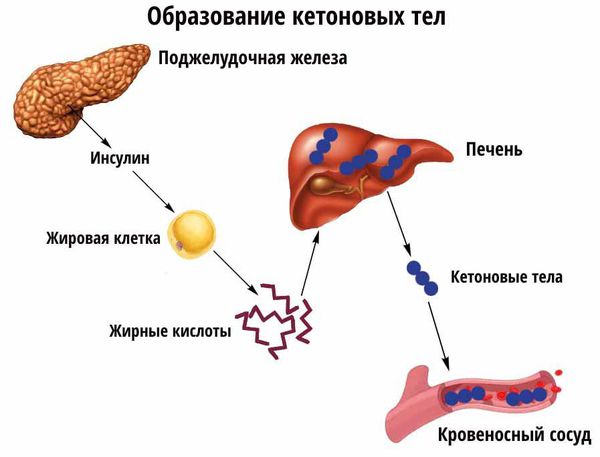
Усиление липолиза (расщепления жиров) в жировой ткани приводит к увеличению концентрации свободных жирных кислот. При дефиците инсулина липосинтетическая способность печени подавляется и свободные жирные кислоты начинают включаться в кетогенез (образование кетоновых тел).
Накопление кетоновых тел приводит к развитию диабетического кетоза и в дальнейшем кетоацидоза. Кетоз — это состояние, развивающееся в результате углеводного голодания клеток, когда организм для получения энергии начинает расщеплять жир с образованием большого количества кетоновых тел, а кетоацидоз начинается из-за недостатка инсулина и эффектов его воздействия. При нарастании обезвоживания и ацидоза (увеличения кислотности, т. е. рН крови меньше 7,0) развивается коматозное состояние. Коматозное состояние характеризуется высоким уровнем глюкозы в крови (гипергликемией), кетоновых тел как в крови так и в моче (кетонемия и кетонурия), рвотой, болями в животе, частым и шумным дыханием, обезвоживанием, запахом ацетона в выдыхаемом воздухе, спутанным сознанием. В случае несвоевременного назначения инсулинотерапии и регидратации (восполнения потерянной жидкости) наступает летальный исход.
Диагностика диабетической комы
Диагностика гипогликемической комы проводится на основании информации об истории болезни, наличия сахарного диабета, приёма сахароснижающих таблетированных препаратов или инсулина. По результатам лабораторных исследований наблюдается низкий уровень глюкозы — менее 2,2 ммоль/л.
Для кетоацидотической комы характерна высокая гликемия, повышенная концентрация кетонов в моче и крови. Также в моче возникает белок, а в крови увеличивается уровень мочевины и остаточного азота.