В статье рассмотрены вопросы самоконтроля уровня глюкозы крови у пациентов с сахарным диабетом
Для цитирования. Древаль А.В., Редькин Ю.А. Роль самоконтроля в лечении сахарного диабета // РМЖ. 2016. No 1. С. 38–40.
Самоконтроль при СД 1 типа, критерии компенсации заболевания, понятие о гликированном гемоглобине.
Самоконтроль необходим для успешного лечения сахарного диабета. Проведение регулярного и грамотного самоконтроля позволяет поддерживать нормальный или близкий к нормальному уровень сахара крови, что является самой надежной мерой по предупреждению возникновения диабетических осложнений!
Что включает в себя самоконтроль?
- проведение регулярных анализов на содержание сахара в крови (гликемии), в моче (глюкозурии), анализ полученных результатов,
- учет режима питания и физической активности,
- умение изменять дозу инсулина в зависимости от уровня сахара крови в данный момент и меняющихся условий дня.
Важной составной частью самоконтроля является самостоятельное определение уровня сахара крови.
Для того, чтобы вести тот же образ жизни, к которому ты привык до заболевания, необходимо самому и членам твоей семьи научиться основным правилам самоконтроля.
Если уметь самостоятельно улавливать изменения своего состояния, регулярно определяя уровень сахара крови, мочи, ацетона в моче, можно добиться прекрасных результатов. Совместными усилиями с врачом можно сделать так, что нарушенный обмен веществ нормализуется, предотвратив тем самым различные осложнения, которые могут развиться из-за недостаточного контроля.
КОНТРОЛЬ УРОВНЯ САХАРА В КРОВИ. ЗАЧЕМ ЭТО НУЖНО?
- Потому что невозможно догадаться о том, какой у тебя сахар, ориентируясь на различные собственные ощущения (чувство голода или отсутствие аппетита, головная боль, усталость или повышенная возбудимость и другие).
- Потому что отсутствуют какие-либо изменения самочувствия при уровне гликемии от 4 до 10 ммоль/л, но зачастую и при более выраженных перепадах — от гипогликемии до гипергликемии.
- Потому что при длительной декомпенсации сахарного диабета твой организм настолько «привык» к высокому сахару, что на первых этапах лечения, когда увеличивается доза инсулина, нормальные значения гликемии будут восприниматься как гипогликемия.
- Зная уровень сахара крови в данный момент, можно узнать:
- Достаточна ли доза того инсулина (или инсулинов), которые ты сделал перед этим;
- Сколько делать инсулина в данный момент в зависимости от уровня сахара (нормальный уровень сахара крови, гипогликемия, гипергликемия);
- Менять ли дозу инсулина или питание перед физической нагрузкой;
- Как менять дозу инсулина во время заболевания.
САМОКОНТРОЛЬ. ЧТО ДЛЯ ЭТОГО НУЖНО?
Необходимо всегда иметь возможность проведения быстрого анализа крови в любых условиях без участия медицинского персонала.
В настоящее время существует возможность проверять уровень сахара крови в домашних условиях — с помощью специального прибора (глюкометра). На сегодняшний день в распоряжении пациентов имеются много приборов, которые выпускаются различными фирмами. Все они достаточно просты в обращении, обеспечивают высокую точность результатов, позволяют получить результат через короткое время.К каждому прибору фирмой выпускается определенный вид полосок, которые подходят лишь для конкретного глюкометра. Можно выбрать наиболее приемлемый для тебя прибор. Глюкометр незаменимым для определения уровня сахара крови не только в домашних условиях, но и в любом другом месте — в гостях, в кафе, на прогулке. Ты сам в любой момент сможешь оценить — высокий или низкий у тебя уровень сахара.
Советуем Вам первый самостоятельный анализ на содержание глюкозы в крови сделать в присутствии врача и сравнить полученный результат с лабораторными исследованиями. Это поможет Вам усвоить технику проведения анализа и придаст уверенности в том, что Вы не ошибаетесь.
Надо иметь в виду, что точность результатов зависит от вида тест-полосок, условий и срока хранения, умения и навыков. Так, при работе с большинством глюкометров необходимо, чтобы капля крови покрывала все тест-поле целиком, иначе полученный результат будет недостоверным.
КАК ЧАСТО НЕОБХОДИМО КОНТРОЛИРОВАТЬ СВОЙ САХАР?
При проведении самоконтроля глюкозы крови необходимо учитывать множество факторов:
- непостоянную физическую нагрузку,
- частые изменения в аппетите,
- нарушения диеты,
- различные заболевания.
Любой из этих факторов может стать причиной повышения или понижения уровня сахара крови. Узнать об этом можно, лишь определив уровень сахара по глюкометру, следовательно, уровень гликемии необходимо определять несколько раз в день.
Оптимальным для большинства пациентов, находящихся на интенсифицированной инсулинотерапии, является ежедневный самоконтроль, включающий 4-е исследования гликемии, 3-и из которых перед основными приемами пищи и 4-е — перед сном. Только такая частота определения уровня сахара крови поможет решить вопрос, хватило ли инсулина с предыдущей инъекции и сколько делать сейчас?
Но во время вирусных или инфекционных заболеваний, при изменении обычного режима дня, при занятиях спортом, при любом изменении самочувствия (слабость, головная боль, головокружение, тошнота, рвота и т.д.) необходим более частый контроль гликемии (4-е и более раз в день ежедневно).
Появление следующих симптомов свидетельствуют о возможной ночной гипогликемии:
- Утренняя гипергликемия;
- Головная боль;
- Ощущение разбитости;
- Кошмарные, «гастрономические» сны;
- Ночной энурез.
В данном случае необходим ночной контроль гликемии и глюкозурии (02.00-04.00).
Начиная с 70-х годов научными исследованиями, проводившимися в ряде европейских стран, было установлено, что глюкоза в человеческом организме способна соединяться с различными белками (альбумин, коллаген, гемоглобин и др.), входящими в состав его крови и тканей. Данный процесс получил название гликозилирования. Этими же исследованиями были установлены очень важные закономерности. Количество соединяющейся с белками глюкозы тем больше, чем выше ее уровень в крови. Это означает, что у декомпенсированных больных сахарным диабетом оно больше, чем у здоровых людей.
Процесс гликозилирования не является безразличным для организма, так как включающаяся в белки организма глюкоза вызывает нарушение функции белков, входящих в состав нервной, сосудистой, почечной и других тканей, что способствует развитию осложнений сахарного диабета.
Постепенное накопление глюкозы в различных белках происходит в течение длительного периода, который определяется сроком жизни и обновления белковых молекул и клеток. Например, эритроциты способны накапливать глюкозу в составе гемоглобина (т.е. фиксировать все подскоки уровней глюкозы в крови, превышающие нормальные значения) в течение 3-х месяцев, что соответствует длительности жизни эритроцитов.
Описанные свойства белков крови позволяют им служить своеобразной «памятью», в которой накапливается информация об уровне глюкозы в крови за весь период жизни данного белка. Это сочетание глюкозы с гемоглобином называется гликированным гемоглобином. Определение в крови гликированного гемоглобина позволяет оценить эффективность инсулинотерапии, проводившихся больному в течение последних 2-3-х месяцев. Существует достаточно четкое соответствие между уровнем гликированного гемоглобина и среднесуточным уровнем гликемии, что можно установить по специальным таблицам.
По результату гликированного гемоглобина врач может достоверно оценить качество и технику домашнего самоконтроля, особенно в случаях явного несоответствия уровня гликемии и гликированного гемоглобина.
Как правильно оценить полученный результат НвА1с?
- < 6,4% — идеальные показатели (здоровые люди)
- <7,6% — хорошая компенсация
- 7,6-9,0% — удовлетворительная компенсация
КАК ОПРЕДЕЛИТЬ НАЛИЧИЕ САХАРА В МОЧЕ?
Для этого нужна коробочка с мочевыми тест-полосками («diabur-test», «глюкоурихром» и др.). Полоска опускается в горшок (банку) с мочой или под струю мочи. Затем ждем 1-2 минуты (в зависимости от вида полоски), и сравниваем цвет тест-полоски с цветовой шкалой на коробке тест-полосок.
В твоей домашней лаборатории нужно иметь и тест-полоски для определения ацетона в моче (кето-фан, кетур-тест и др.)
При исследовании мочи, которая находилась в мочевом пузыре несколько часов (суточная или трехпорционная моча) невозможно решить в какое точно время и на сколько уровень глюкозы превышал почечный порог. Результат подобного анализа можно трактовать, как «то, что уже было». Чем меньше временной промежуток, за который моча накопилась в мочевом пузыре, тем информативнее полученный результат. Поэтому проводить самоконтроль и адаптировать дозу инсулина, ориентируясь на результаты, полученные при данном сборе мочи, невозможно.
Наиболее точно соответствует содержанию сахара крови в данный момент определение уровня сахара в моче, собранной в течение 15-30 мин после опорожнения мочевого пузыря («получасовая моча»). Например, если в получасовой моче сахар не определяется, значит содержание сахара в крови не превышает, как правило, 9 ммоль/л; при уровне сахар в моче 3% уровень сахара крови соответствует примерно 15 ммоль/л.
Однако, величина почечного порога может иметь индивидуальные особенности. Одновременно определяя содержание глюкозы в крови и в так называемой «получасовой» порции мочи. Для этого нужно опорожнить мочевой пузырь, затем помочиться вновь через 30-40 минут и определить содержание глюкозы только во второй порции. Гликемию при этом следует измерить исходно (до первого опорожнения) и перед повторным мочеиспусканием. Анализ содержания сахара в «свежих» порциях мочи позволяет судить о том, превышал или нет уровень гликемии в этот момент почечный порог и нужно ли корректировать дозу инсулина.
Определение уровня сахара в моче не является точным методом оценки компенсации сахарного диабета и не дает информации о низком сахаре крови.
КАК ЧАСТО И КОГДА ТЫ ДОЛЖЕН СМОТРЕТЬ АЦЕТОН В МОЧЕ?
Исследование кетонурии должно проводиться в следующих случаях:
- При постоянной выраженной глюкозурии (выше 3%) или в тех случаях, когда уровень гликемии удерживается на уровне выше 15ммоль/л в течение 24 часов.
- Во время болезни.
- При тошноте и рвоте.
- Перед усиленной физической нагрузкой.
Для определения кетоновых тел в моче существует много тест-полосок, в частности Кетоурихром БП-«М», Ketur-Test
КАК ОПРЕДЕЛИТЬ АЦЕТОН В МОЧЕ?
Больные диабетом должны обязательно вести «Дневник самоконтроля», куда записываются показатели сахара крови и/или мочи, доза инсулина, изменения в самочувствии, различные неблагоприятные события. Это очень удобно и для тебя, и для твоего врача. Если нет стандартного дневника, то можно вести дневник в обычной тетради, разлиновав в ней необходимые колонки.
Только при наличии дневника с регулярными записями результатов самоконтроля, врач сможет проанализировать полученные данные, оценить степень компенсации и дать рекомендации по лечению.
Хорошее самочувствие не всегда означает нормальное содержание сахара в крови. Критериями компенсации сахарного диабета являются следующие показатели:
- Уровень НвА1 с ниже 7,6% (у детей младше 7 лет показатели гликированного гемоглобина могут быть на 1 % выше).
- Сахар крови:
- натощак 4,0-7,0 ммоль/л;
- после еды 5,0-11,0ммоль/л;
- перед сном и ночью 6,0-7,5ммоль/л
- Отсутствие тяжелых гипогликемий и эпизодов кетоацидоза.
- Нормальные темпы физического и полового развития.
Tрадиционными компонентами лечения сахарного диабета принято считать диету, таблетированные сахароснижающие препараты, инсулин. В последние годы получает развитие еще один полноправный компонент лечения — речь идет об обучении больных. Самые подробные рекомендации, полученные от врача, не могут учесть все разнообразные ситуации, в которых может оказаться пациент. Поэтому успешное лечение многих хронических заболеваний, в том числе и сахарного диабета, невозможно без активного, грамотного и самостоятельного проведения лечения самими больными в амбулаторных условиях. С 70-х годов обучение больных было официально включено в терапевтический арсенал и в настоящее время стало неотъемлемой частью организации диабетологической помощи во многих странах. Во многом это стало возможно благодаря техническому прогрессу, в частности появлению доступных средств самоконтроля обмена (СК) веществ.
Самоконтроль в широком смысле слова — это учет больными сахарным диабетом, прошедшими обучение, субъективных ощущений, уровня гликемии, глюкозурии и других показателей, а также режима питания и физической активности. Термин “самоконтроль”, в узком смысле, используется для обозначения СК обмена веществ, т. е. самостоятельного определения больными некоторых показателей в крови или моче
Современные методы экспресс-анализа позволяют больным самостоятельно оценить важнейшие параметры обмена веществ с точностью, близкой к лабораторной. Поскольку эти показатели определяются в повседневных, привычных для больного условиях, они имеют большую ценность для коррекции терапии, чем гликемические и глюкозурические профили, исследованные в стационаре или поликлинике.
Как показало многолетнее исследование, связанное с контролем диабета и развития осложнений (DCCT, 1993), основное условие профилактики и лечения диабетических микроангиопатий — стабильное поддержание близкого к нормальному уровня гликемии (у здорового человека он составляет натощак 3,3-5,5 ммоль/л, после еды до 7,8 ммоль/л). Но лишь единичные больные способны чувствовать перепады гликемии от 4 до 10 ммоль/л, а именно в этих пределах приходится “работать” над достижением хорошего метаболического контроля. Кроме того, длительно декомпенсированные больные адаптируются к гипергликемии и чувствуют себя удовлетворительно, а снижение ее до нормы воспринимают на первых этапах лечения как гипогликемию. Следовательно, полагаться на субъективные ощущения при попытках достижения нормогликемии нельзя. Объективная же оценка состояния стала возможной лишь после внедрения тест-полосок (ТП) и приборов для экспресс-анализа гликемии и глюкозурии.
Для взятия крови больным рекомендуется пользоваться специальными ланцетами или тонкими иглами от одноразовых инсулиновых шприцев и шприцев-ручек. Существуют и устройства для автоматического прокола кожи этими ланцетами. Главное, чтобы игла имела круглое сечение: при этом травма кожи гораздо меньше, укол менее болезнен и быстрее заживает. Традиционные ланцеты-скарификаторы с треугольным кончиком абсолютно непригодны для регулярного, частого СК.
Для определения гликемии больные могут использовать ТП как визуально (путем сравнения со шкалой-эталоном, например Глюкохром Д, Betachek), так и вставляя их в портативные приборы — глюкометры. Существуют глюкометры двух типов. Первые относятся к фотометрическим приборам — Glucotrend, Reflolux, One Touch, Betachek, Diascan, Глюкохром М, Accutrend, Accu-Check Easy, CheckMate, Supreme. Они, так же как человеческий глаз, определяют изменение окраски тест-зоны, возникающее в результате реакции глюкозы крови с ферментом глюкозооксидазой и специальными красителями. В других глюкометрах — Glucometer Elite, ExacTech, Glucocard II, Сателлит — используется электрохимический метод, основанный на измерении тока, появляющегося при той же реакции глюкозы крови с глюкозооксидазой. Необходимое для анализа время занимает от 12 секунд до 2 минут. Прибор Accutrend GC определяет также и уровень холестерина, что может быть важно для больных с гиперлипидемией.
Требования к точности визуального определения гликемии по ТП (без прибора): коэффициент корреляции с лабораторными данными не должен быть ниже 0,91, а расхождение — не более 15-20%. Для глюкометров допустимое расхождение с лабораторным методом не должно превышать 10-15%, а коэффициент корреляции между данными прибора и лабораторным результатом не должен быть ниже 0,95. Точность измерения зависит от вида ТП, срока и условий их хранения (температура, влажность), навыков больного и других факторов (например, гематокрит, прием лекарственных препаратов). Так, при изменении гематокрита на 10% расхождение результатов с лабораторным методом, в зависимости от типа ТП, достигает 4-30%. При низких значениях гематокрита (анемия, больные на диализе) результаты завышаются, при высоких (полицитемия, тяжелая дегидратация) — занижаются. Некоторые лекарственные препараты, являясь сильными восстановителями, могут подавлять пероксидазную реакцию, вызывая ошибки в измерении уровня гликемии. Например, аскорбиновая кислота, находясь в крови в концентрациях, значительно превышающих физиологические, способствует занижению результатов. Повышенный уровень билирубина также может привести к занижению уровня гликемии. Высокие концентрации триглицеридов в крови могут привести к помутнению пробы крови, что затруднит получение правильных результатов при использовании некоторых ТП и глюкометров.
Нередко полагают, что визуальный метод СК гликемии менее точен и надежен, чем приборный. Психологически это вполне понятно: цифра на дисплее прибора, например, 8,6 ммоль/л, внушает больше доверия, чем собственные наблюдения, основанные на показаниях шкалы-эталона (“между 7 и 9 ммоль/л, ближе к 9”). Однако эта разница обманчива: во-первых, она не имеет клинического значения (не существенна для последующей коррекции терапии — дозы инсулина и т. д.), а во-вторых, если учесть возможность погрешности прибора, становится понятно, что различие это лишь кажущееся. К тому же при использовании приборов, особенно первого поколения, точность результатов иногда находится в прямой зависимости от умения и навыков больного (возрастает число потенциальных ошибок); кроме того, необходима калибровка прибора, возможны и погрешности в его работе. Приборы второго поколения сводят вышеперечисленные ошибки к минимуму: они калибруются автоматически, для их работы требуется минимальное количество крови, полоска сама равномерно впитывает ее, не нужно производить стирание крови (Glucotrend, One Touch, Glucometer Elite). Как при визуальном методе, так и при определении гликемии с помощью приборов самое минимальное расхождение с лабораторными данными наблюдается в интервале от 3 до 14 ммоль/л.
Накопленные в литературе данные и наш собственный многолетний опыт показывают, что больные могут визуально оценивать гликемию по ТП с требуемым качеством; естественно, для этого необходимо не просто информировать больных о методике или предлагать им прочесть инструкцию, но и провести тренировочный цикл обучения с закреплением практических навыков. Таким образом, визуальный метод СК может быть рекомендован как адекватный и приемлемый наряду с использованием глюкометров. Однако визуальный метод дешевле, что имеет важное значение, так как в большинстве регионов нашей страны больные не обеспечиваются средствами СК бесплатно, за исключением ряда территорий, например Москвы. В обязательном порядке приборы нужны тем больным, которые не различают соответствующих оттенков окрашивания полосок из-за нарушений зрения (будь то следствием диабетической ретинопатии, других заболеваний глаз или дальтонизма). Но многие больные отдают предпочтение приборам из-за удобства и простоты эксплуатации.
Основной вывод, который можно сделать из всего вышесказанного: гораздо важнее не то, каким образом определяет больной уровень гликемии, а то, насколько часто он это делает и как корректирует свое лечение на основании результатов СК.
Определение глюкозы в моче применяется уже на протяжении нескольких десятилетий. Наряду с такими преимуществами, как дешевизна, неинвазивность, безболезненность, он имеет и ряд недостатков.
Неудовлетворительная корреляция между глюкозурией и гликемией связана обычно с незнанием больным своего “почечного порога” для глюкозы (ППГ), с колебаниями времени после последнего мочеиспускания и с колебаниями гликемии в течение этого времени. Данный метод неприемлем для больных с аномалиями ППГ, например с почечной глюкозурией. СК по глюкозурии не информативен при очень низком и очень высоком ППГ, при терминальной стадии диабетической нефропатии, при сопутствующих заболеваниях почек из-за изменения реабсорбции в почечных канальцах, при заболеваниях мочевого пузыря с его неполным опорожнениеми и искажением результата за счет остаточной мочи. На точность определения глюкозурии также влияет ряд лекарственных препаратов: аскорбиновая кислота, цефалоспорины, пенициллин, салицилаты, рентгеноконтрастные вещества. Такие ТП, как Diabur-Test 5000, Глюкоурихром-Дв БП-”М”, специфически определяют не все восстанавливающие вещества, а только глюкозу, поэтому они менее подвержены лекарственным воздействиям. Более точны ТП для глюкозурии, обладающие двойным тест-полем.
Кетоновые тела (ацетон) в моче больные должны определять при высокой гликемии и глюкозурии (несколько результатов подряд выше
14 ммоль/л в крови или 3% в моче), сопутствующих заболеваниях, особенно с повышением температуры, при тошноте и рвоте, что позволяет своевременно диагностировать декомпенсацию сахарного диабета и предотвратить диабетическую кому. Для определения кетоновых тел существует множество ТП, в частности Ketur-Test, Кетоурихром БП-”М”, Combur-Test (комбинированное определение глюкозурии и кетонурии) и др.
Как и когда контролировать обмен веществ? Терапевтические цели у больных сахарным диабетом различны. Для больных обоими типами диабета моложе 65 лет цель лечения в отношении углеводного обмена — достижение близкого к нормальному уровня гликемии, необходимого для профилактики микроангиопатий. Согласно европейским рекомендациям (European IDDM Policy Group, 1993), хорошей компенсацией этих больных считается, если уровень гликемии перед каждым приемом пищи достигает 4,4-6,1 ммоль/л, после еды — 5,5-8,0 ммоль/л. Целью лечения больных сахарным диабетом второго типа старше 65 лет будет устранение субъективных симптомов гипергликемии, профилактика диабетической комы и кетоацидоза, но не достижение нормогликемии, поскольку ожидаемая продолжительность предстоящей жизни этой группы больных, как правило, недостаточна для развития диабетических микроангиопатий.
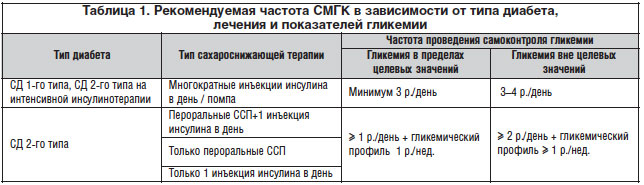
Методом СК гликемии должны овладеть все больные, получающие инсулин: любому из них в определенной ситуации может срочно понадобиться определение глюкозы крови, например, чтобы уточнить, нет ли гипогликемии. Больные, желающие добиться истинной нормогликемии (3,5-7,8 ммоль/л), должны использовать исключительно СК гликемии. Это особенно относится к беременным с диабетом, у которых поддержание уровня глюкозы крови лишь чуть ниже почечного порога недопустимо. Величину гликемии измеряют для того, чтобы оценить действие предшествующей инъекции инсулина и решить, какой должна быть следующая доза, поэтому определение нужно проводить перед каждым основным приемом пищи (или перед каждой инъекцией, что во многих случаях совпадает с приемом пищи). Если перед ужином больной делает инъекцию инсулина короткого действия, то необходимо измерить гликемию и перед отходом ко сну, чтобы оценить адекватность этой вечерней дозы. Таким образом, больной сахарным диабетом первого типа должен ежедневно проводить гликемический профиль: минимальное число измерений — 3-4 раза в сутки.
На начальном этапе лечения больных сахарным диабетом первого типа и больных сахарным диабетом второго типа моложе 65 лет главной задачей является нормализация глюкозы крови перед едой. После того как эта цель достигнута, целесообразно приступить к определению гликемии через 1-1,5 часа после еды. Полученные цифры показывают, насколько адекватны дозы инсулина короткого действия у больных, которым проводится интенсивная инсулинотерапия (режим многократных инъекций инсулина). По мере приобретения навыков и опыта путем анализа своих записей в “дневнике диабета” пациенту все легче будет принимать решение, какая доза инсулина требуется для поддержания нормогликемии после приема того или иного количества углеводов (хлебных единиц). Периодически необходимо определять гликемию ночью (приблизительно в 3 часа) для исключения передозировки инсулина продленного действия в вечерней инъекции.
Во время стационарного лечения результаты определения гликемии должны быть готовы сразу же перед тем, как пациент сделает очередную инъекцию. Если коррекцию дозы инсулина выполняют “на завтра”, исходя из “вчерашних” показателей гликемии, это служит источником многочисленных “необъяснимых” трудностей и ошибок, препятствующих компенсации заболевания. Но и в тех специализированных отделениях, где имеются методы экспресс-диагностики, больному либо не сообщают результаты сразу, либо он, даже зная результат, не успевает обсудить с врачом, что необходимо сделать с дозой инсулина в данный момент.
При определении глюкозурии больной не может различить нормо- и гипогликемический уровень гликемии; в обоих случаях в моче глюкозы не будет. Это и есть причина, по которой более надежным методом оценки обмена веществ у больных диабетом в принципе считается СК по гликемии. По этой же причине СК глюкозурии был признан недостаточным в случае, если целью лечения больного диабетом является достижение близкого к нормальному уровня гликемии. Однако СК по глюкозурии вполне достаточен для амбулаторного ведения больных сахарным диабетом второго типа пожилого возраста, не получающих инсулинотерапии. У этих больных (как правило, они имеют более высокий почечный порог для глюкозы) добиваются аглюкозурии в посталиментарных (через 1,5-2 часа после еды) порциях мочи. Когда эта цель достигнута, СК проводят два-три раза в неделю в выборочных порциях. При появлении глюкозурии анализы проводят ежедневно. Если такой больной проводит СК по гликемии, то бывает достаточно измерить ее 2-3 раза в неделю в разное время суток или в один из дней провести полный гликемический профиль. В случае высокой гликемии также переходят на ежедневное определение.
Результаты СК больной заносит в дневник (см. таблицу), создавая таким образом базис для самостоятельного лечения и его последующего обсуждения с врачом. Определяя сахар постоянно в разное время в течение суток, имеющий необходимые навыки больной сам может менять дозы инсулина или корректировать свое питание, добиваясь приемлемых значений сахара, позволяющих предотвратить в будущем развитие тяжелых осложнений.
Определение гликированного гемоглобина. Важнейший параметр метаболического контроля — гликированный гемоглобин (HbA1 или HbA1c), который является усредненным по времени интегральным показателем концентрации глюкозы за 6-8 недель, предшествующих измерению. Его определение может рассматриваться как своего рода оценка совместных усилий врача и больного по достижению максимальной компенсации, помогающая в динамике видеть эффективность проводимого лечения. Действительно, отдельно взятые показатели гликемии или глюкозурии, даже в виде “профиля”, не всегда служат надежным критерием оценки углеводного обмена, хотя существует достаточно четкая корреляция между уровнями гликированного гемоглобина и среднесуточной гликемии. Даже при ежедневном СК определение HbA1 остается высокоинформативным. Высокий HbA1 при нормальных значениях гликемии, полученных при СК, наблюдается в следующих ситуациях: а) больной действительно проводит СК, но результаты занижены по техническим причинам (низкое качество полосок, ошибки в технике выполнения); б) скрытая гипергликемия, когда больной определяет гликемию один-два раза в сутки, получает удовлетворительные результаты, а гипергликемический период упускается из поля зрения; в) больной не проводит СК, но записывает в дневнике удовлетворительные показатели (“для врача”). Низкий HbA1 может свидетельствовать о большем числе гипогликемических эпизодов.
Учитывая, что сахарный диабет является хроническим заболеванием, которое требует длительного амбулаторного наблюдения за больными, эффективная его терапия на современном уровне предусматривает обязательное проведение СК. Однако необходимо помнить, что сам по себе СК не влияет на уровень компенсации, если прошедший обучение больной не использует его результаты в качестве отправной точки для адекватной адаптации дозы инсулина или сахароснижающих таблеток и питания.
Наиболее типичные ошибки при работе с ТП
- Обильно протирают палец спиртом, его примесь может повлиять на результат анализа. Достаточно предварительно вымыть руки теплой водой и насухо вытереть; специальные антисептики использовать не нужно
- Делают прокол не на боковой поверхности дистальной фаланги пальца, а на ее подушечке. Поскольку к окружающим предметам прикасаются, как правило, именно подушечками пальцев, проколы в этом месте более чувствительны и могут создать у больного отрицательное отношение к СК
- Формируют недостаточно большую каплю крови. Размер капли крови при визуальной работе с ТП и при работе с некоторыми глюкометрами может быть разным. При визуальной оценке не обязательно, чтобы капля крови покрывала все тест-поле целиком, поскольку глаз человека в любом случае может оценить его окраску
- Размазывают кровь по тест-полю или “докапывают” вторую каплю. При этом нельзя точно отметить исходное время отсчета, вследствие чего результат измерения может быть ошибочным
- При работе с визуальными ТП и глюкометрами первого поколения не соблюдают время выдержки крови на ТП. Необходимо точно следовать звуковым сигналам глюкометра или иметь часы с секундной стрелкой
- Недостаточно аккуратно стирают кровь с тест-поля. Оставшиеся на тест-поле кровь или вата при использовании прибора снижают точность измерений и загрязняют светочувствительное окошко глюкометра
