Можно ли вылечить гангрену без ампутации?
Некроз мышечных тканей, наступающий из-за прекращения циркуляции кислорода, называется гангреной. Эта патология характерна для нижних конечностей, как наиболее удаленных от сердечной мышцы. У большинства людей она ассоциируется с ампутацией, хотя это не всегда единственное решение. Можно ли вылечить гангрену без ампутации? Зависит от стадии, на которой врачи столкнулись с конкретным случаем.
Общая клиника
Гангрена является патологией, которая может поставить под угрозу жизнь человека. Это процесс отмирания клеточных тканей, вызванный дефицитом кислорода в них. Причиной недостаточности является отсутствие кровотока, вызванное разрушениями артериальной системы. Наиболее распространенной является диабетическая гангрена нижних конечностей, развивающаяся в результате прогресса болезни на поздних стадиях.
Выделяют две основных стадии развития гангрены: постепенное и молниеносное.
Молниеносная стадия характеризуется образованием тромбов, останавливающих кровоснабжение и приводящих к гибели тканей. При этом отсутствие ограничительных барьеров (т.н. грануляционного вала) ведет к критически быстрому всасыванию организмом продуктов распада. Молниеносная гангрена нижних конечностей у пожилых способна в считанные часы привести к фатальным последствиям.
Причины возникновения заболевания
Факторами, способствующими возникновению патологии, являются внешние и внутренние стимулы. К внешним причинам относятся:
— травмы и повреждения;
— химические ожоги;
— образование пролежней.
В качестве внутренних классифицируются все причины, так или иначе связанные с нарушением подпитки тканевых соединений. Обычно они являются следствием деформации сосудов и изменениями анатомического характера. Так, гангрена при сахарном диабете у пожилых людей может развиться очень быстро, являясь критической стадией протекания болезни.
Основные симптомы и лечение болезни
Гангрена левой ноги или любого другого участка тела сопровождается сильными болевыми ощущениями. В ходе развития боль становится только сильнее, вынуждая пациента совершать попытки приглушить её.
Цвет пораженных участков варьируется от синего до зеленого. Гангрена пятки при сахарном диабете заметна невооруженным глазом, диагностировать её может даже не специалист.
Еще один признак патологии – онемение, вызванное некрозом. Пациенты высказывают жалобы на окоченение и ощущение холода, вызванные отсутствием притока крови к пораженным участкам.
Лечение гангрены нижних конечностей при сахарном диабете в большинстве случаев требует хирургического вмешательства. Основной задачей является восстановление кровообращения и удаление инфекции, с последующей профилактикой и контролем повторного возникновения патологии. Чем тяжелее стадия – тем сильнее последствия для пациента. Так, если диагностирована сухая гангрена нижних конечностей, операция потребует обязательной ампутации отмерших участков.
Не затягивайте обращение к врачу. В Москве вы можете обратиться в центр флебологии и сосудистой хирургии доктора Матвеева, который вот уже на протяжении 25 лет помогает людям справится с заболеваниями сосудов.
Возврат к списку

Сосудистый хирург, д.м.н., профессор
Матвеев Дмитрий Валентинович
— Статьи — Лечение гангрены нижних конечностей без ампутации при сахарном диабете
Помогите спасти ногу
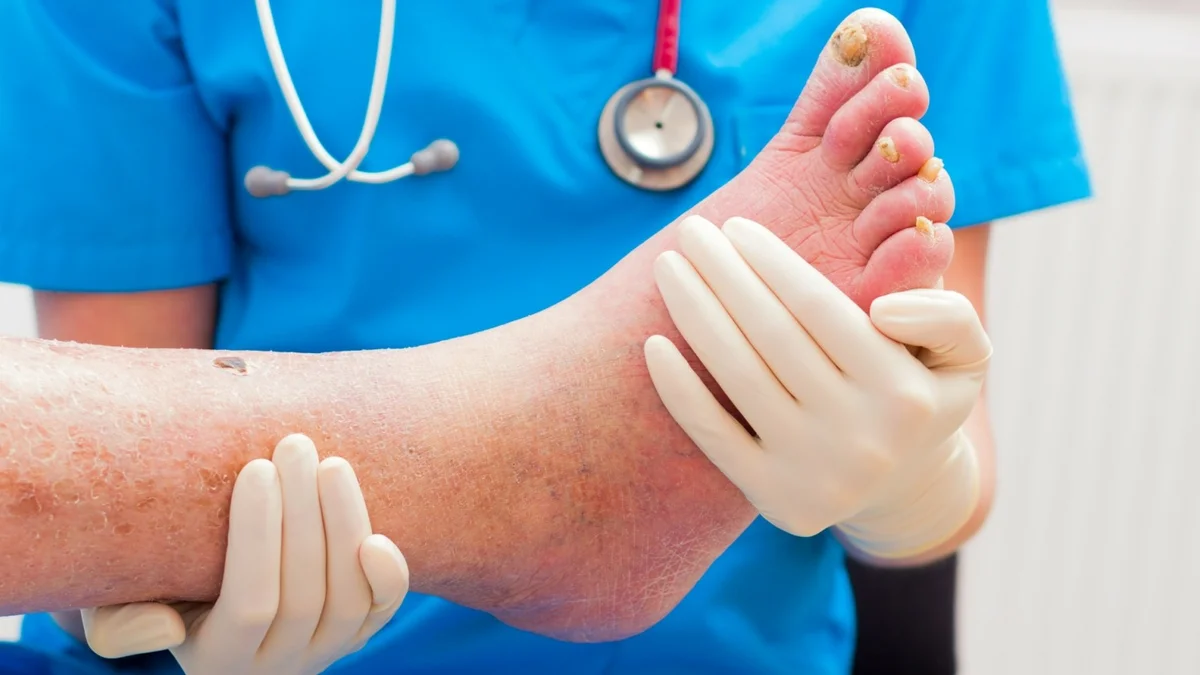
Пожилые люди чаще всего сталкиваются с различного рода заболеваниями. Одно из самых опасных — это гангрена, омертвение тканей органов или конечностей, которое возникает в сухом или влажном, более опасном, виде. Раньше от ее распространения могла спасти только ампутация, но современная медицина добилась более щадящего лечения.
Диагностика
Начальная стадия гангрены пальцев ног при сахарном диабете протекает незаметно, поэтому проблему обычно удается выявить только на поздних этапах, либо при специальном обследовании. В специальных центрах для этого используются современные методы диагностики: триплексное сканирование артерий и вен, коронарная ангиография, томография, УЗДС и другие. Обследования проводят профессиональные врачи, имеющие большой опыт в лечении сосудистых патологий.
Гангрена ноги при сахарном диабете
Это довольно неприятное заболевание, так как оно приносит постоянную усталость в ногах, их замерзание, потемнение цвета кожи, ее усыхание и потерю чувствительности (при сухой гангрене). Наиболее болезненной бывает влажная — при ней плоть начинает разлагаться, вызывая сильные боли и издает гнилостный запах. Это происходит из-за инфекции, с которой поврежденные клетки не способны бороться.
Лечение сухой гангрены нижних конечностей стопы без ампутации более вероятно, чем влажной, так как усохший участок может отделиться самостоятельно. Но, тем не менее, она требует наблюдения у специалиста. С помощью современного оборудования можно устранить омертвение тканей с сохранением органов и конечностей. Есть несколько преимуществ лечения в частных клиниках:
- врачи комплексно подходят к устранению проблемы, включая различные виды терапии;
- качественно восстанавливают проходимость сосудов;
- проводят ангиопластику и устанавливают стенты, восстанавливающие кровоток;
- профессионально лечат трофические язвы, тромбозы (чаще методом Aspirex) и ишемическую болезнь сердца.
Все эти так называемые малоинвазитивные методы позволяют пациентам добиться выздоровления без потери органов и конечностей. От пациента требуется только своевременное обращение в клинику, не дожидаясь, пока болезнь начнет прогрессировать. Если человек идет к врачу только когда плоть окончательно омертвела, спасти его жизнь без ампутации уже невозможно.
Во избежание инвалидности рекомендуем тщательно следить за своим здоровьем, особенно старшему поколению. Ишемическая гангрена нижних конечностей в пожилом возрасте нередко становится следствием неправильного образа жизни при сахарном диабете. Старайтесь соблюдать диету, контролировать уровень сахара, вовремя принимать лекарства, двигаться и выполнять специальные упражнения. Тогда вероятность появления осложнений значительно снизится.
Цены
Стоимость зависит от стадии заболевания, так как чем дальше запущено омертвение тканей, тем больше потребуется процедур для восстановления. Это еще один повод как можно скорее обратиться к врачу. В нее, как правило, входит консультация у врача, полное обследование и диагностика, пребывание в стационаре и назначенные методы лечения (консервативные или малоинвазитивные). Чтобы узнать сколько стоит лечение, звоните прямо сейчас в Центр флебологии и сосудистой хирургии доктора Матвеева, который базируется в г. Москва.
Гангрена нижних конечностей при диабете
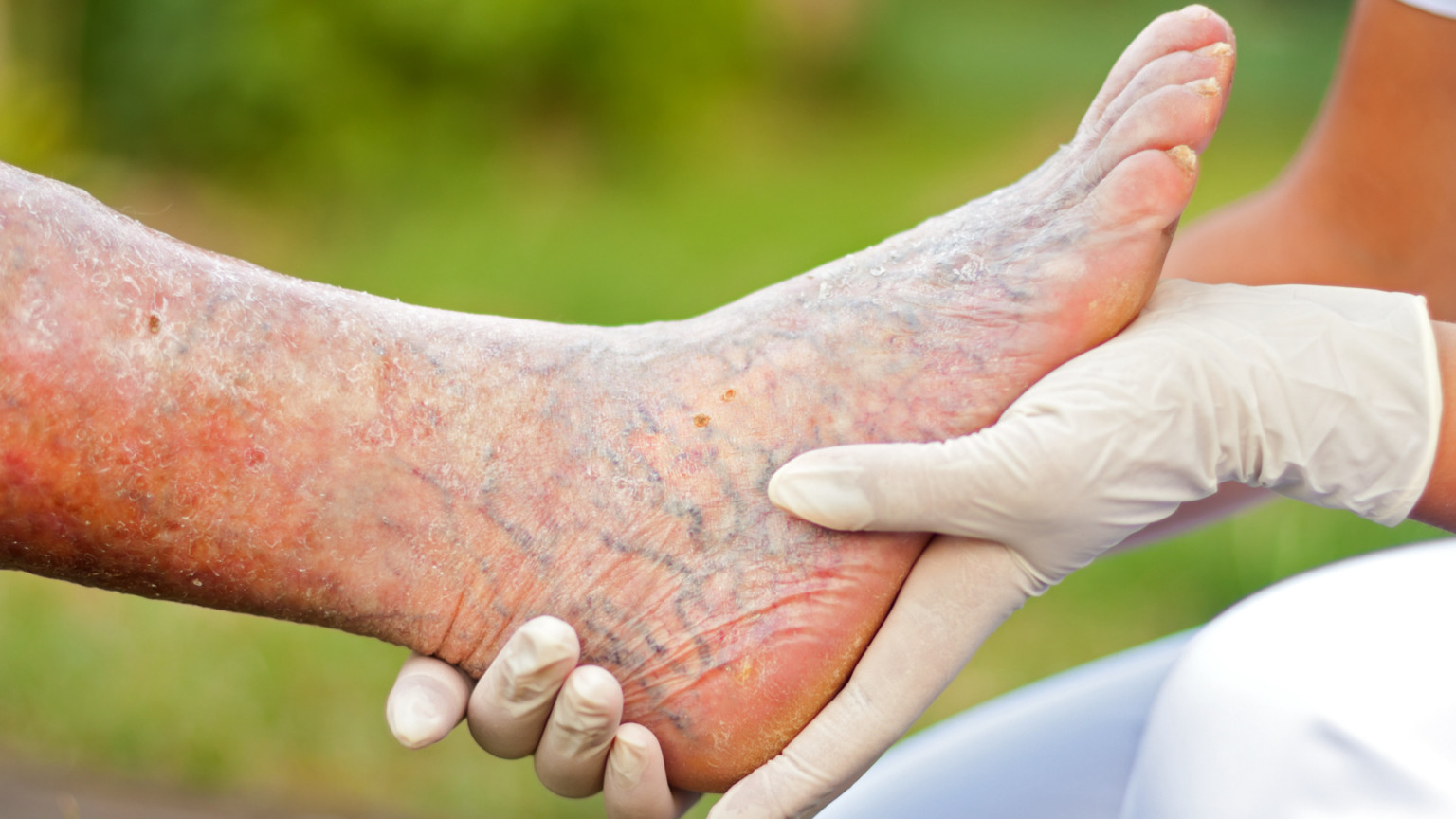
Сахарный диабет – одно из серьезнейших заболеваний, провоцирующее значительные изменения в организме больного. Ослабление иммунитета и негативные внутренние процессы способны стать причиной других видов болезней, к числу которых относится и сосудистая гангрена, известная также как диабетическая стопа.
Причины появления
Одним из побочных эффектов запущенного сахарного диабета является значительное ухудшение состояния кровеносной и сердечно-сосудистой системы. Нарушения, происходящие в обмене веществ, отрицательно влияют на состояние внутренних органов и мышечных тканей. Гангрена ноги у диабетиков – патология, вызванная нарушением кровоснабжения нижних конечностей и недостаточностью кислородной подпитки мышц.
Главный первоисточник проблемы – неспособность сосудов выполнять свои основные функции. На поздних стадиях диабета они становятся ломкими и неэластичными, теряя проходимость. Недостаток кислорода вызывает атеросклероз, который сначала поражает мелкие сосуды и капилляры, но с развитием переходит на крупные артерии, суставы и костные ткани. В случаях, когда за всё время развития патологии пациент ни разу не обращался к специалисту, образуется внутренняя гангрена.
Признаки заболевания
На начальном этапе развития можно выделить следующие признаки гангрены ноги при сахарном диабете:
- постепенное снижение чувствительности нижних конечностей;
- охлаждение кожного покрова, заметное наощупь;
- появление на пораженном участке нехарактерной бледности и блеска;
- проявление под кожей темных пятен.
Гангрена нижних конечностей – пальца, пятки или стопы – это серьёзнейшее заболевание, при первых признаках которого нужно сразу же обратиться к врачу за консультацией.
Лечение сухой гангрены ноги
Существует две основных методики лечения сухой гангрены – медикаментозное лечение и хирургическое вмешательство. Определение наиболее эффективного способа зависит от стадии развития патологии. При необходимости данные методы могут комбинироваться – в целях обеспечения максимального положительного эффекта.
Важно учитывать, что консервативно-медикаментозное лечение возможно только на ранних этапах, когда восстановление сосудов и обеспечение нормального кровотока при помощи таблеток и мазей способно нормализовать питание мышечных тканей и предотвратить отмирание клеток. Чем раньше перехвачена и купирована болезнь – тем безопаснее для пациента. Если на ноге уже проявились язвы – гангрена находится в поздней стадии, и дальнейшее промедление может привести к летальному исходу. В этом случае удаление участков, пораженных некрозом – единственный способ предотвратить распространение патологии и излечить пациента.
Своевременно посетив в Москве Центр флебологии и сосудистой хирургии доктора Матвеева, Вы сможете уточнить все волнующие вопросы и получить эффективное лечение гангрены ноги без операции и ампутации. Берегите себя!

Сахарный диабет — заболевание, которое часто сопровождается другими недугами. Если не уделять необходимого внимания лечению, то на его фоне возможно возникновение гангрены (омертвение тканей). Болезнь приводит к поступлению в кровь токсинов. Они начинают нарушать работу жизненно важных органов. Очень часто гангрена появляется при синдроме диабетической стопы. Формируются раны, которые плохо заживают и в них начинается размножение микробов. Если сразу же не приступить к лечению, то конечность придется ампутировать.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обратиться к профильному специалисту.

Симптомы заболевания
При сахарном диабете гангрена поражает чаще всего пальцы ног. Однако есть вероятность, что болезнь затронет всю стопу, голень и даже бедра. Такое развитие ситуации вероятно при запущенной стадии недуга. Она наступает, если пациент несвоевременно обратился за помощью и поздно приступил к терапии. При первых симптомах больной начинает ощущать:
- усталость при ходьбе;
- покалывание в ногах;
- онемение нижних конечностей;
- боль в икроножных мышцах;
- изменение температуры.
Основной признак развития гангрены при сахарном диабете — изменение цвета. Обычно кожные покровы имеют розовый и бледно-розовый окрас. При омертвении тканей конечности начинают:
- белеть;
- синеть;
- чернеть.
На коже также появляются очаги покраснения, отеки и мозоли. У многих пациентов наблюдается образование фликтенов — синюшных пузырей. Диабетическая гангрена при запущенной стадии характеризуется:
- появлением зловонного запаха;
- постоянной болью;
- обильными гнойными выделениями.
В пораженной области отсутствует кровоснабжение. Начинается интоксикация организма. Больной ощущает озноб, температура тела становится высокой и появляется сильная тошнота.
Причины диабетической гангрены
К развитию недуга часто приводит появление небольших ран, которые инфицируются и начинают заражать все тело человека. Ослабление защитных функций организма приводит к увеличению вероятности появления бактерий, грибков и заражения различными вирусами. Поэтому пациентам важно внимательно относиться к любым изменениям своего состояния. Гангрена появляется при:
- полинейропатии;
- поражении мелких или крупных сосудов;
- ухудшении остеогенеза (образование костных тканей).
Лишний вес тела у пациента и неудобная тесная обувь тоже провоцируют развитие недуга. Диабетикам следует отказаться от вредных привычек: курения и постоянного приема алкоголя. Почти всегда к появлению гангрены приводит не одна конкретная проблема, а целый комплекс причин. Каждый из вышеперечисленных факторов усиливает друг друга, и значительно усложняет лечение нижних конечностей у диабетика.
К какому врачу обратиться?
При первых симптомах омертвения тканей больному нужно как можно скорее отправиться в медицинское учреждение. Это позволит своевременно начать терапию и спасти пораженную конечность. Гангрена нижних конечностей при сахарном диабете нуждается в лечении следующими врачами:
Наши специалисты

удовлетворены результатом лечения








Указанные на сайте цены не являются публичной офертой. Для уточнения стоимости услуг и записи на прием к врачу обращайтесь по телефону 8 (495) 255-37-37.
Цены на услуги
Если есть необходимость, доктор должен дать направление к более узкому специалисту. При лечении гангрены пациентам, больным диабетом, обязательно нужна консультация эндокринолога. На приеме хирург обязан задать следующие вопросы:

- Какими были первоначальные симптомы?
- Что вас беспокоит на данный момент?
- Какой была температура в последнее время?
- Есть ли у вас хронические заболевания помимо сахарного диабета?
- Были ли травмы?
- Как заживала рана?
- Было ли переохлаждение?
Доктор должен оценить степень поражения и выявить основные признаки гангрены. После осмотра пациента в кабинете, хирург обязан направить больного в стационар. Там будет проведено полное обследование и назначена эффективная терапия.
Лечение гангрены нижних конечностей при сахарном диабете
Избавиться от очага поражения возможно с помощью консервативного и хирургического способа. Первый метод применяется на ранних стадиях и позволяет сохранить больному нижнюю конечность. Хирурги назначают следующее лечение диабетикам:
- применение антибиотиков;
- постельный режим;
- прием витаминов.
Также врачи выписывают вазоактивные препараты. Но чаще всего гангрена лечится хирургическим способом. Это самый эффективный метод. Он позволяет доктору спасти пациента от смертельного исхода. Тем не менее этот способ лечения не способен предотвратить возможное повторение гангрены вышележащих отделов. Хирургический метод включает в себя:
- удаление пораженной ткани;
- очищение близлежащей области;
- переливание крови.
Если гангрена образовалась на пальце, то часто удаляется вся стопа. Возможна ампутация ноги до колена и выше. Все зависит от степени поражения и опасности инфекции для жизни пациента.
Эффективные методы лечения
Избавляют пациентов от гангрены 2 способами: консервативным и хирургическим. Второй метод считается наиболее результативным. Прибегая к консервативному методу, доктора стремятся:
- компенсировать сахарный диабет;
- снизить нагрузку на ноги;
- уменьшить зону распространения инфекции назначением антибиотиков;
- снизить степень интоксикации;
- повысить иммунитет с помощью витаминов и микроэлементов.
При влажной гангрене адекватным вариантом является хирургическое вмешательство. Оно позволит избежать смертельного исхода. Операция предусматривает удаление необратимо измененных тканей, очищение областей рядом с инфицированными участками. Параллельно с вмешательством хирурга:
- используют антибиотики широкого спектра действия;
- проводят дезинтоксикационную терапию;
- переливают кровь.
Часто сопутствующее лечение включает удаление тромбов из сосудов и артерий, микрохирургическое шунтирование, стенирование. После операции пациенту важно отказаться от вредных привычек, тщательно соблюдать гигиену, регулярно посещать хирурга. Профилактика снизит риск рецидива гангрены. Профилактика снизит риск рецидива гангрены, исключит проникновение инфекционных агентов.
Лечение гангрены без ампутации
Для многих людей заболевание ассоциируется с удалением пораженных конечностей или тканей. Но современная медицина позволяет избежать ампутации. Для этого необходимо начинать лечение при появлении первых признаков омертвения тканей. Быстро устранив причины некроза, можно остановить прогрессирование недуга. Например, на начальных этапах развития гангрены легкого лечение проводят без операции. Пациенту назначают принимать:
- антибиотики;
- противоаллергические средства;
- иммуномодулирующие препараты;
- витаминные комплексы;
- лекарства, улучшающие дыхание.
Также больному внутривенно вводят кровезаменители, растворы белка, плазму. Эти вещества помогают выводить из организма пациента опасные токсины. Антибиотики назначаются в виде уколов. Эти препараты вводят внутривенно, внутримышечно и во время проведения бронхоскопии непосредственно внутрь.
Высококвалифицированный специалист точно знает все признаки гангрены, поэтому ему достаточно осмотреть пациента для определения проблемы. Однако чтобы понять, как быстро справиться с заболеванием, необходимо обнаружить истинную причину его появления. Для этого доктор обязательно назначает человеку обследование. При подозрениях на гангрену больному нужно пройти следующие процедуры:
- Общий анализ крови. За исследование в столичных клиниках придется заплатить от 500 до 1000 рублей. Точность метода составляет 85 %. Он помогает определить наличие в организме воспалительного процесса.
- Биохимический анализ крови. Процедура в Москве стоит около 1500 рублей. Точность его варьируется от 85 до 90 %. Методика дает возможность точно определить уровень сахара и холестерина в организме.
- Исследование крови на стерильность. Заплатить за него придется около 800 рублей. Точность метода — 90 %. Результат позволяет выявить заражение крови, установить возбудитель.
При влажной инфекционной гангрене у больного также возьмут для лабораторного исследования содержимое отделяемого из ран. Целью этого анализа будет выявление бактерии, а также определение ее чувствительность к антибиотикам.
Возможные осложнения
Если лечение гангрены не начать своевременно, то пациент может столкнуться с серьезными последствиями. Наиболее благоприятный прогноз при сухой форме заболевания. Гангрена такого типа может отделиться самостоятельно. При этом состояние пациента не ухудшается. Реальную угрозу жизни несет влажная гангрена. Летальный исход возможен из-за появления осложнений на:
- сердце;
- печени;
- почках.
По данным медицинских исследований, при гангрене легкого сегодня умирает от 20 до 40 % больных. Связан такой большой процент смертности с тем, что люди не сразу обращаются за медицинской помощью. Причинами летального исхода становятся:
- легочные кровотечения;
- отравления токсинами, которые выделяет очаг некроза;
- развитие сепсиса.
Гангрена кишечника характеризуется быстрым распространением, поэтому больному показано срочное хирургическое вмешательство. Если не удалить омертвевшие ткани, то у пациента может появиться заражение крови, воспаление брюшной полости. Такие осложнения также способны привести к смерти.
Что делать на начальных стадиях гангрены?
Очень важно не пытаться справиться с проблемой самостоятельно. Любые неправильные действия только усугубят ситуацию, значительно ускорив процесс омертвения тканей. Терапию нужно начинать, когда наблюдается начальная стадия гангрены. Только в этом случае есть шанс на быстрое и полное выздоровление. Пациента с таким диагнозом направляют на лечение в стационар. Ему назначают:
- строгий постельный режим;
- обезболивающее;
- препараты, нормализующие кровообращение.
В случаях, когда гангрена образовалась из-за нарушения циркуляции крови, пациенту срочно назначают хирургическое вмешательство. В зависимости от причин заболевания проводят:
- удаление атеросклеротической бляшки;
- наложение шунта;
- удаление тромба;
- замену поврежденного участка сосуда протезом.
Если у больного выявлена сухая гангрена, но она не несет реальной угрозы жизни человека, то врачи назначают только препараты, которые улучшают кровоток. После того, как будет точно видна граница между омертвевшей и здоровой тканью, пациенту проводят ампутацию. При влажной гангрене, которая быстро нарастает, срочно отсекают пораженную область гильотинным способом.
Статья для пациентов с диагностированной доктором болезнью. Не заменяет приём врача и не может использоваться для самодиагностики.
Сухая гангрена — симптомы и лечение
Что такое сухая гангрена? Причины возникновения, диагностику и методы лечения разберем в статье доктора Манасяна К.В., сосудистого хирурга со стажем в 11 лет.

Сосудистый хирург, стаж 11 лет
Над статьей доктора
работали
литературный редактор
,
научный редактор
Дата публикации 30 апреля 2019
Обновлено 26 апреля 2021
Определение болезни. Причины заболевания
Гангрена — это некроз (омертвление) тканей живого организма, связанных с внешней средой, например, кожи, лёгких, кишечника и других. С древнегреческого данный термин переводится как «разъедающая язва».
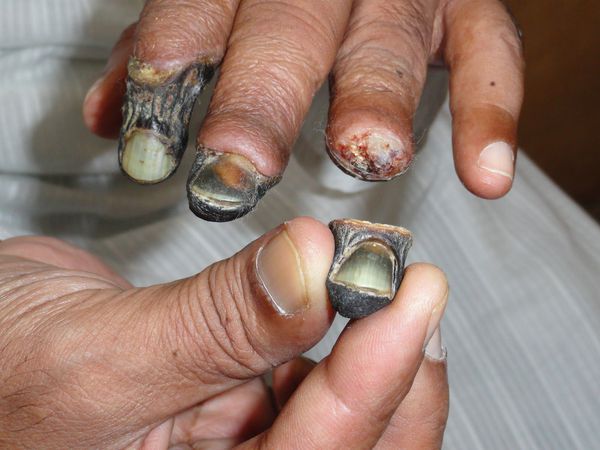
Сухая гангрена — это опасное заболевание, требующее незамедлительного лечения. При этой патологии отмирание ткани происходит без выраженного инфекционного и воспалительного процесса. Иначе такой характер течения заболевания называют мумификацией, т. е. отсыханием органа.
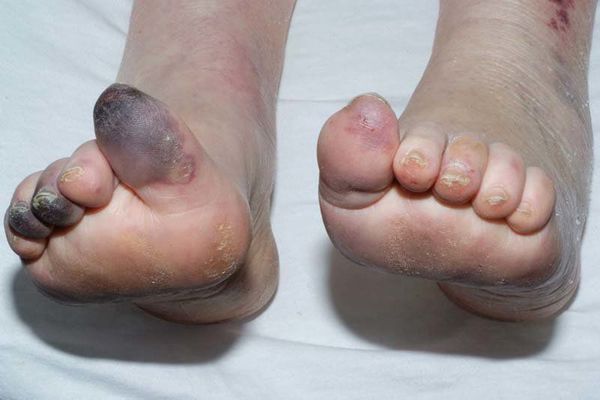
Механизмы возникновения гангрены бывают двух типов:
- прямыми (травматическими и токсическими) — появляются по причине непосредственного повреждения, иногда даже незначительного;
- непрямыми (ишемическими, аллергическими, трофоневрологическими) — происходит опосредованное отмирание тканей через анатомические каналы, в частности, при поражении сосудистой системы.
Исходя из этого факторы риска развития сухой гангрены можно также разделить на две группы:
- Внешние (экзогенные):
- переохлаждение (обмоорожение);
- химический ожог;
- удар током высокого напряжения.
- Внутренние (эндогенные):
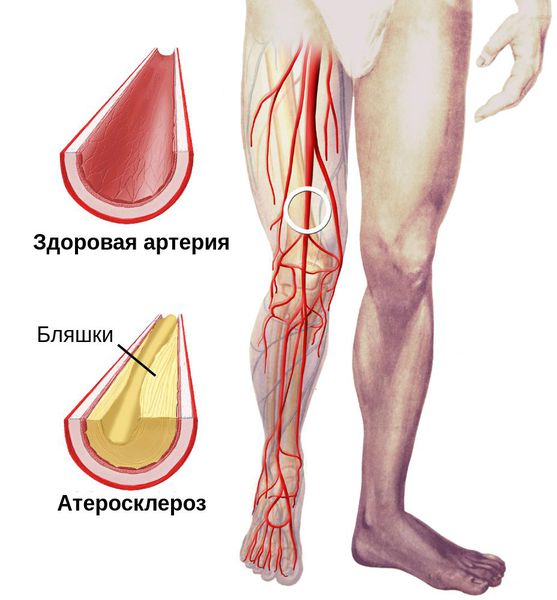
- атеросклероз артерий нижних конечностей;
- сахарный диабет;
- курение;
Симптомы сухой гангрены
К симптомам сухой гангрены относятся:
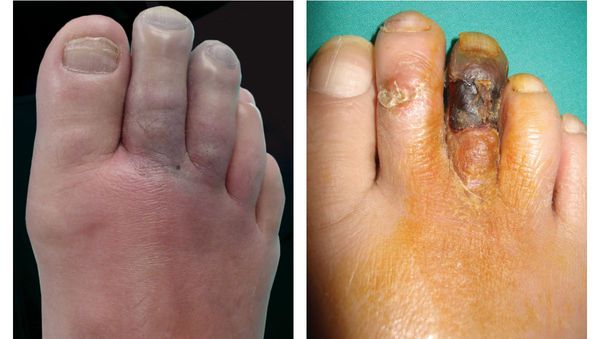
- уменьшение кожи в объёме, её высыхание, сморщивание и уплотнение;
- отслаивание эпидермального слоя кожи;
- снижение температуры конечности (зависимость от температуры окружающей среды);
- снижение чувствительности поражённых тканей (онемение);
- наличие специфического запаха отмирающего участка (хоть и не столь сильного);
- ощущение боли (простреливающие, жгучие и ноющие болевые ощущения, которые могут носить постоянный характер, а также усиливаться при минимальной нагрузке);
- покалывание, жжение или зуд в области поражения;
- нарушение функционирования конечности.
Болевой синдром отражает то, насколько сильно страдают окружающие ткани: чем сильнее боль в зоне некроза, тем больше в этой области живых клеток. Ослабление болезненных ощущений или их исчезновение указывает на прогрессирование заболевания, так как чувствительность отмирающей ткани пропадает в результате гибели нервных окончаний. В это время анатомические области, граничащие с сухой гангреной, остро нуждаются в артериальном кровотоке, которого им не хватает. В итоге в этих тканях вырабатываются продукты метаболизма и болевые импульсы.
Сухая гангрена начинается с появления небольшого очага на конечности (как правило, расположенного на пальце). Далее она распространяется на прилегающие пальцы, подошвенную и тыльную поверхность стопы, захватывая всё больше тканей конечности.
Изменения цвета отмирающих участков кожи связано с накоплением в них гемоглобина и выделением эритроцитарного железа, которое в результате соединения с сероводородом воздуха превращается в сульфид железа.
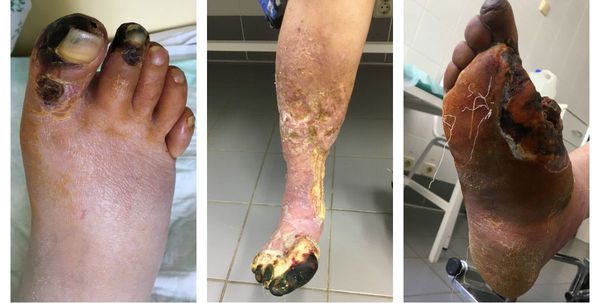
К первым признакам сухой гангрены относятся следующие состояния:
- замерзание конечности даже в тепле;
- боль в ногах и утомляемость после длительной ходьбы;
- наличие долго не заживающих ран и язв на коже конечности.
ВАЖНО: Возникновение одного из этих проявлений при наличии таких предрасполагающих факторов, как сахарный диабет или атеросклероз, — веский повод для скорейшего обращения к врачу-флебологу или хирургу. Промедление как минимум может обернуться для пациента утратой конечности.
Патогенез сухой гангрены
Процесс возникновения и развития сухой гангрены конечностей можно условно разделить на семь этапов:
- Кровоток в ткани постепенно, но критично уменьшается, в результате чего снижается поступление кислорода и питательных веществ, что приводит к ишемии (малокровию).
- Нарушаются энергетические процессы в клетках.
- Компенсаторно для уменьшения скорости кровотока в тканях возникает паралич венозных сосудов.
- Развивается венозная гиперемия — избыточное скопление крови в венозной системе.
- Постепенно разрушаются клеточные структуры — клеточные стенки, митохондрии, ядерный аппарат.
- Отмирает участок органа или области тела, который питается от одной артериальной ветви. Причём отмирание распространяется до закупорки сосуда или до участка с обходными артериями (например, от кончиков пальцев до ладони). На здоровые участки данный вид гангрены не распространятся.
При естественном течении сухой гангрены признаков инфекции не наблюдается (в отличие от влажной гангрены), однако в омертвевших тканях не исключено наличие возбудителей условно-патогенной инфекции. При этом в зонах некроза не происходит бурного развития инфекции.
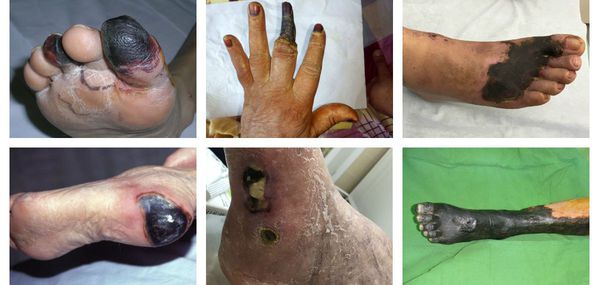
Классификация и стадии развития сухой гангрены
В зависимости от распространения некроза на конечности можно выделить следующие виды заболевания:
- гангрена пальцев;
- гангрена дистального сегмента стопы (кисти);
- гангрена пяточной области;
- тотальная гангрена стопы (кисти) или голени (предплечья);
По механизму развития различают два вида гангрены:
- Первичная гангрена — это некроз, развившийся в результате ишемии тканей. Иначе говоря, она связана с нарушением проходимости артериального сосуда, кровоснабжающего определённый участок организма.
- Вторичная гангрена — это некроз тканей, возникающий в результате острого гнойного воспаления клетчаточных пространств и фасциальных футляров. Чаще всего развивается при флегмоне стопы, затрагивая пальцы, а также при или глубоком абсцессе на фоне нейроптической формы синдрома сахарного диабета.
По распространённости выделяют три степени гангрены:
- поверхностную — поражается лишь дерма;
- глубокую — проникает в сухожилия, полости суставов, фасции и кости;
- тотальную — затрагивает все отделы органа или конечности.
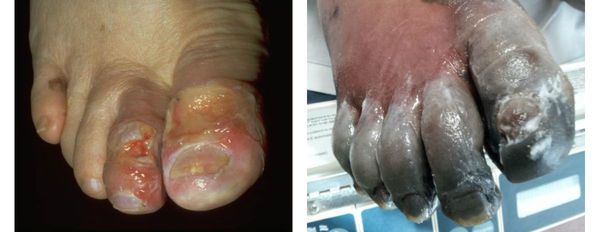
Помимо сухой гангрены существует ещё влажная и газовая.
Влажная гангрена протекает с преобладанием инфекционного компонента, т. е. гнилостного расплавления. В процесс вовлекаются все без исключения ткани — кожа, подкожно-жировая клетчатка, фасции, связки, мышцы, сухожилия и кости. Кожные покровы местами приобретают багрово-синюшный, чёрный или серо-зелёный цвет. Характерно появление эпидермальный пузырей, наполненных вначале бурым, а затем зеленоватым содержимым с выраженным неприятным гнилостным запахом.
В отличие от сухой гангрены при влажной ткани не уплотняются, а распадаются, становятся рыхлыми и разжижаются. Отёк и гиперемия кожи быстро распространяются. Кожа голени может быть напряжена, лосниться. Без активного лечения демаркационная линия не появляется, так как процесс стремится к генерализации.
Осложнения сухой гангрены
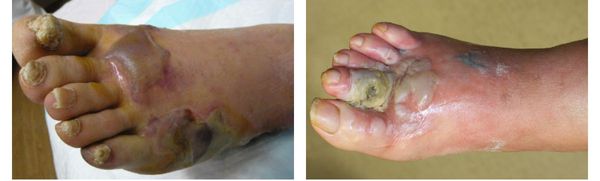
Само по себе наличие гангрены указывает на полную нежизнеспособность и омертвление тканей, предполагая крайнюю степень патологического процесса. Поэтому отсутствие своевременного лечения может привести к потере поражённой конечности.
Редкими осложнениями сухой гангрены являются сепсис и септический шок. Они возникают в связи с токсическим действием продуктов распада при проникновении их в системный кровоток. Данные осложнения способны привести к полиорганной недостаточности и, как следствие, летальному исходу.
К проявлениям сепсиса относятся:
- ознобы;
- высокая или очень низкая температура тела (больше 38°C или меньше 36°C);
- одышка (частота дыхания более 20 в минуту);
- артериальная гипотензия (пульс более 90 ударов в минуту);
- аритмия;
- олигурия (объём мочи менее 0,5 мл/кг/ч);
- вялость, заторможенность;
- наличие различных лабораторные показания, не поддающаяся коррекции — низкий уровень белка, тромбоцитов и красных кровяных телец, а также высокий уровень билирубина, остаточного азота, мочевины, сахара в крови и ацетона в моче.
Диагностика сухой гангрены
Диагностика сухой гангрены достаточно проста, так как на некроз указывает внешний вид поражённого органа:
- его сухость;
- уменьшение участка кожи в объёме;
- тёмный, вплоть до чёрного, цвет кожи;
- наличие слабого неприятного запаха и болей непосредственно в мёртвом участке;
При осмотре необходимо диагностировать причину сухой гангрены (например, атеросклероз артерий и тромбангиит). Для этого нужно проверить пульсацию артерий как поражённой, так и здоровой ноги на уровне паховых и подколенных областей, позади медиальной лодыжки и на тыле стопы. В дальнейшем необходимо подтвердить причинный диагноз с помощью ультразвукового исследования.
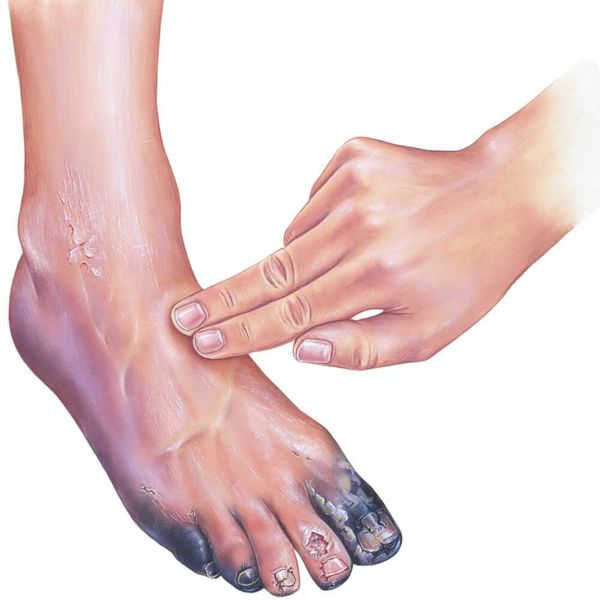
В качестве предоперационной подготовки для определения вида оперативного лечения выполняется ангиография нижних конечностей:
Для предоперационной подготовки нужно сдавать общий и биохимический анализ крови, а также бактериальный посев. Эти лабораторные исследования помогут выяснить, не является ли причиной сухой гангрены сахарный диабет.
С целью предотвращения гангрены и максимально возможного сохранения конечности требуется восстановить кровоток в тканях, окружающих гангренозный участок.
Нормализовать кровообращение в органе можно при помощи оперативного вмешательства:
- Реконструктивные операции на артериях конечности (как правило, руки):
- аутовенозное шунтирование;
- эндартерэктомия (удаление закупорки артерии) с аутовенозной пластикой;
- шунтирование артерий аорто-подвздошно-бедренного сегмента синтетичсекими протезами.
- Рентгенэндоваскулярные операции (не показаны пациентам с тромбангиитом):
- стентирование;
- баллонная ангиопластика артерий.
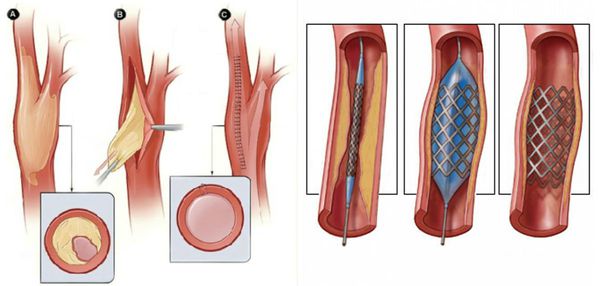
Только эти хирургические методы лечения позволяют улучшить поступление артериальной крови в ишемизированную конечность, исправить дисбаланс кровотока в сторону выздоровления и дать возможность излечиться.
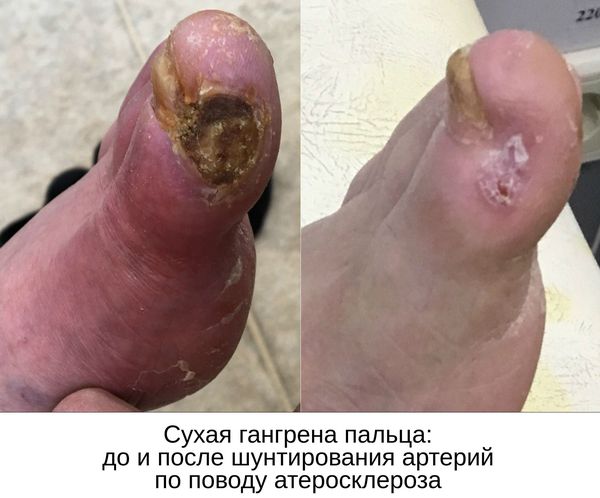
Паллиативные операции (поясничная симпатэктомия и остеотрепанация), проводящиеся для улучшения качества жизни, и другие нехирургические методы лечения (генная и физиотерапия) не способны предотвратить прогрессирование сухой гангрены.
Саму гангренозную ткань необходимо убрать. Для этого проводят:
- малые ампутации — удаление пальцев или части стопы с некрозом;
- некрэктомию — поверхностное удаление некротического струпа до пределов тканей с удовлетворительным кровотоком.
В случаях обширного гангренозного поражения с потерей опороспособной стопы прибегают к ампутации голени либо бедра. Чтобы избежать подобного печального исхода, важно при первых же признаках гангрены без промедления обратиться к врачу: потерять конечность куда страшнее, чем её лечить. Особенно это относится к людям с сахарным диабетом и атеросклерозом: нельзя ждать, когда гангрена начнёт прогрессировать, иначе удаление поражённой конечности будет неизбежным.
Если всё же обширная гангрена стопы привела к потере её опороспособности, то в таких случаях целесообразно выполнение ампутации голени на уровне границы средней и верхней трети. В дальнейшем это позволит подобрать и использовать удобный протез.
Даже после ампутации гангрены, возникшей из-за закупорки артерий ноги, необходимо выполнить реконструктивную (шунтирующую) или рентгенэндоваскулярную операцию на артериях нижней конечности. Делается это с целью обеспечения кровотока для успешного заживления постампутационной культи голени.
При физических причинах гангрены (отморожение) или химических (внутриартериальное введение синтетичсеких наркотиков) лечение заключается в нормализации вязкости крови. Для этого проводится:
- антикоагулянтная и инфузионная терапия;
- профилактика синдрома полиорганной недостаточности;
Прогноз. Профилактика
Прогноз зависит от степени гангренозного поражения:
- при гангрене пальцев или небольших участков стопы конечность можно восстановить при реставрации кровотока, удалении омертвевших тканей и создании благоприятных условий для заживления;
- при тотальной сухой гангрене стопы показана ампутация на уровне голени, но с условием, что кровоток в голени достаточен для заживления постампутационной культи;
- при обширной гангрене голени пациенту показана ампутация ноги на уровне бедра.
Пятилетняя выживаемость при сухой гангрене сравнима с выживаемостью при злокачественных новообразованиях (например, раковой опухолью кишечника): к концу первого года после подтверждения диагноза «Критическая ишемия» (критическое снижение кровоснабжения) лишь 45 % пациентов имеют шанс сохранения конечности, а около 30 % продолжают жить после ампутации бедра или голени, а 25 % — умирают.
Реабилитация и протезирование
Трудности в реабилитации пациентов после ампутаций и протезирования у многих пожилых пациентов отрицательно влияют на отдалённые результаты и качество их жизни.
Период реабилитации зависит от объёма гангренозного поражения, качества заживления дефекта, сопутствующих соматических заболеваний, возраста пациента и его желания вернуться к полноценной жизни. Как правило, при успешном лечении и соблюдении всех рекомендаций врача длительность реабилитации составляет 3-6 месяцев.
На качество реабилитации также влияет питание. Поэтому в период восстановления рацион должен состоять из белковой и калорийной (но не жирной) пищи: из мяса индейки, рыбы, фасоли, творога и яиц. От жирной пищи во время реабилитации лучше отказаться.
Для предупреждения развития гангрены у предрасположенных к этому людей (например, лиц с сахарным диабетом, атеросклерозом), важно соблюдать меры профилактики:
- отказ от курения — эта пагубная привычка может привести к ухудшению кровообращения и закупорке сосудов;
- контроль уровня сахара в крови;
- проверка тела на наличие повреждений, их лечение и ежедневное наблюдение за их заживлением;
- незлоупотребление алкоголем.
Также для профилактики гангрены нужно избегать обморожений и иных внешних причин образования некроза.
Диабетическая стопа — симптомы и лечение
Что такое диабетическая стопа? Причины возникновения, диагностику и методы лечения разберем в статье доктора Есипенко И. А., сосудистого хирурга со стажем в 38 лет.

Сосудистый хирург, стаж 38 лет
Над статьей доктора
Есипенко И. А.
работали
литературный редактор
,
научный редактор
Дата публикации 21 сентября 2018
Обновлено 6 апреля 2022

Главная причина ДС — это сахарный диабет (СД). И хотя синдром диабетической стопы не развивается с первого дня увеличения уровня глюкозы в крови более 7,0-8,0 ммоль/л, каждый пациент с диагнозом «сахарный диабет» должен помнить о таком грозном возможном осложнении.
Основные «пусковые механизмы» развития язв при СДС
1. Ношение неудобной обуви. К изменению нагрузки на суставы стопы, сдавливанию или потёртости кожи, локальной микроишемии, инфильтрату, или некрозу могу привести любые дефекты обуви:
- несоответствующий размер обуви (меньше или больше, чем нужно);
- стоптанные и/или высокие каблуки;
- рубец на стельке;
- дефект подошвы;
- мокрая обувь;
- несоответствие обуви времени года.
2. Увеличенный вес тела. Учитывая площадь стоп, при увеличении веса тела (даже на 1 кг) увеличивается и нагрузка на каждый сустав стопы. Самая уязвимая область — подошвенная поверхность.
3. Разрастание эпидермиса (поверхности) кожи. Этот процесс происходит из-за нарушенных обменных процессов в коже на фоне СД (под утолщённым эпидермисом-«мозолью» в слоях кожи нарушается микроциркуляция, что приводит к микроишемии и некрозу).
- укусы животных;
- уколы шипами растений;
- порезы при педикюре и т. п.
5. Стенозы (сужение) и окклюзии (закупорка) магистральных артерий. В результате отсутствия кровоснабжения в стопах и голенях к микроишемии присоединяется макроишемия и развитие гангрены конечности.

6. Условно патогенная или патогенная микрофлора. Активизация флоры (микробов и других микроорганизмов) на поверхности кожи в условиях СД приводит к воспалению кожного покрова, а в условия ишемии или микротравмы значительно ускоряется развитие гангрены.

Часто наблюдается сочетание нескольких причин возникновения язв при СДС.
Симптомы диабетической стопы
Отправной точкой развития СДС считается не дата установления диагноза «Сахарный диабет», а время, когда были выявлены первые симптомы СД (однократные подъёмы глюкозы крови, сухость во рту и другие).
- онемение, зябкость, жжение, отёки в стопах и другие неприятные ощущения;
- выпадение волос на на стопах и голенях, потливость стоп;
- изменение окраски кожи (гиперемия, гиперпигментация, цианоз);

- утолщение, расслаивание, изменение формы и цвета ногтевых пластинок;
- кровоизлияния под ногтевой пластинкой в виде «синяков» под ногтями;

- деформация стоп;
- снижение чувствительности стоп — вибрационного, температурного, болевого и тактильного восприятия;
- боль в области стопы и язвы, возникающая как в покое или ночью, так и при ходьбе на определённые расстояния;
- истончение кожи, шелушение;

- понижение или увеличение температуры стоп и голеней;
- длительная эпителизация (заживление) микротравм — до двух месяцев, при этом остаются коричневые рубцы;


Чаще всего трофическим изменениям подвержены дистальные отделы конечности: пальцы и подошвенная поверхность стопы в проекции головок плюсневых костей. Зона образования трофической язвы зависит от причины её возникновения.
Патогенез диабетической стопы
Механизм развития СДС представляет собой следующую последовательность нарушений:
- Снижается выработка гормона инсулина.
- Увеличивается уровеь глюкозы в крови — развивается гипергликемия.
- Блокируется кровоток в мелких сосудах, через сосудистую стенку перестаёт поступать кислород и другие микроэлементы.
- Разрушаются нервные волокна и рецепторы.
- Наступает микро- и макроишемия тканей стопы.
- Образуются трофические язвы.
Таким образом, при СДС происходит повреждение всех тканей ноги.

В результате дефицита инсулина в организме диабетика количество глюкозы в крови увеличивается. Это в свою очередь негативно сказывается на состоянии как мелких, так и крупных сосудов:
- на стенках сосудов скапливаются иммунологические вещества;
- мембраны становятся отёчными;
- просвет сосудов сужается.
В результате этих изменений кровообращение нарушается и образуются небольшие тромбы. Эти изменения в организме препятствуют поступлению достаточного количества микроэлементов и кислорода в клетки и тем самым приводят к нарушениям обменного процесса. Кислородное голодание тканей замедляет процесс деления клеток и провоцирует их распад.
Увеличение уровня глюкозы в крови также становятся причиной поражения нервных волокон — снижается чувствительность.

Классификация и стадии развития диабетической стопы
- нейропатическая
- длительное течение сахарного диабета;
- позднее возникновение осложнений;
- отсутствие болевого синдрома;
- цвет и температура кожи не изменены;
- уменьшение всех видов периферической чувствительности;
- наличие периферического пульса.
- ишемическая
- значительно выраженный болевой синдром;
- бледность кожи и уменьшение её температуры;
- сохранение периферической чувствительности;
- сопутствующие патологические состояния — гипертензия и дислипидемия.
- смешанная.
Классификация Вагнера
- Стадия 0 — изменение костной структуры стопы — артропатия;
- Стадия 1 — изъязвление (язвы) кожи;
- Стадия 2 — изъязвление всех мягких тканей, дном язвы являются кости и сухожилия;
- Стадия 3 — абсцедирование и остеомиелит (воспаление костной ткани);
- Стадия 4 — образование гангрены дистальных отделов стопы (пальцев);
- Стадия 5 — образование гангрены стопы и отделов голени.

Классификация Техасского университета
Под инфицированностью подразумевается лабораторное определение вида микрофлоры и клинические проявления воспаления.
Степень ишемии определяется по Покровскому-Фонтейну в случае наличия стенозов и окклюзий магистральных артерий.
Тяжесть инфекционного процесса (шкала оценки язвенного процесса СДС)
- 1 степень — Отсутствие инфекции. Рана чистая, без отделяемого. Нет лабораторного подтверждения наличия инфицированности.
- 2 степень Лёгкая. Присутствие двух и более признаков воспаления: боль, местная гипертермия, отёк, пастозность, инфильтрация, гнойное отделяемое. При этом процесс воспаления ограничен до 2 см вокруг язвы (кожа и верхние слои дермы), местные и системные осложнения отсутствуют.
- 3 степеньСредняя. Признаки воспаления как при лёгкой степени у пациентов с корригированным уровнем глюкозы крови. Без тяжёлых системных нарушений, но при диаметре области гиперемии и целлюлита в окружности язвы более 2 см. Характерны: лимфангит, инфицированность подфасциально, глубокие абсцессы, гангрена пальцев стопы с включением в некротический процесс мышц, сухожилий, суставов и костей.
- 4 степень — Тяжёлая. Инфицированность у пациентов с тяжёлыми нарушениями обмена веществ (тяжёлый процесс стабилизации уровня глюкозы, гипергликемия). Интоксикация: системный воспалительный ответ организма — лихорадка, гипотония, тахикардия, лейкоцитоз, азотемия, ацидоз.
Осложнения диабетической стопы
Особое внимание необходимо уделять пациентам с атероматозом (55-64% больных с диагнозом «СД»). Атероматоз (развитие атеросклеротической бляшки) повреждает артериальные сосуды различного калибра: стенозы и окклюзии сосудов. Течение атероматоза в основном тяжёлое и имеет несколько особенностей:
- Поражаются дистальные отделы ноги (задняя и передняя большеберцовая, а тыльная артерия стопы) симметрично артериям обеих ног и на разных уровнях. Причём эти нарушения проявляются у людей более раннего возраста, по сравнению с пациентами без сахарного диабета.
- Самостоятельно (т. е. без механического воздействия и травм или при незначительном воздействии) возникает некроз тканей и формируются трофические язвы. Это связано с тем, что в капиллярную сеть стопы через магистральные артерии кровь поступает в недостаточном количестве и при значительном нарушении микроциркуляции происходит некроз не только кожи, но и мышц, сухожилий. Результат — гангрена, причём чаще влажная чем сухая.
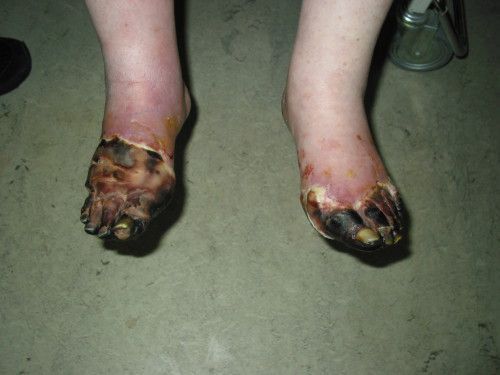
На фоне снижения чувствительности, боль от микротравм и потертостей не ощущается пациентом. Даже язва под сухим струпом на подошвенной поверхности стопы может остаться незамеченной длительное время. Дном язвы могут быть кости и сухожилия.
Самыми драматичным последствием СД и СДС является ампутация конечности на различных уровнях:
- малая ампутация — в пределах стопы;
- высокая ампутация — на уровне голени и бедра.
Также возможен летальный исход больного по причине гнойно-некротического процесса (сепсис или ТЭЛА
Диагностика диабетической стопы
Диагноз «СДС» устанавливается при первом хирургическом осмотре. Проводится дифференциальная диагностика между нейропатической и ишемической стопой.
Отсутствие боли в области язвы — один из характерных признаков нейропатической ДС.
Также необходимо отличать трофические расстройства от чувства онемения и зябкости: «носки», «чулки» до отсутствия всех видов чувствительности.
Для определения расстройства чувствительности, кроме градуированного камертона, можно использовать электронные инструменты: биотензиометр или нейротензиометр.
При триплексном сканировании артерий нижних конечностей выявляется:
- утолщение и кальциноз периферических артерий (синдром Менкеберга);
- изменение скорости кровотока — подтверждает ишемический характер СДС.
На практике достаточно описать вид тканей в области язвы на подошвенной поверхности стопы, головок плюсневых костей или ногтевых фаланг пальцев стоп.
Лечение диабетической стопы
Лечением диабетической стопы в большинстве случаев занимаются врачи-хирурги, однако также рекомендуются консультации таких врачей, как ортопед, травматолог, невролог, сосудистый хирург, дерматолог и подиатр.
На практике терапевт, эндокринолог или хирург устанавливает диагноз «Диабетическая стопа». На основании жалоб пациента, объективных и локальных данных врач назначает консультацию «узкого» специалиста и лечение.
Принципы лечения СДС:
- отказ от самолечения;
- своевременное обращение к врачу — промедление в лечении может стать причиной ампутации или летального исхода пациента.
Недостаточно корригируемый уровень глюкозы в крови поддерживает высокую активность микроорганизмов в области язвенного дефекта, а углубление воспалительного процесса тканей в области язвы приводит к увеличению уровня глюкозы крови. Таким образом возникает «порочный круг» СДС: гипергликемия – инфекционный процесс – гипергликемия.
Постоянный контроль показателей крови и коррекция лечебных процедур более эффективны в стационарных условиях.
Пациентов с СДС в 80% случаев госпитализируют в хирургический стационар. Показаниями для этого служат:
- системные проявления инфекции (лихорадка, лейкоцитоз и др.);
- необходимость в коррекции глюкозы крови и ацидоза;
- клинические признаки ишемии;
- наличие глубокой и/или быстро прогрессирующей инфекции, некротического участка на стопе или гангрены;
- необходимость экстренного хирургического вмешательства или обследования;
- невозможность самостоятельного выполнения назначений врача или домашнего ухода.
Медикаментозное лечение
Существует несколько видов препаратов, применяемых при консервативном лечении СДС:
- 80-90% при лёгкой и средней тяжести заболевания;
- 60-80% при тяжёлом течении.
Хирургическое лечение СДС
Оперативное вмешательство показано в следующих случаях:
- опасность распространения процесса от дистальных отделов конечности к проксимальным при условии неэффективной медикаментозной терапии;
- при ограничении положительного эффекта выраженной сухой гангреной части стопы или пальцев.
Хирург выбирает тактику проведения оперативного вмешательства исходя из клинической картины и формы инфицированности.
Физиотерапевтические методы лечения
Данный метод лечения предполагает ограниченное индивидуальное применение.
Физиотерапия часто проводится на стадии реабилитации после хирургического лечения. Она предполагает:
- нормализацию всех видов обмена веществ в организме и в тканях непосредственно;
- снижение уровня глюкозы в крови;
- нормализацию уровня иммунореактивного инсулина в крови;
- стимуляцию кровообращения и снижение воздействия антагонистов инсулина;
- снятие болей при ангиопатии и нейропатии.
К методам физиотерапии относятся:
- магнитотерапия — непосредственно влияет на обмен веществ при нейропатической форме ДС, так как магнитное поле обладает иммуно-стимулирующим, трофико-регуляторным и анестезирующим действием, укрепляя сосудистую стенку.
- УВЧ, теплотерапия;
- СМТ-терапия;
- светолечение;
- фонофорез.
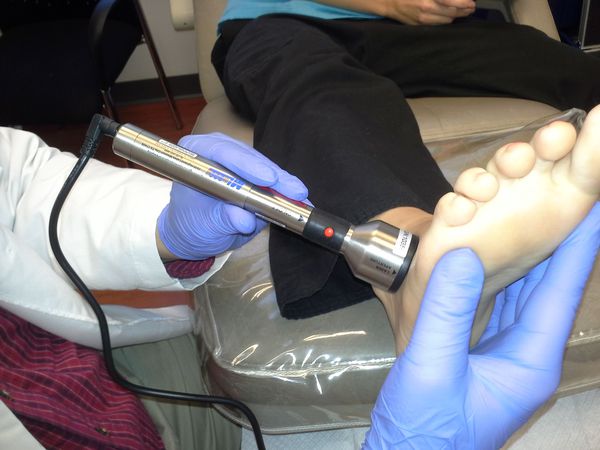
Также лечение СДС предполагает:
- соблюдение специальной диеты;
- выполнение лечебной гимнастики;
- уход за кожей.
