Что может произойти с ногами при сахарном диабете
Условно выделяют «большие» и «малые» поражения стоп при сахарном диабете. К «малым проблемам» относятся:
- Гиперкератоз (избыточное образование мозолей)
- Утолщение и изменение формы ногтей
- Грибковое поражение ногтей и кожи (особенно межпальцевых промежутков)
- Онемение стоп и другие нарушения чувствительности
- Боли в ногах (относятся к «малым проблемам» лишь условно)
Боли в ногах могут быть вызваны разными причинами (и не всегда являются осложнениями диабета): поражением нервных окончаний, поражением сосудов, болезнями суставов, остеохондрозом, заболеваниями вен. Для выяснения причины болей желательно специальное обследование. Лечение разных видов болей различно. Например, «сосудистые» препараты не приносят облегчения при болях, вызванных поражением нервных окончаний или болезнями суставов.
К «большим проблемам» относятся:
- Незаживающие раны и язвы на ногах
- Особая форма поражения суставов — диабетическая остеоартропатия
- Инфекционные процессы: абсцесс и флегмона (нагноение подкожной клетчатки), остеомиелит (инфекционный процесс в кости) и др.
Эти осложнения можно предотвратить
Чтобы снизить риск, которому подвергаются ноги при сахарном диабете, разработаны специальные правила. Эти правила приводятся здесь:
- Самое незначительное воспаление на ногах при диабете может перерасти в большую проблему. Даже при небольшом воспалении необходимо обратиться к врачу.
- Ежедневно мойте ноги и осторожно (не растирая) вытирайте их. Не забывайте промыть и тщательно просушить межпальцевые промежутки! После душа или плавания ноги нужно тщательно просушить.
- Ежедневно осматривайте ноги, чтобы вовремя обнаружить волдыри, порезы, царапины и другие повреждения, через которые может проникнуть инфекция. Не забудьте осмотреть промежутки между пальцами! Подошвы стоп можно легко осмотреть с помощью зеркала. Если Вы сами не можете сделать это, попросите кого-нибудь из членов семьи осмотреть Ваши ноги.
- Не подвергайте ноги воздействию очень высоких и очень низких температур. Воду в ванной сначала проверяйте рукой, чтобы убедиться, что она не очень горячая. Если ноги мерзнут по ночам, надевайте теплые носки. Не пользуйтесь грелками или другими горячими предметами!
- Ежедневно осматривайте свою обувь — не попали ли в нее посторонние предметы, не порвана ли подкладка. Все это может поранить или натереть кожу ног. «Магнитные стельки» (с выступами) категорически противопоказаны при сахарном диабете: нередки случаи, когда они приводят к образованию пролежней и язв.
- Очень важно ежедневно менять носки или чулки. Носите только подходящие по размеру чулки или носки. Нельзя носить заштопанные носки или носки с тугой резинкой.
- Покупайте только ту обувь, которая с самого начала удобно сидит на ноге; не покупайте обувь, которую нужно разнашивать (или растягивать). Не носите обувь с узкими носками или такую, которая сдавливает пальцы. При значительной деформации стоп требуется изготовление специальной ортопедической обуви. Никогда не надевайте обувь на босую ногу. Никогда не носите сандалии или босоножки с ремешком, который проходит между пальцами. Никогда не ходите босиком и, тем более, по горячей поверхности.
- При травмах: йод, «марганцовка», спирт и «зеленка» противопоказаны из-за дубящего действия. Ссадины, порезы и т.п. обработайте перекисью водорода (3%-ный раствор) или специальными средствами (диоксидин, фурацилин) и наложите стерильную повязку.
- Никогда не пользуйтесь химическими веществами или препаратами для размягчения мозолей (типа пластыря «Салипод»). Никогда не удаляйте мозоли режущими инструментами (бритва, скальпель и т.п.). Для этой цели используйте пемзу и подобные специальные приспособления.
- Ногти на ногах нужно обрезать прямо, не закругляя уголки (уголки можно подпиливать).
- Вам не следует курить. Курение повышает риск ампутации в 2.5 раза.
- При сухости кожи ног смазывайте их (но не межпальцевые промежутки) жирным (содержащим персиковое, облепиховое и подобные масла) кремом или маслом «Johnson’s Baby Oil»
На первый взгляд может показаться, что эти правила слишком надуманы. Однако, в своей работе врачу часто приходится видеть повреждения ног, возникшие «там, где их абсолютно никто не ждет». При диабете это возможно. Например:
- Одна наша пациентка получила тяжелые ожоги при ходьбе босиком по горячему асфальту
- Очень часты ожоги грелками или горячей водой при мытье ног
- Неправильно подстригая ногти, часто повреждают кожу пальцев, не ощущая боли. Это может привести к развитию «больших повреждений» — язв, нагноения, гангрены.
- Одна из пациенток ходила по дому босиком и случайно наступила на лежащую на полу кнопку, не почувствовав боли. Это привело к развитию сильного воспаления.
Приходится осознавать, что все эти ситуации можно было бы предотвратить. Нужно лишь выполнять все 12 приведенных выше правил .
Если осложнения уже возникли
Приводим наиболее эффективные методы лечения при «малых проблемах»
- Поддержание уровня сахара в крови в допустимых пределах. Обычно «допустимыми пределами» считается от 5 до 10 ммоль/л в течение дня (а не только утром). Без нормализации уровня сахара лечение поражений ног никогда не будет эффективным.
- Соблюдение правил ухода за ногами. Это позволит предотвратить развитие более серьезных осложнений.
- Гимнастика для ног, массаж или самомассаж. При ежедневном выполнении в течение 10-15 минут уменьшаются болевые ощущения, восстанавливается чувствительность.
- При грибковых заболеваниях ногтей и кожи, поражении нервных окончаний и сосудов используются специальные лекарства. Для их применения необходимо посоветоваться с врачом.
При появлении «больших проблем» — немедленно обращайтесь к врачам (в нашей клинике эту проблему вам помогут решить в отделении рентгенхирургических методов диагностик и и лечения и Центре эндокринологии )
Ежегодно к врачам различных специализаций — дерматологам, хирургам, неврологам или терапевтам обращаются сотни тысяч людей, страдающих сахарным диабетом. Они жалуются на сухость кожи на ногах, ее шелушение, бледность, формирование онемения, покалывания или нарушение чувствительности, образование незаживающих язв или мозолей. Все эти проблемы связаны с плохо контролируемым уровнем сахара в крови. Известно, что избыток глюкозы вредит нервным окончаниям и стенкам сосудов. Для того, чтобы избежать гангрены и неизбежной в этой ситуации ампутации конечности, нужно регулярно осуществлять запись к врачу и проводить профилактику поражений стоп. Но к какому из специалистов нужно обращаться, кто из них лечит такие осложнения диабета?
Невролог, хирург или дерматолог?
Когда у диабетика встает вопрос о профилактике поражений стоп, всегда возникает вопрос записи к врачу: какой из специалистов должен следить за состоянием нижних конечностей. Ответ вполне простой — нужна запись к врачу-терапевту или эндокринологу, который регулярно следит за уровнем сахара в крови и общим состоянием. При регулярных осмотрах нужно обязательно снять носки, оголить стопы, чтобы специалист осмотрел их на предмет поражений, особенно с подошвенной стороны, которая не видна самому пациенту.
Если появились жалобы на покалывание или онемение, в этом случае нужна запись к врачу-неврологу, который оценит состояние периферических нервов и даст рекомендации, назначит необходимые препараты в дополнение к основному лечению. Сухость кожи, проблемы ногтей — повод для записи к врачу-дерматологу или консультации со специалистом по телефону. Могут быть рекомендованы увлажняющие средства, изменение тактики ухода за ногами.
Если же на ногах образуются мозоли, ранки, которые плохо заживают, это повод для немедленной записи к врачу-хирургу для полноценной обработки зон повреждения кожи и определения тактики их дальнейшего заживления.
Проблема ног при диабете
Данные статистики, касающиеся осложнений сахарного диабета — неутешительные. Около 10% людей, имеющих сахарный диабет и осложнения со стороны нижних конечностей, в итоге переносят ампутацию. Большей частью она связана с формированием гангрены пальцев стопы, реже — с угрозой распространения инфекции. Несмотря на столь тревожные тенденции, лишь небольшой процент пациентов с сахарным диабетом занимается активной профилактикой, чтобы избежать потери нижних конечностей.
Высокий сахар крови и его роль в поражении стопы
Если концентрация сахара в крови не очень высокая и плохо контролируется, рано или поздно возникает онемение в ногах, которое называется периферической нейропатией. Связано это с тем, что чрезмерно высокий сахар в крови, который не расходуется клетками на образование энергии, негативно влияет на нервные окончания и болевые рецепторы, буквально «засахаривая» их. В результате нарушается проведение импульсов, возникает покалывание, ползание мурашек или онемение части конечности. Это опасно по многим причинам: если возникает мозоль, порез или повреждение кожи на ногах, пациент не чувствует боли, не обрабатывает раны, что может привести к инфицированию, формированию гангрены и, в конечном счете — к ампутации.
Дополняет копилку повреждений при диабете еще и аналогичное поражение мелких сосудов. Их стенки в норме проницаемы для различных питательных соединений и кислорода, если сахар в крови постоянно повышен, они существенно страдают, «засахариваясь», аналогично нервным окончаниям. В итоге сосуды становятся похожими на стеклянные капилляры, хрупкие и непроницаемые. Это ухудшает трофику тканей и кожи в области стоп.
У кого вероятны онемение и незаживающие раны на ногах?
По данным экспертов, изучающих диабет и его осложнения, риск возникновения язв или ампутаций из-за развития гангрены выше среди людей, которые болеют более 10 лет. Кроме того, онемение конечностей, трофические язвы и гангрена более вероятны у мужчин, особенно, если они плохо контролируют сахар в крови или имеют осложнения со стороны сердца, глаз или почек.
Другие факторы риска, при которых более вероятно онемение, повреждения кожи, глубокие язвы, включают избыточный вес или возраст более 40 лет, а также повышенное кровяное давление или высокий уровень холестерина. Гораздо выше риск ампутации у пациентов с выявленной периферической нейропатией, частым образованием кровавых мозолей, деформациями костей или образованием язв в области нижних конечностей.
Профилактика поражений кожи и более серьезных осложнений
Для того, чтобы максимально долго сохранить здоровье ног, важно регулярное обследование у врача. В домашних условиях можно самостоятельно хотя бы раз в неделю осматривать ноги: оценивается кожа, особенно участки ее обесцвечивания, наличие мозолей и ранок, проверяется чувствительность к прикосновению, давлению и уколам булавкой. Если нет потери чувствительности в ногах, это хорошо. Если же она есть, ежедневно нужно проверять кожу между пальцами ног и ступней, чтобы обнаружить начало любой проблемы. Язвы обычно начинаются как обычные мозоли. Если человек не может высоко приподнять ноги, чтобы осмотреть стопу, нужно попросить близких или использовать зеркало.
Не менее важен полноценный уход за кожей ног, ежедневное их мытье в теплой воде и использование увлажняющих кремов или лосьонов. Сухая кожа склонна к образованию трещин или волдырей, что при диабете крайне опасно. Используя кремы, стоит избегать обработки области между пальцами ног, это может привести к грибковым инфекциям. Также рекомендуется носить мягкую и свободную обувь, чтобы избежать мозолей. Обрезая ногти на ногах, нужно быть внимательным, чтобы на фоне нарушения чувствительности не поранить кожу. Никогда не стоит ходить босиком, важно всегда носить обувь или тапочки.
Если у пациента много лет есть диабет, но не возникает осложнений — это очень хорошо. Данный факт указывает на хорошую компенсацию болезни и поддержание заданного уровня сахара в крови. Но не стоит списывать со счетов меры профилактики, чтобы избежать проблем в дальнейшем. Лучший способ предотвратить осложнения, связанные с диабетом, — отслеживать уровень глюкозы в крови с помощью глюкометра, принимать лекарства в соответствии с указаниями врача, соблюдать сбалансированную диету и проходить регулярные осмотры у специалистов.
Нередко даже дома, при вполне комфортной температуре, руки и ноги могут быть ледяными, по телу пробегает неприятный холодок, может знобить, но температура тела при этом не повышена. Причин для этого предостаточно: это низкое давление, либо, напротив, состояние гипертензии, а также осложнения сахарного диабета или патологии нервной системы. Могут приводить к ознобу и зябкости анемия или атеросклероз артерий в области конечностей. Какой бы ни была причина, ощущения будут не самыми приятными, и важно выяснить и устранить их причину в кабинете врача.
Низкое давление и холодные конечности
Нередко артериальная гипотония или же проще говоря — низкое давление, когда оно не превышает 100/60 мм. рт. ст, приводит к выраженному похолоданию конечностей с ощущением озноба. Обычно от такого давления страдают субтильные юные женщины, имеющие наследственный пониженный тонус сосудов, что приводит к замедлению тока крови по мелким капиллярам и дефициту притока теплой крови к конечностям. За счет замедления обмена веществ на периферии в области микроциркуляторного русла снижается и температура. Пониженному давлению обычно сопутствуют ощущение слабости с сонливостью, приступы головокружений, онемение в конечностях и покалывания.
Для подтверждения диагноза артериальной гипотонии нужно регулярно измерять давление, если оно стабильно держится на сниженных цифрах, стоит обратиться к врачу, больше двигаться и одеваться теплее.
Ощущение холода при гипертензии

В начальных стадиях гипертензии может наблюдаться похолодание конечностей за счет спазма мелких артерий, что нарушает доставку крови к конечностям. Сосудистый спазм приводит к тому, что просвет артериол резко сужается, поступление теплой крови в них уменьшается, и на фоне гипертензии с высокими цифрами давления, руки и ноги могут постоянно зябнуть. Но нередко подобное состояние наблюдается только в начальной стадии. Помимо этого неприятного ощущения, типичными для гипертензии будут распирающие головные боли и дискомфорт в области сердца, который формируется на фоне стрессов или нагрузок, а также расстройства зрения с ощущением тумана и пелены, мушек перед глазами. Также нередко гипертензия сопровождается шумом в ушах. Если регулярные измерения давления постоянно показывают цифры более 130/80 необходимо обратиться к врачу, не забыв при этом рассказать ему обо всех жалобах. Нередко в начальной стадии гипертензию можно взять под контроль.
Холод в руках при атеросклерозе артерий
При атеросклерозе артерий мелкого калибра одним из симптомов может быть похолодание в руках и ногах. Это связано с тем, что за счет образования бляшек внутри сосудов нарушается доставка на периферию теплой артериальной крови. За счет наличия атеросклероза артерий конечности могут быть бледными и холодными (особенно ноги), а в запущенных стадиях могут также формироваться трофические нарушения. Помимо ощущения зябкости в ногах, атеросклероз артерий может себя проявлять сухостью кожных покровов и перемежающейся хромотой, неприятными и болезненными ощущениями после длительной ходьбы.
При подобных проявлениях непременно нужно обследование, и оно должно быть комплексным с определением липидограммы крови и уровня холестерина, системы свертывания и проведением УЗИ сосудов конечностей. Если эти исследования ситуации не проясняют, может быть также назначена ангиография сосудов — это рентгенография сосудистого русла с предварительным введением контрастного вещества, на ней отчетливо будут видны области, где наиболее выражен атеросклероз сосудов и нарушена проходимость. Важно также полноценное лечение патологий, дабы не приводить к серьезным осложнениям.
Осложнения диабета и зябкость конечностей
Длительно протекающий сахарный диабет нередко приводит к атеросклеротическому поражению сосудов и полинейропатии — это поражение периферических нервов конечностей в результате длительного повышения уровня глюкозы, особенно при плохо компенсированном диабете. Изменение проходимости сосудов и чувствительности нервов на фоне гипергликемии приводит к тому, что страдает периферическое кровообращение, и в область конечностей при диабете поступает меньше крови, из-за чего они холодеют и мерзнут. Помимо этого явления, сахарный диабет проявляется еще и ощущением покалывания и онемения, зуда и жжения в области кожи на нижних конечностях, а также образованием язвочек, которые плохо и долго заживают. Важно при подобной патологии регулярно обследоваться и держать под контролем уровень глюкозы, а при подозрении на полинейропатию обратиться к неврологу.
Низкий гемоглобин
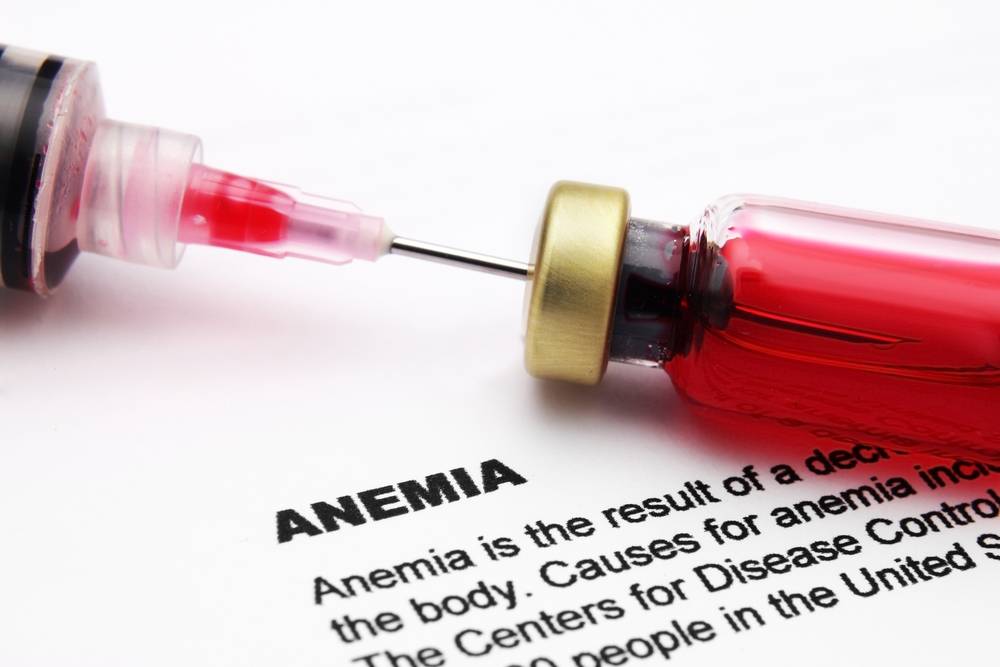
Нередко к нарушениям трофики периферических тканей и похолоданию конечностей приводит уменьшение в крови количества эритроцитов и гемоглобина при формировании анемии. Наиболее частой причиной анемии становится дефицит железа, реже это могут быть гемолиз или дефицит фолатов и витамина В12, а также кровопотери или проблемы с костным мозгом. Для каждого вида типичны свои изменения в периферической крови и симптомы, но чаще всего железодефицитная анемия формирует постоянное ощущение недомогания, слабость и головные боли, низкое давление и проблемы с температурой рук и ног. По мере того, как уровень гемоглобина повышается, анемия устраняется, температура конечностей может приходить в норму. Обычно при железодефиците это достигается за счет приема препаратов железа и изменений питания, повышающих усвоение этого минерала.
Другие проблемы и холодные ноги
Помимо всех выше названных причин, к похолоданию конечностей могут приводить различные патологии, нарушающие периферическое кровообращение — синдром Рейно, при котором страдает периферический тонус сосудов из-за проблем с вегетативным отделом нервной системы. Если его не лечить, он может прогрессировать. Кроме того, постоянной зябкостью может себя проявлять вегето-сосудистая дистония, разбалансирование тонуса вегетативной нервной системы, а также нарушения гормонального баланса, климактерические изменения или подростковый период.
Диабетическая стопа – осложнение диабета, заболевания эндокринной системы. В 9 из 10 случаев оно развивается на фоне диабета 2 типа. Пациентам, находящимся в группе риска, необходимо знать симптомы осложнения и правила профилактики развития диабетической стопы, так как при отсутствии должного внимания и ухода болезнь может перейти в тяжелую стадию, грозящую системным воспалением, и лечение в таком случае только одно – ампутация пораженных тканей. MedAboutMe рассказывает о причинах возникновения диабетической стопы, ее признаках и о том, как избежать развития патологии.
Симптомы развития поражения тканей стоп
Как правило, до появления начальных симптомов диабетической стопы проходит достаточно долгое время. Провокативным фактором является игнорирование специальной терапии, несоблюдение диеты при диабете или неправильный курс лечения, в частности – альтернативные, «народные» методы. Подобрать эффективные препараты поможет запись к врачу.
Диабет 2 типа приводит к повышенной концентрации глюкозы в крови, что вызывает повреждение нервных волокон и стенок кровеносных сосудов в первую очередь в нижних конечностях, в ступнях, пальцах ног. Причина, по которой первыми страдают ноги – в замедленном кровообращении в этой части тела, что позволяет травмирующим факторам накапливаться быстрее.
Симптомы развития диабетической стопы нарастают постепенно, и важно заметить их на первом этапе, чтобы вовремя начать лечение. К симптомам патологии относят:
- болезненные ощущения в ступнях, нарастающие в конце дня, особенно после длительного стояния, сидения;
- судорожные явления, спазмы мышц ног, ощущение покалывания, жжения;
- сухость, шелушение кожных покровов;
- повышенное количество ранок, синяков, гематом;
- длительный процесс заживления ран вследствие пониженного кровоснабжения;
- нарушения нервной проводимости, как следствие – пониженная чувствительность тканей к ударам, пощипыванию, прикосновениям;
- ощущение онемения участков ноги, пальцев;
- появление язв на коже.
Даже начальные симптомы, которые могут показаться случайными и преходящими, должны стать поводом для обследования у врача, коррекции терапии и постоянного отслеживания уровня сахара в крови. Диабет – не легкое заболевание, но при своевременном лечении и соблюдении правил питания он может протекать в легкой форме, без осложнений, не влияя на качество жизни пациента.
Профилактика осложнений диабета

Осложнения диабета развиваются на фоне нарушения правил лечения, несоблюдении диеты и нездоровом образе жизни. Чтобы не допустить развития патологии тканей стоп, необходимо постоянно контролировать уровень глюкозы в крови и корректировать его при помощи лекарственных препаратов и правил питания для пациентов с диабетом 2 типа.
Второй фактор профилактики – строгое соблюдение диеты, исключение из рациона питания провоцирующих факторов, продуктов с высоким гликемическим индексом. Причем диета должна соблюдаться постоянно, без срывов. Необходимо также следить за регулярностью приема пищи, влиянием различных продуктов и напитков на самочувствие и уровень глюкозы. Важно изучать состав продуктов, изготовленных промышленным способом, и при возникновении подозрений на повышенное количество глюкозы, быстрых углеводов и вредных компонентов отказываться от подобной пищи.
Третий фактор, который помогает сдерживать диабет – здоровый образ жизни. Важно полностью отказаться от табакокурения, так как никотин способствует ухудшению кровоснабжения тканей и органов и повышает вероятность формирования тромбов. Алкогольные напитки в небольших количествах допускаются, но в редких случаях. И обязательно надо отслеживать их состав.
Особенно важная для профилактики диабетической стопы такая составляющая здорового образа жизни, как физическая активность. При движении усиливается циркуляция крови в организме, укрепляются стенки сосудов, улучшается кровоснабжение тканей. Особенно полезны при повышенном риске развития диабетической стопы ходьба, плавание, лечебная физкультура.
Правила ухода за ногами при сахарном диабете

Чтобы не пропустить начала развития патологии и снизить риски ее развития, необходимо следовать особым правилам ухода. Что включает уход за ногами при диабете?
- Ежедневный осмотр ног, ступней, пальцев, выявление ран, следов травм, воспалительных процессов, мозолей и т. д., их антисептическая обработка. Любая царапина открывает путь инфекции, а так как диабет – причина ухудшения кровоснабжения тканей, то воспаление может быстро распространиться на прилежащие ткани.
- Гигиенический уход за ногами при диабете проводят теплой водой комфортной температуры, горячую надо исключить. Парить ноги при простудных заболеваниях пациентам с диабетической стопой противопоказано.
- Требуется ежедневная замена носков, колготок, гольф на чистые. Предпочтение стоит отдавать натуральным тканям.
- При педикюре ногти надо обстригать или подпиливать до границы кончика пальца.
- Для удаления мозолей, ороговевшей кожи при одобрении врача можно использовать нежные пилочки для ступней или пемзу. Ножницы и лезвия использовать нельзя, чтобы не допустить травм.
- При выборе обуви надо обращать внимание в первую очередь на удобство, отсутствие узкой колодки, высоких каблуков, всех факторов, которые приводят к сдавливанию тканей или перенапряжению мышц и связок.
- Если есть деформация стопы, обувь или стельки должны подбираться из ортопедической серии.
- И новую, и привычную обувь необходимо осматривать перед надеванием, чтобы убрать неровности, травмирующие предметы и т. д.
- Хотя ходьба босиком полезна, лучше ее избегать даже в домашних условиях. Диабет ослабляет иммунную защиту организма, что повышает вероятность кожных инфекций и увеличивает срок заживления при травмах.
- Уход за кожей ног включает также применение увлажняющих, питательных кремов и лосьонов.
- Массаж ступней улучшает кровоснабжение тканей. Его можно проводить самостоятельно легкими поглаживаниями, разминающими движениями 1-2 раза в день.
При любых сомнениях, ухудшении самочувствия, появления новых симптомов необходимо обязательно проконсультироваться со специалистом. Не откладывайте запись к врачу!
КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ
«АЛГОРИТМЫ
СПЕЦИАЛИЗИРОВАННОЙ
МЕДИЦИНСКОЙ ПОМОЩИ
БОЛЬНЫМ
САХАРНЫМ ДИАБЕТОМ» Под редакцией И.И. Дедова, М.В. Шестаковой, А.Ю. Майорова 2017 8-й выпуск
Зима и сахарный диабет
Независимо от того, покрываетесь ли вы потом или трясетесь от холода, при диагнозе “сахарный диабет” следует соблюдать меры предосторожности, чтобы избежать скачков сахара в крови. Как обезопаситься диабетику?
Держим под контролем сахар Независимо от того, какое время года сейчас на календаре, убедитесь, что тест-полоски для определения сахара в крови и лекарства хранятся в сухом, прохладном месте.
Погода влияет на здоровье диабетика Когда температура воздуха за окном меняется, это влияет на уровень сахара в крови также, особенно при диабете. Как жара, так и морозная погода влияют на приборы, которые измеряют сахар в крови. Погодные условия влияют даже на эффективность препаратов. К тому же, резкие скачки температуры воздуха плохо сказываются на способности организма вырабатывать инсулин. В то же время, перепады температуры на улице негативно влияют даже на эффективность препаратов с инсулином в составе. Исследования показывают, что когда на улице жарко, много людей с сахарным диабетом попадают в пункт первой помощи. Их часто госпитализируют в больницу вследствие теплового удара. Да, летом растет количество летальных исходов среди пациентов с диагнозом “сахарный диабет” по причине теплового удара, но и холод может усложнить течение этой болезни. Когда на улице жарко, множество диабетиков попадают в больницу, вследствие теплового удара ..Вы не должны позволить погоде так сильно влиять на своё здоровье и на течение болезни «сахарный диабет». Если вы будете принимать меры предосторожности, то сможете перехитрить Матушку-Природу.
Как себя вести зимой при диабете, 7 советов: Низкая температура воздуха и ненастная погода могут ухудшить состояние здоровья того, кто болен сахарным диабетом. Придерживайтесь следующих рекомендаций в холодное время года:
- Держите лекарства подальше от холода Как и сильная жара, сильный холод может повлиять на уровень инсулина в крови, а глюкометр даст сбой в работе у тех пациентов, которые больны сахарным диабетом. Не оставляйте лекарства в автомобиле, когда температура воздуха за окном ниже нуля градусов.
- Старайтесь избежать простуды Зима — холодное время года, и в это время зачастую свирепствует грипп. Когда вы больны, то находитесь в стрессовом состоянии, и из-за этого может повыситься уровень сахара в крови, особенно, если вы боретесь с сахарным диабетом. Кроме того, когда у вас плохое самочувствие, вы, вероятно, не совсем правильно питаетесь с учётом диеты при диабете. Мойте руки с мылом и водой настолько часто, насколько получается, чтобы не распространять микробы.
- Рекомендуем больным диабетом при простуде: своевременно обратиться к врачу; есть больше супов; пить сиропы от кашля без сахара; пить побольше чая..Это лёгкие способы выздороветь». Кроме того, не забудьте сделать прививку от гриппа.
- Избегайте набора веса. Во время праздников достаточно трудно придерживаться диеты при сахарном диабете. Многие угощения на столе содержат множество углеводов, которые повышают уровень сахара в крови. Тщательно продумывайте свой рацион, иначе вы неприятно удивитесь весной, взглянув на цифры на весах. Даже небольшое увеличение веса усугубляет ситуацию.
- Позаботьтесь о своих ногах Сахарный диабет может привести к потере чувствительности в пальцах ног и ступней, а также к появлению так называемой диабетической стопы у пациента. Поэтому важно носить правильную обувь, особенно если на дворе снег.. Тщательно каждый вечер изучайте свои ноги. Если вы обнаружили повреждения кожи, — ранки, которые не заживают, обратитесь к доктору, и не затягивайте поход.
- Держите руки в тепле»Если у вас холодные руки, вам, возможно, придётся их согреть, чтобы улучшить приток крови,». Вымойте их в тёплой воде перед тем, как проверять уровень сахара в крови.Глюкометр будет лучше всего работать при температуре воздуха в помещении 10-25 градусов.
- Помните о физических нагрузках Да, зимой сложно себя мотивировать заниматься спортом. Но физические нагрузки при лечении сахарного диабета чрезвычайно полезны, потому что они помогают выравнивать уровень сахара в крови.Если вы занимаетесь на улице, одевайтесь тепло. Или ходите в тренажёрный зал. Дома также можно заниматься:
- отказаться от лифта и ходить пешком по ступенькам;
- поднимать гантели;
- делать физические упражнения и растяжки с помощью видео занятий в Интернете.
Жизнь с сахарным диабетом достаточно не проста. Тем не менее, вполне возможно организовать свою жизнь, питание, режим дня — чтобы стало комфортнее. В любом случае, берегите себя!
Врач эндокринолог УЗ «Слонимская ЦРБ» Михальчик Р.В тел .2-53-62
Поражение нервной системы (нейропатия, невропатия) – одно из поздних осложнений сахарного диабета, возникшее на фоне кислородного голодания тканей. Недостаточность трофики появляется в результате патологических изменений в сосудах мелкого и крупного калибра.

Диабетическая нейропатия нижних конечностей – наиболее частое проявление нарушений периферического отдела иннервации. Симптомы осложнения и течение болезни зависят от «стажа» сахарного диабета и частоты резких скачков глюкозы в крови.
Механизм развития
Состояние гипергликемии, которое характерно для всех больных, страдающих «сладкой болезнью», приводит к патологическим изменениям в системе кровоснабжения. Внутренний слой артерий подвергается отложениям липидов, триглицеридов с дальнейшим присоединением соединительнотканных элементов, образуя атеросклеротические бляшки. Такие бляшки сужают сосудистый просвет, нарушая процесс питания клеток и тканей организма кровью.
Нейроны (нервные клетки, по которым передаются импульсы из головного мозга) также начинают страдать от недостаточности питания. Это вызывает изменения в их анатомо-физиологических особенностях и нормальной работе.
Артерии нижних конечностей подвергаются поражениям в первую очередь. Особенно это касается артериол и капилляров ступней и голеней ног. Такой процесс объясняет высокую скорость развития нейропатии этих областей.
Симптомы заболевания
Полинейропатия характеризуется поражением мелких и крупных чувствительных и двигательных нервов. Симптомы и основные проявления зависят от того, какой тип нервных волокон нижних конечностей подвергся поражению:
- Чувствительные нарушения – развитие патологического восприятия действия холода, вибрации, изменений температурных условий, расстройство ощущений в виде их искажения, болевые ощущения вплоть до того, что они возникают на те агенты, которые в норме болезненности не вызывают.
- Двигательные патологии – появление судорожных приступов мышечного аппарата, атрофия, отсутствие нормальных и появление патологических рефлексов, нарушение координации.
- Сенсомоторные изменения (сочетанное поражение чувствительных и двигательных нервов) – ощущение онемения, болевой синдром, снижение тактильной чувствительности, мышечная слабость, нарушение походки, патология восприятия.

Поражение иннервации ступней и голеней – первые проявления нейропатии
Особенности боли
Боль, возникающая при поражении нервных волокон, имеет различный характер:
- стреляющая,
- покалывающая,
- жгучая,
- пульсирующая,
- дергающая.
Так как в первую очередь поражаются капилляры ступней и голеней ног, начальные этапы невропатии сопровождаются болезненными ощущениями этих же областей. Позже патологические ощущения «ползут» вверх вместе с сопутствующими изменениями в сосудистых стенках артерий крупного калибра.
Особенностью является усиление боли в период ночного отдыха и ее взаимосвязь с уровнем сахара в крови. Гипергликемия вызывает усиление ощущений и, наоборот, нормализация уровня сахара приводит к быстрому избавлению от страданий.
Дополнительные проявления
Пациенты также жалуются на следующие клинические признаки:
- похолодание ног;
- усиление отечности;
- повышенная потливость ступней или, наоборот, чрезмерная сухость;
- изменение цвета кожных покровов;
- образование ранок, язв, мозолей;
- утолщение пластин ногтей;
- деформация ног.
Частым проявлением становится инфицирование образованных язв и ранок. Из-за нарушения чувствительности больной может и не догадываться об их наличии. Происходит присоединение бактериальной микрофлоры с дальнейшим развитием воспаления и нагноения.
Методы диагностики
Кроме эндокринолога, пациент нуждается в консультации хирурга и невролога. Проводят визуальный осмотр нижних конечностей, оценивая наличие патологических образований, сухость кожи, состояние волосяного покрова. Проверяют наличие пульса на крупных артериях, что является свидетельством их проходимости. Измеряют артериальное давление.

Физикальный осмотр нижних конечностей – первичный этап диагностики
Лабораторный скрининг включает:
- уровень глюкозы;
- гликозилированный гемоглобин;
- С-пептид;
- количественные показатели инсулина;
- биохимию крови.
Неврологическое обследование
Специалист определяет наличие физиологических и патологических рефлексов, проверяет тактильную чувствительность монофиламентом и ватой. Ощущение вибрации проверяется на обеих нижних конечностях при помощи камертонов. Используя теплые и холодные предметы, устанавливают уровень чувствительности к температурным изменениям.
Далее назначается проведение инструментальных специфических методов диагностики для уточнения возможности передачи нервных импульсов и оценки состояния иннервации той или иной области ног:
- электронейромиография;
- вызванные потенциалы.
Полученные данные позволяют поставить диагноз «диабетическая невропатия» и определить схему лечения.
Принципы терапии
Лечение диабетической нейропатии начинается с пересмотра использования препаратов для коррекции уровня глюкозы в крови. При неэффективности применяемых средств производят замену или дополнение схемы другими медикаментами. Используют препараты инсулина и сахароснижающие средства (Метформин, Диабетон, Глибенкламид, Глюренорм, Амарил).
- Почему при сахарном диабете болят ноги
- Причины повышения инсулина в крови
Антиоксидантные средства
Препаратами выбора при полинейропатии на фоне сахарного диабета являются производные тиоктовой кислоты. Эти средства имеют свойство накапливаться в нервных волокнах, поглощать свободные радикалы, улучшать трофику периферического отдела нервной системы.
Регуляция метаболизма
Витаминные препараты – средства выбора для восстановления процесса передачи нервных импульсов и нормальной работы нервной системы. Пиридоксин препятствует накоплению в крови свободных радикалов и способствует выработке специфических веществ, улучшающих скорость передачи импульсов.
Цианокобаламин улучшает трофику нейронов, обладает незначительным обезболивающим действием, восстанавливает процессы передачи импульсов по нервным волокнам. Тиамин обладает аналогичным действием. Комбинация трех витаминов позволяет усилить эффективность действия друг друга.
Другими средствами, регулирующими процессы метаболизма в организме, являются:
- Актовегин,
- Пентоксифиллин,
- Вазонит,
- Трентал.

Трентал – вазодилататор, улучшающий трофику тканей и процессы метаболизма
Борьба с болевым синдромом
Боль – один из тех симптомов, которые требуют немедленного терапевтического решения. Именно болевой синдром приводит к появлению бессонницы, депрессивного состояния, агрессивности, раздражительности пациентов. Обычные анальгетики и противовоспалительные средства не могут купировать болевые ощущения при нейропатии на фоне сахарного диабета, но известны случаи их назначения.
Специалисты отдают предпочтение следующим группам медикаментов:
- Антидепрессанты – Амитриптилин, Имипрамин, Пароксетин. Начинают прием с малых доз, постепенно увеличивая до необходимой.
- Противосудорожные – Фенитоин, Карбамазепин, Примидон. Начинают с высоких доз, постепенно уменьшая количество препарата.
- Местные анестетики в виде аппликаций – Лидокаин, Новокаин. Используют нечасто, комбинируют с другими группами.
- Антиаритмические – Мексилетин. Используется редко.
- Опиоиды – Фентанил, Промедол, Налбуфин. Можно сочетать с простыми анальгетиками при неэффективности монотерапии.
- Раздражающие средства – Финалгон, Капсикам. Средства способны уменьшать болевую пульсацию при местном нанесении.
Другие методы терапии
Среди физиотерапевтических методов широкую популярность обрели акупунктура, использование магнита и лазера, электрофорез, гипербарическая оксигенация, бальнеотерапия, транскутанная электростимуляция.
Лечение народными средствами показывает эффективность только в качестве звена комбинированного лечения. Используют компрессы на основе глины или лечебное питье с ее применением. Голубую или зеленую глину, приобретенную в аптеке, в количестве 20 г заливают ½ стакана воды и делят на три приема. Выпивают за 20 минут до приема пищи.

Использование голубой глины – чудодейственный метод для восстановления иннервации
Еще несколько действенных рецептов:
- Измельчить в блендере финики. Принимать полученную массу по 2 ст.л. трижды в день после еды на протяжении месяца. Можно сочетать с козьим молоком.
- Ежедневно ходить по горячему песку.
- Приготовить настой цветков календулы и принимать по ½ стакана трижды в сутки. Длительность курса неограниченная и может продолжаться до восстановления потерянных функций.
Каждый пациент сам может выбирать, какому методу лечения отдать предпочтение: народным рецептам, физиотерапии или приему медикаментов. Главное помнить, что все должно происходить под постоянным контролем квалифицированного специалиста. Ранняя диагностика и соблюдение рекомендаций позволят избежать развития более тяжелых осложнений и вернуть утраченные функции.
Результатом долговременного негативного влияния высокого уровня гликемии на кровеносные сосуды в организме может стать их необратимое поражение. Жизненной задачей диабетика является удерживание показателей сахаров в интервале значений 6,7–8,0 ммоль/л.
Оптимистическим утверждением для эндокринологических больных является то, что частичная ампутация ноги при сахарном диабете никаким образом не влияет на продолжительность жизни. Каковы причины и профилактика поздних осложнений?
Суть решения диабетических проблем
Ноги больного сахарным диабетом подвержены сразу двум типам изменений. Поражаются стопы, их проблемами занимается врач-подиатр. Состояние сосудов нижних конечностей – по части специалиста-ангиолога. Лечение медикаментами, не приносящее ощутимых результатов, возможно, потребует хирургического вмешательства. Ампутировать конечность в некоторых случаях становится жизненно необходимой задачей, иначе наступает заражение крови и больной может погибнуть.
Насколько стремительно развиваются так называемые поздние осложнения эндокринологического заболевания, зависит от:
- типа диабета (1-го, 2-го);
- стажа заболевания;
- возраста больного;
- общей сопротивляемости организма.
Решающую роль в этом вопросе играет уровень сахара крови. Высокая гликемия (выше 10 ммоль/л) наносит колоссальный ущерб всем системам. При повышенных сахарах стремительно развиваются поражения мелких и крупных кровеносных сосудов (микро- и макроангиопатия).
Об ишемии и гангрене
Основанием для радикальной хирургии служит наличие прогрессирующей инфекции, которая прошла иммунный барьер. Называют подобное пограничное состояние критической ишемией. При ней образуются омертвение ткани, очаги – трофические язвы.
Приводят к гангрене несколько причин:
- хроническая незаживающая микротравма (ссадина, расчес, порез);
- ожог и обморожение;
- вросший ноготь или мозолистое образование;
- грибковое заболевание.
Мозоли и ороговевшие области опасны тем, что под ними может скрываться закрытая слоем кожи язва. Часто это происходит на той части ноги, где бывает постоянное трение или приходится основной вес тела больного. Получив развитие, трофическая язва поражает глубокие ткани, вплоть до костей и сухожилий.
Диабетик испытывает при этом болевой симптом, который усиливается в лежачем положении. Сама по себе ишемия пройти не может. Считается, что если в течение года не наступает улучшения, то требуется частичная или полная ампутация ноги.
Стадии ишемии получают развитие в результате длительной декомпенсации диабета. Симптомы наблюдаются по отдельности и в совокупности:
- потеря чувствительности;
- онемения (иногда внезапные и сильные, особенно ночью);
- ощущение холода, жжения в конечностях.
Мышцы ног атрофируются, на коже плохо заживают ранки и царапины. Важно знать, что даже после их затягивания остаются темные неисчезающие следы. При появлении гноя (погибших лейкоцитов крови) ощущается зловонный запах.

Медленное заживление ранок и язв свидетельствует о снижении восстановительной способности клеток
Взвешенная подготовка к операции
За образованиями на ногах любого рода необходимо тщательно следить. Не допускать расчесов, например, от укусов насекомых, царапин. Малейшая микротравма грозит превратиться в гангрену.
Трофические нарушения кровообращения и инфицирование тканей приводит в итоге к таким последствиям:
- некрозу (омертвению клеток);
- изменению цвета кожи на ногах (от болезненного, бледного оттенка до потемнения);
- появлению отечности на стопе.
Специалистами обсуждается вероятность субъективных послеоперационных моментов (риск возникновения инфаркта, сепсиса – повторного инфицирования, появление подкожных гематом).
Группа врачей в предоперационный период оценивает:
- степень поражения конечностей;
- факторы успешности хирургического вмешательства;
- возможности протезирования.
Опасное осложнение бывает нескольких видов: влажная, или мокнущая, сухая гангрена. При последнем типе операция назначается в плановом порядке, в любом другом – срочная (экстренная). Влажная гангрена опасна осложнениями со стороны сердца, почек, печени.

Сосудистые нарушения при диабете приводят к ангиопатии (поражению вен и капилляров)
Ступени ампутации и обязательность ЛФК
Операция проводится под общей анестезией (обезболиванием). В ходе многочасовой хирургической процедуры важно соблюсти аккуратное формирование культи для дальнейшего протезирования ноги. В последующем в условиях стационара и дома проводится ежедневная обработка раны и швов и интенсивная борьба с воспалительным процессом.
Различаются ступени удаления частей нижней конечности:
- ампутация долей стопы (пальцев, плюсны);
- для отсечения ноги выше необходимо отделить кости голени;
- коленный сустав и бедро полностью сохранены;
- резекция поврежденного участка бедра выше колена;
- тазобедренного сустава;
- полностью бедра, фрагменты тазовых костей.
Начиная со второй недели послеоперационного периода врач назначает выполнение посильных элементов лечебной гимнастики, массаж для восстановления нормального кровообращения и лимфатического тока. Массажные движения (поглаживания, легкое постукивание) сначала выполняются выше формирующейся культи, затем на ней самой.
При ЛФК-процедуре (лечебно-физкультурном комплексе) поверхность должна быть твердой, пациент должен лежать на животе. Чтобы снизить отечность в конечностях, здоровую часть ноги приподнимают и фиксируют над постелью больного. Здоровой конечностью также выполняются упражнения и массаж. На третьей неделе больному разрешается вставать и стоять около кровати. Держась за устойчивый предмет, он может выполнять упражнения с вовлечением мышц спины.

Внимание! Проблемы с ногами в равной степени могут возникать при разных типах диабета, 1-го и 2-го
В послеоперационном периоде при восстановлении непременным условием является особое соблюдение диеты и тщательная коррекция сахароснижающих средств. Возможно, понадобится временно отменить инсулин длительного действия. Общая суточная доза гормона делится на несколько инъекций короткого инсулина.
Послеоперационные сложности, протезирование
В медицинской практике засвидетельствовано, что часто на 3–4 день после операции у пациента возникает пневмония (воспаление легких). Диабетиков могут мучить фантомные боли. Ученые продолжают исследование причин появления симптома в отсутствующих частях тела и путей его устранения. Фантомный дискомфорт зафиксирован даже у людей, прооперированных по поводу удаления фаланги пальца.
Больным назначают, наряду с антибиотиками, обезболивающие препараты, прием психотропных, успокоительных средств. Ампутация – это серьезная физическая и психологическая травма. Необходимо, чтобы рядом с больным находились близкие люди и оказывали всестороннюю поддержку.
Трудности после ампутации могут быть также связаны с такими явлениями:
- отечностью культи;
- затягиванием процесса заживления;
- формированием воспалительной зоны.
Для их ликвидации применяют компрессионные повязки, которые должны постепенно ослабляться по направлению от культи к здоровым тканям, и дренаж – для стока гноя.
Существует прямая зависимость протезирования от продолжительности жизни прооперированного больного. Если человек встает на протез и приспосабливается к нему, то все его показатели улучшаются в 3 раза. Высокая смертность (50%) наблюдается в течение года после полной ампутации конечности у возрастных больных с патологиями в организме.
На ступени резекции голени шансы благополучного исхода для диабетиков равны 80%, стопы – 93%. Повторная ампутация крайне нежелательна. Обычно отсечение фаланг пальцев не требует протезирования. Справка: большой и второй палец на стопе считаются основными для жизнедеятельности костей нижней конечностей, нормальной ходьбы.
- Диабетическая обувь
- Лечение язв на ногах при сахарном диабете
- Кубинский препарат при диабетической стопе
Своевременная диагностика позднего осложнения
Подмечено, что среди ранних проявлений ангиопатии существует ощущение болезненности в голенях при ходьбе. У диабетика вырабатывается особенная походка, называемая перемежающей хромотой. Постепенную атрофию мышц можно самостоятельно установить при помощи измерения объема голеней и бедер мягким сантиметровым метром.

Полностью справиться с проявлениями ангиопатии на современном этапе пока не удается
Огромную негативную роль в прогрессировании симптомов ангиопатии играют артериальная гипертония (высокое давление) и курение. Повреждение больших и малых сосудов влечет за собой нарушение работы и строения суставов:
- истирается хрящевая ткань;
- откладываются соли;
- растут «шипы»;
- ограничивается подвижность пальцев ног, колен;
- появляются боли.
Различаются перспективы ангиопатии при разных типах диабета. Главные средства компенсации высоких сахаров – инсулин и диета. Если больному, находящемуся на инсулинотерапии, они не помогают справляться с гипергликемией, это большая трагедия. У пациента, использующего сахароснижающие средства в виде таблеток, есть еще надежда на гормональную коррекцию.
Известны случаи, когда больные боятся переходить на заместительную терапию инсулином и дожидаются тяжелых осложнений в виде гангрены ног. Если же удается добиться приличной компенсации, уже через 1–2 года наступает улучшение в нижних конечностях, пропадает чувство холода.
Легче предотвратить опасность!
При самостоятельной обработке стоп больному удобно пользоваться зеркалом, чтобы видеть их нижнюю часть. После мытья необходимо тщательно протирать пространство кожи между пальцами, чтобы не оставалась влага, создающая среду для развития опрелостей. Рекомендуется дополнительно наносить тальк или детскую присыпку.
Нельзя использовать для дезинфекции такие красящие средства, как йод или зеленка. Для этого служат бесцветные растворы перекиси водорода, хлоргексидина. Важно видеть изменения цвета на коже вокруг ранки.
С целью профилактики диабетических проблем с нижними конечностями запрещено:
- парить ноги;
- носить тесную обувь на высоком каблуке (выше 3–4 см) или носки с тугими резинками;
- срезать мозоли, ороговевшие части кожи;
- стричь ногти коротко, полукругом.

Сухие места необходимо смазывать детским кремом
Каждый диабетик должен знать, какие последствия представляют угрозу для него, если он невнимательно относится к своему организму. На вопрос о том, сколько живут после ампутации ноги, ответ однозначный – зависит от самого больного, от соблюдения им рекомендаций специалистов. Согласно степени поражения, комиссией утверждается группа инвалидности.
Человек вправе получать помощь от государства в виде денежных компенсаций, снабжения бесплатными лекарственными препаратами, социальных льгот. Известна масса примеров, когда пациенты после хирургической операции на конечности путешествуют, профессионально занимаются спортом и вообще ведут активную жизнь.
Синдромом диабетической стопы (СДС) называется патологическое состояние стоп, которое возникает на фоне диабетического поражения сосудов различного калибра, нервных волокон, кожных покровов и костно-суставного аппарата. Осложнение проявляется образованием трофических дефектов и гнойно-некротических процессов.

Синдром классифицируется следующим образом:
- диабетическая стопа ишемического характера;
- диабетическая стопа нейропатического характера;
- смешанная форма, в которой сочетаются проявления сосудистой и неврологической патологии.
Симптомы и лечение диабетической стопы рассмотрены в статье.
Дифференциальная диагностика
Лечение диабетической стопы зависит от ее типа и механизма развития. Особенности нейропатической формы заключаются в следующем:
- кожные покровы ног красные;
- значительная деформация ступней (пальцы становятся крючкообразными, выступают головки костей, появляется «стопа Шарко»);
- возникает двусторонняя отечность, которая может служить проявлением патологии сердца и почек;
- изменяется структура и цвет ногтевой пластины, особенно при грибковом поражении;
- в местах значительного давления выраженные гиперкератозы (кожные наросты, которые имеют свойство лущиться);
- язвы локализуются на подошвенной стороне;
- артериальная пульсация сохранена;
- кожные покровы сухие и истонченные.

Нейропатия и ангиопатия – два основных фактора в развитии синдрома диабетической стопы
Ишемическая форма патологии характеризуется следующими проявлениями:
- кожные покровы синюшные;
- деформация ног отсутствует;
- отечность незначительна, появляется, если происходит присоединение вторичной инфекции;
- структура и цвет ногтевых пластин изменяются;
- выраженные наросты вокруг язвенных дефектов в местах наибольшего давления;
- наличие зон некроза;
- артериальная пульсация резко снижена, а в критическом состоянии вовсе отсутствует;
- стопы холодные на ощупь.
